MINISTERIO
DE SALUD
Resolución 28/2012
Apruébanse el Listado de Verificación
para la Cirugía Segura y su manual de uso e instrucciones.
Bs. As., 23/1/2012
VISTO el Expediente Nº 1-2002-3454/10-1 del registro del MINISTERIO DE
SALUD, y
CONSIDERANDO:
Que las políticas de salud tienen por objeto primero y prioritario
asegurar el acceso de todos los habitantes de la Nación a los Servicios
de Salud, entendiendo por tales al conjunto de los recursos y acciones
de carácter promocional, preventivo, asistencial y de rehabilitación,
sean éstos de carácter público estatal, no estatal o privados.
Que en el marco de las políticas del MINISTERIO DE SALUD se desarrolla
el PROGRAMA NACIONAL DE GARANTIA DE CALIDAD DE LA ATENCION MEDICA, en
el cual se agrupan un conjunto de acciones destinadas a asegurar la
calidad de las prestaciones en dichos servicios.
Que entre dichas acciones se encuentran la elaboración de guías de
diagnóstico, tratamiento y procedimiento de patologías, directrices de
organización y funcionamiento de los Servicios de Salud e instrumentos
vinculados a la mejora de la calidad en la atención.
Que las citadas normativas y documentos se elaboran con la
participación de entidades Académicas, Universitarias, Científicas y de
profesionales, asegurando de esa forma la participación de las áreas
involucradas en el Sector Salud.
Que dentro de los procesos que se desarrollan en un servicio de salud
existen procesos administrativos, económico-financieros, organizativos
y asistenciales.
Que, de todos ellos, los procesos asistenciales son los que fundamentan
por sí mismos la existencia de los Servicios de Salud, siendo las
estrategias y herramientas orientadas a promover la Seguridad del
Paciente como parte sustantiva de estos procesos.
Que, en los últimos años, el acceso mayor a la información científica,
la necesidad de determinar adecuadamente la efectividad de los procesos
asistenciales y su vinculación con los costos han determinado que los
instrumentos vinculados a la calidad asistencial cobren una relevancia
superlativa.
Que el Listado de Verificación para la Cirugía Segura debe ser
considerado como una herramienta útil para las Instituciones y
profesionales de la salud interesados en mejorar la seguridad de los
pacientes durante los actos quirúrgicos y en reducir muertes y
complicaciones prevenibles en relación a la cirugía.
Que dicho listado debe ser entendido como la última barrera para evitar
la ocurrencia de eventos adversos relacionados con las cirugías.
Que la DIRECCION DE CALIDAD EN SERVICIOS DE SALUD ha coordinado el
proceso de revisión y adaptación local del LISTADO DE VERIFICACION PARA
LA SEGURIDAD DE LA CIRUGIA y SU MANUAL DE USO E INSTRUCCIONES
propuestos, en primera instancia, por la ORGANIZACION MUNDIAL DE LA
SALUD.
Que la SUBSECRETARIA DE POLITICAS, REGULACION Y FISCALIZACION,
Coordinadora General del PROGRAMA NACIONAL DE GARANTIA DE CALIDAD DE LA
ATENCION MEDICA, Y LA SECRETARIA DE POLITICAS, REGULACION E INSTITUTOS
han tomado la intervención de su competencia y avalan el documento y su
incorporación al PROGRAMA NACIONAL DE GARANTIA DE CALIDAD DE LA
ATENCION MEDICA.
Que la DIRECCION GENERAL DE ASUNTOS JURIDICOS ha tomado la intervención
de su competencia.
Que la presente medida se adopta en uso de las atribuciones contenidas
por la “Ley de Ministerios T.O. 1992”, modificada por Ley Nº 26.338.
Por ello,
EL MINISTRO DE SALUD
RESUELVE:
Artículo 1º — Apruébanse el
LISTADO DE VERIFICACION PARA LA CIRUGIA SEGURA y SU MANUAL DE USO E
INSTRUCCIONES que, como Anexo, forman parte integrante de la presente
Resolución.
Art. 2º — Contémplese la
confidencialidad del paciente para la instrumentación de la lista de
verificación quirúrgica, como también el mecanismo adecuado que permita
la rúbrica de cada profesional interviniente en cada fase
correspondiente al curso la operación, complementariamente a la rúbrica
del Coordinador de la lista respectiva.
Art. 3º — Difúndase, a través
de la Coordinación General del PROGRAMA NACIONAL DE GARANTIA DE CALIDAD
DE LA ATENCION MEDICA, el citado instrumento, a fin de asegurar el
máximo conocimiento y aplicación del mismo en el marco de dicho
Programa Nacional referido en el presente artículo.
Art. 4º — Agradecer a la
Comisión Nacional Asesora de Seguridad de los Pacientes integrada por
ACADEMIA NACIONAL DE MEDICINA, ADMINISTRACION NACIONAL DE MEDICAMENTOS,
ALIMENTOS Y TECNOLOGIAS MEDICAS, la ASOCIACION ARGENTINA DE CIRUGIA, la
FEDERACION ARGENTINA DE ENFERMERIA, la ASOCIACION ARGENTINA DE
ENFERMEROS EN CONTROL DE INFECCIONES, la ASOCIACION ARGENTINA DE
INSTRUMENTADORAS QUIRURGICAS, la COMISION INTERINSTITUCIONAL PARA EL
DESARROLLO DE LA CALIDAD DE LA ATENCION MEDICA, la CONFEDERACION
FARMACEUTICA ARGENTINA, la FEDERACION ARGENTINA DE ASOCIACIONES DE
ANESTESIA, ANALGESIA Y REHABILITACION, la FUNDACION AVEDIS DONAVEDIAN,
el HOSPITAL NACIONAL DE PEDIATRIA SAMIC PROF. DR. JUAN P. GARRAHAN, el
HOSPITAL NACIONAL PROF. DR. ALEJANDRO POSADAS, la ASOCIACION PACIENTES
ONLINE, el PROGRAMA FEDERAL DE SALUD, la RED AYUDA MEDICO PACIENTE, la
SOCIEDAD ARGENTINA DE INFECTOLOGIA, la SOCIEDAD ARGENTINA DE PEDIATRIA,
la SOCIEDAD ARGENTINA DE TERAPIA INTENSIVA y la SOCIEDAD ARGENTINA PARA
LA CALIDAD EN LA ATENCION DE LA SALUD por la importante colaboración
prestada a este Ministerio en la confección del instrumento que figura
en el anexo de la presente Resolución.
Art. 5º — Comuníquese,
publíquese, dése a la Dirección Nacional del Registro Oficial y
archívese. — Juan L. Manzur.
ANEXO
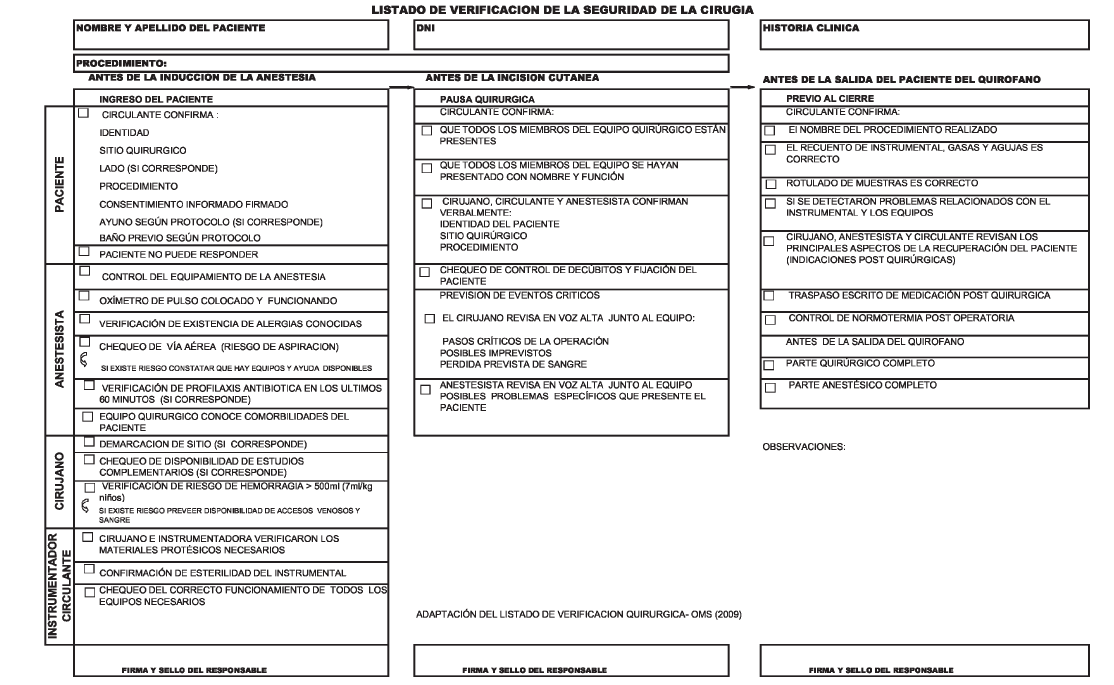
MANUAL DE USO E INSTRUCCIONES PARA EL LISTADO DE VERIFICACION QUIRURGICA
Esta lista de verificación debe entenderse como una herramienta útil
para las Instituciones y profesionales de la salud interesados en
mejorar la seguridad de los pacientes durante los actos quirúrgicos y
en reducir muertes y complicaciones prevenibles en relación a la
cirugía.
La lista puede modificarse para ser adaptada al contexto local y debe
ser entendida como la última barrera para evitar la ocurrencia de
eventos adversos relacionados con las cirugías.
El Listado de verificación de la Seguridad de la Cirugía permite, de
manera rigurosa y sistemática, seguir paso a paso, todos y cada uno de
los puntos detallados en la planilla, los cuales fueron seleccionados y
modificados del instrumento original —elaborado por la Organización
Mundial de la Salud— por la Comisión Nacional Asesora para la Seguridad
de los Pacientes.
Los puntos que contempla este listado de verificación son las
cuestiones indispensables que deben ser tenidas en cuenta para poder
realizar una cirugía segura. Cada institución que ponga en práctica
este instrumento podrá efectuarle agregados para lograr su adaptación a
diferentes contextos.
El listado puede ir incorporándose paulatinamente para su uso en todas
las intervenciones quirúrgicas que se realicen, ya sean intervenciones
programadas, urgencias, cirugías pediátricas, etc.
Implementación
Es necesario que la persona designada para asumir el rol de coordinador
de la lista, preferentemente el circulante de quirófano, sea designada
POR LA DIRECCION DEL HOSPITAL y cuente con el aval correspondiente.
El listado de verificación puede ser incorporado como documento a la
Historia Clínica (HC) del paciente y debe llevar la firma del
circulante de quirófano en cada una de las fases del acto quirúrgico.
La lista divide la operación en tres fases correspondientes a un
período concreto de tiempo en el curso de una operación:
- El anterior a la inducción de la anestesia: ENTRADA
- El posterior a la inducción de la anestesia y anterior a la incisión:
PAUSA QUIRURGICA
- El de cierre de la herida quirúrgica o inmediatamente posterior pero
anterior a la salida del paciente de quirófano: SALIDA. Dividido en dos
etapas: antes del cierre de la herida quirúrgica y antes de la salida
del quirófano.
En cada una de las fases, antes de continuar con el procedimiento, se
ha de permitir que el coordinador de la lista confirme que el equipo
quirúrgico ha llevado a cabo todas sus tareas.
Cada equipo debe buscar la manera de incorporar el uso de la Lista de
verificación en su quehacer con la máxima eficiencia, causando los
mínimos trastornos y procurando, al mismo tiempo, completar
adecuadamente todos los pasos.
A medida que los equipos quirúrgicos se familiaricen con los pasos de
la Lista de verificación podrán integrar los controles en sus esquemas
de trabajo habituales y anunciar en voz alta la ejecución de cada uno
de esos pasos sin necesidad de intervención explícita por parte del
coordinador.
Todos los pasos serán confirmados verbalmente por el personal que
corresponda o el paciente, con el fin de garantizar la realización de
las acciones.
ANTES DE LA ENTRADA A QUIROFANO
COMPLETAR:
- DATOS DEL PACIENTE:
Como primer punto se deben completar los siguientes datos del paciente
antes de que éste ingrese a quirófano. Esto se efectuará en función de
su Historia Clínica o de los chequeos prequirúrgicos:
Nombre y apellido
Número de DNI
Número de Historia Clínica
Procedimiento a realizar
Si la intervención se realiza para una urgencia, y no se cuenta con
algunos de estos datos, se colocará en observaciones y en procedimiento
se aclarará el nombre del mismo y su carácter de urgencia.
ANTES DE LA INDUCCION DE LA ANESTESIA
INGRESO DEL PACIENTE A QUIROFANO:
La verificación de los ítems siguientes requiere la presencia del
anestesista, del circulante de quirófano y del cirujano o algún miembro
del equipo quirúrgico.
LOS SIGUIENTES ITEMS SE DEBERAN VERIFICAR CON EL PACIENTE:
Antes de la inducción de la anestesia, el coordinador deberá revisar
verbalmente con el paciente (cuando sea posible):
- IDENTIDAD
- SITIO QUIRURGICO
- LADO (SI CORRESPONDE)
- PROCEDIMIENTO
- CONSENTIMIENTO INFORMADO FIRMADO
- AYUNO SEGUN PROTOCOLO (SI CORRESPONDE)
- BAÑO PREVIO SEGUN PROTOCOLO
El coordinador confirmará verbalmente con el paciente su identidad
(nombre y apellido y número de documento), el tipo de intervención
prevista, el lugar anatómico de la intervención y si esta firmado el
consentimiento del paciente para su realización, sólo luego de
realizado esto se marcará la casilla.
Aunque pueda parecer repetitivo, este punto es esencial para garantizar
que no se opera a la persona equivocada, en el lugar anatómico
equivocado, ni que se realiza una intervención equivocada. Se debe
corroborar que los datos del paciente coincidan con los datos colocados
anteriormente en el encabezado.
Si el paciente no pudiera confirmar estos datos, como por ejemplo, en
el caso de pacientes incapacitados o niños, puede asumir esta función
un familiar o tutor y se debe dejar constancia de ello en el listado de
verificación, en el apartado de OBSERVACIONES.
En caso de que no esté presente el tutor o un familiar y se omita este
paso, por ejemplo en una emergencia, se marcará la casilla
correspondiente a PACIENTE NO PUEDE RESPONDER. Cada institución deberá
habilitar los medios para la correcta identificación del paciente de
acuerdo con sus normativas.
El consentimiento informado debe estar firmado antes de realizar
cualquier procedimiento, el coordinador corroborará que este paso este
cumplido.
- AYUNO SEGUN PROTOCOLO (SI CORRESPONDE)
- BAÑO PREVIO SEGUN PROTOCOLO
La verificación de Ayuno deberá realizarse en el caso que corresponda y
se adaptará a los protocolos de cada establecimiento. La verificación
de Baño previo también se adecuará al protocolo de cada lugar.
El circulante deberá indagar, antes de completar la casilla, si se
cumplieron estos dos puntos con preguntas que serán realizadas al
paciente o al familiar.
La realización del baño previo es fundamental, ya que, al producirse la
incisión quirúrgica en la piel, los microorganismos que colonizan la
superficie cutánea pueden contaminar los tejidos subyacentes y por ende
generar una infección de sitio quirúrgico (ISQ). Aquellos
procedimientos que reducen el número de microorganismos en piel,
también disminuyen el riesgo de ISQ.
LOS SIGUIENTES ITEMS SE DEBEN VERIFICAR CON EL ANESTESIOLOGO:
- CONTROL DE EQUIPAMIENTO DE LA ANESTESIA
El coordinador pedirá al anestesista que confirme que se ha realizado
un control de la seguridad de la anestesia, entendido como una
inspección formal del instrumental anestésico, de la medicación y del
riesgo anestésico del paciente antes de cada intervención.
Además de confirmar que el paciente es apto para someterse a la
operación, el equipo de anestesia debe inspeccionar el equipo de
intubación y aspiración de la vía aérea, el sistema de ventilación
(incluidos el oxígeno y los fármacos inhalados), la succión y los
fármacos, dispositivos y equipos de urgencia, para cerciorarse que todo
esté disponible y en buenas condiciones de funcionamiento y proceder a
marcar el ítem correspondiente.
- OXIMETRO DE PULSO COLOCADO EN EL PACIENTE Y FUNCIONANDO
El coordinador de la lista, para poder marcar el ítem, confirmará que
al paciente se le haya colocado antes de la inducción de la anestesia
un pulsioxímetro que funcione correctamente. Lo ideal es que la lectura
del dispositivo sea visible para el equipo quirúrgico. A ser posible,
debe utilizarse un sistema de señal sonora que alerte del pulso y la
saturación de oxígeno.
La OMS (Organización Mundial de la Salud) ha recomendado la utilización
del pulsioxímetro como componente necesario para la seguridad de la
anestesia. Si no se dispone de él, el cirujano y el anestesista deben
evaluar la gravedad del caso y considerar la posibilidad de aplazar la
intervención hasta que se tomen las medidas necesarias para disponer de
uno.
Puntos claves:
1.- Asegurar el funcionamiento correcto del oxímetro de pulso.
2.- Probar su funcionamiento en algún integrante del equipo quirúrgico.
3.- Evaluar las manos, dedos y uñas del paciente, dado que es
fundamental que se encuentren en condiciones de higiene óptimas para un
correcto funcionamiento del sistema de medición.
4.- Despintar, si fuese necesario las uñas de pacientes que lleguen a
quirófano si no han sido evaluadas en el área de internación.
5.- Descontaminar las pinzas del oxímetro con clorhexidina luego de ser
utilizados y entre paciente y paciente.
6.- Asignar a una persona en particular el control de funcionamiento
del oxímetro.
- VERIFICACION DE EXISTENCIA DE ALERGIAS CONOCIDAS EN EL PACIENTE
El coordinador le preguntará si el paciente tiene alergias conocidas y,
si es así, cuáles. La pregunta ha de formularse aunque el coordinador
ya conozca la respuesta, para confirmar así que el anestesista es
consciente de la existencia de alergias que supongan un riesgo para el
paciente. Sólo entonces se marcará la casilla correspondiente. Si el
Coordinador tiene conocimiento de alguna alergia que el anestesista
desconozca, debe comunicarle esa información.
- CHEQUEO DE LA VIA AEREA RIESGO DE ASPIRACION
Aquí el coordinador confirmará verbalmente que el equipo de anestesia
ha valorado objetivamente si el paciente tiene una vía aérea difícil.
Hay múltiples formas de graduar la vía aérea, como la escala
Mallampati, la distancia tiromentoniana y la escala Bellhouse-Doré.
Una evaluación objetiva de la vía aérea usando un método válido es más
importante que el método elegido en sí mismo. Si la evaluación de la
vía aérea indica un riesgo alto de dificultad (como un Mallampati de 3
o 4) el equipo de anestesia deberá prepararse para abordar una vía
aérea difícil. Esto incluye, como mínimo, el ajuste del enfoque de la
anestesia (por ejemplo, realizar una anestesia regional si es posible)
y controlar que los equipos de emergencia están disponibles.
Para los pacientes de los que se conozca la dificultad de la vía aérea
o que tengan riesgo de aspiración, el ítem de la lista sólo se debería
marcar (y proceder a la inducción de la anestesia) una vez que el
profesional de anestesia confirme que tiene el equipo adecuado y la
ayuda precisa.
- VERIFICACION DE PROFILAXIS ANTIBIOTICA EN LOS ULTIMOS 60 MINUTOS (SI
CORRESPONDE)
El responsable de esta administración, que suele ser el anestesista,
debe confirmarlo verbalmente.
El tiempo de administración de la primera dosis deberá hacerse entre 30
y 60 minutos previos a la incisión quirúrgica. En el caso de utilizar
antibióticos como la Vancomicina o Ciprofloxacina, se deberán tomar en
cuenta los tiempos de administración recomendados para los mismos.
- CONOCIMIENTO DE COMORBILIDADES DEL PACIENTE
En este punto se revisará la posibilidad de existencia de
comorbilidades que puedan provocar problemas durante la operación.
Si bien el anestesiólogo es el que responde, debe estar presente el
cirujano. Este punto se completará una vez que el equipo quirúrgico
tomó conocimiento de las posibles comorbilidades que están descriptas
en la HC, si no se revisó con anterioridad deberá hacerlo en este
momento pudiendo consultarlo y verificarlo con el paciente de ser
necesario.
LOS SIGUIENTE PUNTOS SE VERIFICARAN CON EL CIRUJANO:
- DEMARCACION DEL SITIO (SI CORRESPONDE)
El coordinador de la lista debe confirmar visualmente que el cirujano,
o su ayudante, ha marcado el sitio quirúrgico (por lo general con un
rotulador) en los casos que impliquen lateralidad (distinción entre
izquierda y derecha) o múltiples estructuras o niveles (p. ej. un dedo,
una lesión cutánea o una vértebra en concreto). En el caso de las
estructuras mediales (como el tiroides) o únicas (como el bazo), la
delimitación del sitio dependerá de la práctica local. Luego de
realizar esta confirmación se marcará el ítem.
Algunos hospitales no la exigen por ser extremadamente raro que se
opere en lugar equivocado. No obstante, la delimitación sistemática del
sitio supone una confirmación adicional de que el lugar anatómico y el
procedimiento son correctos.
- CHEQUEO DE DISPONIBILIDAD DE ESTUDIOS COMPLEMENTARIOS (SI CORRESPONDE)
Los estudios de imagen son fundamentales para garantizar una buena
planificación y desarrollo de muchas operaciones, como los
procedimientos ortopédicos, medulares y torácicos o muchas resecciones
de tumores. El coordinador de la lista preguntará al cirujano si el
caso requiere algún estudio de imagen. De ser así, el coordinador
confirmará verbalmente que dichas imágenes están en el quirófano y en
lugar bien visible para que puedan utilizarse durante la operación.
Sólo entonces se marcará la casilla. Si se necesitan imágenes pero no
se dispone de ellas, deben conseguirse.
El cirujano será quien decida si opera o no sin el apoyo de esas
imágenes cuando sean necesarias pero no estén disponibles; si se decide
a operar deberá constar en el apartado OBSERVACIONES que lo hace sin
este material.
Además, hay otros resultados que deben estar disponibles en la Historia
Clínica como ser biopsias preoperatorias críticas, laboratorio,
estudios de coagulación. Si alguno de ellos es necesario y no esta el
cirujano decidirá si se realiza la cirugía o no y se dejará constancia
en el apartado OBSERVACIONES de la ausencia de estos estudios.
- VERIFICACION DE RIESGO DE HEMORRAGIA (tener una pérdida sanguínea
>500ml (7ml/kg. en niños).
En este punto, el coordinador le preguntará al cirujano si el paciente
corre el riesgo de perder más de medio litro de sangre en la operación,
con el fin de garantizar que se reconoce esta posibilidad y se está
preparado para hacerle frente.
La pérdida de un gran volumen de sangre se encuentra entre los peligros
más comunes y graves para los pacientes quirúrgicos, y el riesgo de
choque hipovolémico aumenta cuando la pérdida de sangre supera los 500
ml (7 ml/kg en niños).
Una preparación adecuada y la reanimación pueden mitigar
considerablemente las consecuencias. Es posible que los cirujanos no
comuniquen sistemáticamente el riesgo de hemorragia al equipo de
anestesiólogo y a los instrumentadores.
Si el anestesiólogo conoce que existe riego de hemorragia, debe
comentarlo con el cirujano antes de inducir la anestesia. Si existiera
un riesgo de hemorragia superior a 500 ml, se recomienda que antes de
la incisión cutánea se coloquen al menos dos líneas intravenosas de
gran calibre o un catéter venoso central.
Además, el equipo debe confirmar la disponibilidad de líquidos o sangre
para la reanimación. Luego de realizar todas estas verificaciones se
marcará el ítem correspondiente. (Nótese que durante la “Pausa
quirúrgica” el cirujano volverá a revisar la previsión de hemorragia,
lo que permite un segundo control de seguridad al anestesista y al
instrumentador quirúrgico).
LOS SIGUIENTES PUNTOS SE DEBEN VERIFICAR CON EL INSTRUMENTADOR
CIRCULANTE:
- CIRUJANO E INSTRUMENTADOR VERIFICARON LOS MATERIALES PROTESICOS
NECESARIOS
El circulante chequea la disponibilidad de los implantes esenciales
(mallas o prótesis) y el estado de los mismos. Este paso se debe hacer
con la presencia del cirujano o de algún miembro del equipo de cirugía.
Se debe recordar marcar la casilla luego de verificar este punto.
- CONFIRMACION DE ESTERILIDAD DEL INSTRUMENTAL
- CHEQUEO DE CORRECTO FUNCIONAMIENTO DE TODOS LOS EQUIPOS NECESARIOS
El instrumentador que prepara el instrumental y los equipos necesarios
para la operación debe confirmar verbalmente que se han esterilizado y
que se han verificado los indicadores de esterilidad. Cualquier
discrepancia entre los resultados esperados y los resultados reales de
los indicadores de esterilidad deberá comunicarse a los miembros del
equipo y solucionarse antes de la incisión.
Este momento ofrece también la oportunidad de hablar de cualquier
problema relacionado con el instrumental y equipos u otros preparativos
para la intervención, así como de cualquier duda sobre la seguridad que
puedan tener el instrumentista o el circulante, en particular aquellas
que no hayan sido tratadas por el cirujano y el equipo de anestesia. Si
no hay cuestiones especiales, el instrumentista puede decir
sencillamente: “Esterilidad comprobada. Ninguna duda al respecto.” y se
marcará el ítem.
La persona responsable —coordinador— del listado de verificación deberá
firmar y colocar su sello luego de completados todos los ítems de este
período de implementación del instrumento.
PRE-INCISION O PAUSA QUIRURGICA
El período que se extiende desde la inducción anestésica hasta antes de
la incisión quirúrgica, se denomina
PAUSA QUIRURGICA.
El circulante debe confirmar:
- QUE TODOS LOS MIEMBROS DEL EQUIPO QUIRURGICO ESTAN PRESENTES
- QUE TODOS LOS MIEMBROS SE HAYAN PRESENTADO POR SU NOMBRE Y FUNCION
Los miembros de los equipos quirúrgicos pueden cambiar con frecuencia.
El circulante debe asegurarse que están presentes todos los miembros
del equipo.
La gestión eficaz de situaciones de alto riesgo requiere que todos los
miembros sepan quién es cada uno y cuál es su función y capacidad. Ello
se consigue con una simple presentación.
El coordinador de la lista pedirá a cada una de las personas que están
en el quirófano que se presente por su nombre y función. Los equipos
que ya se conozcan pueden confirmar que todos se conocen, pero los
nuevos miembros o las personas que hayan entrado en el quirófano
después de la última operación, entre ellos los estudiantes y otro tipo
de personal, deben presentarse personalmente. Una vez que este
realizado este paso se marcarán los ítems correspondientes.
El equipo debe realizar una pausa justo antes de la incisión cutánea
para confirmar en voz alta que está realizando la operación correcta en
el paciente correcto y en el lugar correcto, revisando luego cada uno
por turno los elementos críticos de su plan para la intervención usando
las preguntas de la lista de comprobación como orientación.
CIRUJANO, ANESTESISTA Y CIRCULANTE CONFIRMAN VERBALMENTE:
- IDENTIDAD DEL PACIENTE
- SITIO QUIRURGICO
- PROCEDIMIENTO
Este momento se corresponde con la “Pausa quirúrgica” convencional y
cumple la normativa de muchos organismos de reglamentación
internacional. Antes de que el cirujano realice a la incisión cutánea,
el coordinador de la lista pedirá a los presentes que se detengan y
confirmen verbalmente el nombre del paciente, el tipo de intervención
que va a realizarse, su localización anatómica y, si procede, la
posición en que debe colocarse al mismo.
Por ejemplo, el circulante anunciaría “Hagamos la pausa quirúrgica” y
añadiría “¿Estamos todos de acuerdo en que este es el paciente X, al
que vamos a operar de una hernia inguinal derecha”. La casilla no
deberá marcarse hasta que el anestesista, el cirujano y el circulante
hayan confirmado, de forma explícita e individual, que están de acuerdo.
- CHEQUEO DE CONTROL DE DECUBITOS Y FIJACION DEL PACIENTE
Hay intervenciones que requieren que los pacientes sean colocados en
posiciones especiales, de no controlarse esto se pueden provocar
lesiones por decúbito (parálisis nerviosas por compresión, úlceras,
lesiones oculares, etc.).
Este punto implica la verificación verbal y la modificación, de ser
necesaria, del control de los decúbitos y fijación del paciente para
poder marcar el ítem.
- PREVISION DE EVENTOS CRITICOS
La comunicación eficaz entre todo el equipo quirúrgico es fundamental
para la seguridad de la cirugía, la eficiencia del trabajo en equipo y
la prevención de complicaciones graves.
Para garantizar que se comunican cuestiones esenciales sobre el
paciente, en la pausa quirúrgica el coordinador de la lista dirigirá
una conversación rápida entre el cirujano, el anestesista y el personal
de instrumentación sobre los principales peligros y los planes
operatorios.
Para ello, sencillamente puede formularle a cada miembro del equipo la
pregunta correspondiente en voz alta. El orden de la conversación no
importa, pero la casilla correspondiente sólo se rellenará después de
que cada disciplina clínica haya aportado su información.
Cuando se trate de procedimientos rutinarios o con los cuales todo el
equipo esté familiarizado, el cirujano puede sencillamente anunciar:
“Este es un caso rutinario de X tiempo de duración” y preguntar al
anestesista y al personal de instrumentación si tienen alguna reserva
en particular.
EL CIRUJANO REVISA EN VOZ ALTA JUNTO AL EQUIPO:
- PASOS CRITICOS DE LA OPERACION
- POSIBLES IMPREVISTOS
- PERDIDA DE SANGRE PREVISTA
El objetivo mínimo de hablar sobre los “pasos críticos” es informar a
todos los miembros del equipo de cualquier actuación que ponga al
paciente en riesgo por hemorragia rápida, lesión u otra morbilidad
importante. Asimismo, ofrece la oportunidad de revisar los pasos que
puedan requerir equipos, implantes o preparativos especiales. Se
marcará la casilla luego de revisar todos estos puntos con el equipo.
- EL ANESTESISTA REVISA EN VOZ ALTA JUNTO AL EQUIPO POSIBLES PROBLEMAS
ESPECIFICOS QUE PUEDE PRESENTAR EL PACIENTE
En pacientes en los que el procedimiento entrañe riesgo de hemorragia
intensa, inestabilidad hemodinámica u otra morbilidad importante, un
miembro del equipo de anestesia debe revisar en voz alta los planes y
problemas específicos de la reanimación —especialmente, la intención de
utilizar hemoderivados— y cualquier característica o comorbilidad del
paciente (como enfermedades cardíacas o pulmonares, arritmias,
hemopatías, etc.) que complique la situación.
Se entiende que muchas intervenciones no entrañan riesgos o problemas
particularmente críticos que deban ser compartidos con el equipo. En
tales casos, el anestesista puede decir simplemente: “Este paciente no
presenta problemas especiales”, en ese momento se completará la casilla
correspondiente.
La persona responsable —coordinador— del listado de verificación deberá
firmar y colocar su sello luego de completados todos los ítems de este
período de implementación del instrumento.
EN ESTE PUNTO SE HA COMPLETADO LA “PAUSA QUIRURGICA” EL EQUIPO PUEDE
PROCEDER A LA OPERACION
FIN DE LA CIRUGIA
La fase de “Salida” puede iniciarla el circulante, el cirujano o el
anestesista, y debe llevarse a cabo antes de que el cirujano abandone
el quirófano.
Una vez más, las casillas sólo se marcarán cuando el coordinador haya
confirmado que el equipo ha abordado cada punto de la lista.
El circulante confirma antes de que el paciente salga del quirófano:
PREVIO AL CIERRE DE LA HERIDA QUIRURGICA
- EL NOMBRE DEL PROCEDIMIENTO REALIZADO
Dado que el procedimiento puede haberse modificado o ampliado en el
curso de la operación, el coordinador de la lista confirmará con el
cirujano y el resto del equipo el procedimiento exacto que se haya
realizado. Puede hacerse a modo de pregunta: “¿Qué procedimiento se ha
realizado” o a modo de confirmación: “Hemos llevado a cabo la
intervención X, ¿no es así”.
- EL RECUENTO DE INSTRUMENTAL, GASAS Y AGUJAS ES CORRECTO
El circulante y el instrumentador propiamente dicho realizan juntos el
recuento de materiales antes del comienzo de la intervención
quirúrgica, siendo éste el punto de partida de los recuentos
subsiguientes dentro del Quirófano.
- El instrumentador realiza el recuento de todos los materiales
dispuestos sobre la mesa estéril.
- El Circulante anota de inmediato el número de materiales de cada tipo
en el registro de recuento; para realizar este procedimiento resulta
útil disponer de formularios impresos.
a) - Recuento: Este procedimiento se realiza en tres áreas diferentes,
antes del cierre de una cavidad, de una incisión grande y profunda.
Recuento del campo: el cirujano o el ayudante colaboran con el
instrumentador con el recuento en el campo quirúrgico.
Recuento de la mesa: el instrumentador realiza el recuento de los
materiales que hay sobre la mesa del instrumental.
Recuento del suelo: el Circulante recuenta los materiales que se han
recogido de los lebrillos que corresponden a los materiales salientes
del campo estéril, siendo los mismos verificados por el instrumentador.
Asimismo, el Circulante totaliza los recuentos del campo, de la mesa y
de los lebrillos.
- En caso de NO existir diferencias, se le indica al cirujano que éstos
son correctos.
Generalidades:
- En caso de la omisión de un recuento por causa de una urgencia
extrema, debe documentarse en el registro según normas y procedimientos
institucionales.
- Si se retiene intencionalmente alguna compresa para hacer un relleno,
o si un instrumental debe permanecer junto al paciente, también debe
documentarse.
- La responsabilidad de todos los materiales utilizados durante la
intervención quirúrgica es del circulante y del instrumentador, quienes
son los que realizan los procedimientos de recuentos.
Recuento incorrecto
Para tal caso cada institución debe tener previstas Normas y
Procedimientos.
Se recomienda:
- Informar inmediatamente al cirujano.
- Repetir el recuento completo.
- Revisar el campo quirúrgico y la herida.
- Revisar recipientes de residuos, bajo los muebles, cestos de
lavandería, etc.
- Informar al inmediato superior para que compruebe el recuento.
- Luego de agotar todas las opciones de búsqueda, las normas estipulan
la realización de una placa radiográfica al paciente antes de abandonar
el centro quirúrgico.
- Si el recuento es incorrecto no se debe completar el ítem y se debe
documentar el incidente en OBSERVACIONES del listado de verificación,
en el parte quirúrgico y en la Historia Clínica del paciente, donde se
indicarán todas las acciones realizadas para localizar el material
extraviado, incluso cuando éste haya sido individualizado por Rx.
- EL CIRCULANTE CONFIRMA QUE EL ROTULADO DE LAS MUESTRAS ES CORRECTO
La rotulación incorrecta de las muestras anatomopatológicas y
microbiológicas puede ser desastrosa para el paciente y es a menudo una
fuente demostrada de errores por parte de los laboratorios. El
circulante confirmará el correcto etiquetado de toda muestra
anatomopatológica obtenida durante la intervención mediante la lectura
en voz alta del nombre del paciente, la descripción de la muestra y
cualquier detalle orientativo que deba ser puesto en la etiqueta.
- EL CIRCULANTE CONFIRMA VERBALMENTE CON EL EQUIPO SI SE DETECTARON
PROBLEMAS RELACIONADOS CON EL INSTRUMENTAL Y LOS EQUIPOS
Los problemas relacionados con el equipo son habituales en los
quirófanos. Es importante identificar los fallos y el instrumental o
los equipos que no han funcionado bien para evitar que se vuelvan a
utilizar antes de solucionar el problema. El Coordinador de la lista
debe cerciorarse de que se identifiquen los problemas relacionados con
el instrumental y los equipos que hayan surgido durante la intervención.
Si se ha detectado algún problema éste deberá ser registrado en
OBSERVACIONES.
- EL CIRUJANO, EL ANESTESISTA Y EL ENFERMERO REVISAN LOS PRINCIPALES
ASPECTOS DE LA RECUPERACION Y EL TRATAMIENTO DEL PACIENTE (INDICACIONES
POST QUIRURGICAS).
El cirujano, el anestesista y el enfermero revisarán el plan de
tratamiento y recuperación post operatorio, centrándose en particular
en las cuestiones intraoperatorias o anestésicas que pudieran afectar
al paciente. Tienen especial importancia aquellos eventos que presenten
un riesgo específico para el paciente durante la recuperación y que
quizás no sean evidentes para todos los interesados. La finalidad de
esta medida es transmitir información fundamental de forma eficiente y
adecuada a la totalidad del equipo.
- TRASPASO ESCRITO DE MEDICACION POST QUIRURGICA
- CONTROL DE NORMOTERMIA POST OPERATORIA
El traspaso escrito de la medicación post quirúrgica se ajustará a las
normas legales vigentes.
La temperatura corporal de los pacientes puede descender de 1 a 1.5 ºC
durante la primera hora de anestesia general. La anestesia regional
también causa hipotermia central. La hipotermia intraoperatoria altera
la función inmune (destrucción oxidativa por parte de los neutrófilos)
generando una vasoconstricción dérmica y disminución del flujo
sanguíneo al sitio quirúrgico que resulta en un incremento posterior
del riesgo de ISQ (infección de sitio quirúrgico) debido al descenso
tisular de la tensión de oxígeno. Otros efectos adversos incluyen la
reducción de la función plaquetaria, escalofríos, activación del
sistema nervioso simpático y eventos cardíacos adversos.
ANTES DE LA SALIDA DEL QUIROFANO:
- PARTE QUIRURGICO COMPLETO
- PARTE ANESTESICO COMPLETO
La realización de un parte quirúrgico y anestésico completo asegura el
control adecuado del paciente y facilita la vigilancia epidemiológica
de Infecciones de Sitio Quirúrgico, por lo cual deben ser realizados
antes de que el paciente salga de quirófano.
La inclusión de estos puntos en el listado de verificación obedece a la
importancia que tiene la vigilancia de intervenciones quirúrgicas,
permitiendo el conocimiento de indicadores —su evaluación y análisis— y
facilitándoles a cada institución la intervención oportuna y adecuada
con base en datos reales.
La persona responsable —coordinador— del listado de verificación deberá
firmar y colocar su sello luego de completados todos los ítems de este
período de implementación del instrumento.
CON ESTA ULTIMA MEDIDA SE COMPLETA LA LISTA DE VERIFICACION DE LA
SEGURIDAD
Este manual es una adaptación realizada por la Comisión Nacional
Asesora para la Seguridad del Paciente en base al Listado de
verificación Quirúrgica de la OMS y su Manual de Aplicación (con
agregados del Documento Final de Consenso Taller SADI-INE post Congreso
SADI 2009-Prevención de la infección del sitio quirúrgico y seguridad
del paciente en el pre, intra y post-operatorio).
Participaron del proceso las siguientes organizaciones (por orden
alfabético):
Administración Nacional de Medicamentos, Alimentos y Tecnologías Médicas
Asociación Argentina de Cirugía
Asociación Argentina de Enfermería
Asociación Argentina de Enfermeros en Control de Infecciones
Asociación Argentina de Instrumentadoras Quirúrgicas
Comisión Interinstitucional para el Desarrollo de la Calidad de la
Atención Médica
Confederación Farmacéutica Argentina
Federación Argentina de Asociaciones de Anestesia, Analgesia y
Rehabilitación
Fundación Avedis Donavedian
Hospital Nacional de Pediatría SAMIC Prof. Dr. Juan P. Garrahan
Hospital Nacional Prof. Dr. Alejandro Posadas
Pacientes Online
Programa Federal de Salud
Red Ayuda Médico Paciente
Sociedad Argentina de Infectología
Sociedad Argentina de Pediatría
Sociedad Argentina de Terapia Intensiva
Sociedad Argentina para la Calidad en la Atención de la Salud.


