MINISTERIO
DE SALUD
SUPERINTENDENCIA DE SERVICIOS DE SALUD
Resolución 46/2017
Buenos Aires, 13/01/2017
VISTO el Expediente N° 38.419/2016 del Registro de la SUPERINTENDENCIA
DE SERVICIOS DE SALUD, las Leyes N° 23.660 y N° 23.661, el Decreto N°
576, del 1 de Abril de 1993 y el Decreto N° 2710, del 28 de diciembre
de 2012 y la Resolución N° 400 del 25 de Octubre de 2016, y
CONSIDERANDO:
Que en el Expediente citado en el Visto se dictó la Resolución N°
400/2016 S.S.SALUD, por la cual se aprobaron los requisitos generales,
específicos, coberturas, medicamentos y valores máximos a reintegrar a
los Agentes del Seguro de Salud, a través del Sistema Único de
Reintegros (S. U. R.)
Que en tal sentido y como parte integrante de la Resolución N° 400/2016
S.S.SALUD, se aprobaron los Anexos I, II, III, IV y V.
Que mediante la Providencia N° 138055/2016 la Gerencia de Gestión
Estratégica, señaló que en los Anexos de la Resolución N° 400/2016
S.S.SALUD, fueron encontrados textos, valores y referencias que no
habían sido incluidos y otros que erróneamente se incluyeron.
Que a fin de unificar criterios en cuanto a la correcta aplicación de
la normativa y operatoria del acto resolutivo, deviene procedente
sustituir los Anexos I a V de la Resolución N° 400/2016 S.S.SALUD.
Que la Gerencia de Gestión Estratégica y la Gerencia de Asuntos
Jurídicos han tomado la intervención de su competencia.
Que la Gerencia General comparte lo actuado por las áreas técnicas del
Organismo.
Que la presente se dicta en uso de las facultades y atribuciones
conferidas por los Decretos N° 1615 de fecha 23 de Diciembre de 1996,
N° 2710 de fecha 28 de Diciembre de 2012 y N° 100 de fecha 16 de
Diciembre de 2015.
Por ello,
EL SUPERINTENDENTE DE SERVICIOS DE SALUD
RESUELVE:
ARTÍCULO 1° — Sustitúyanse los Anexos I, II, III, IV y V de la
Resolución N° 400/2016 S.S.SALUD del 25 de Octubre de 2016 por los
Anexos I, II, III, IV y V, que se aprueban y forman parte de la
presente.
ARTÍCULO 2° — Regístrese, comuníquese, publíquese, dése a la Dirección
Nacional del Registro Oficial y oportunamente archívese. — Sandro
Taricco, Gerente General, Superintendencia de Servicios de Salud. —
Luis Scervino, Superintendente, Superintendencia de Servicios de Salud
p/a Resolución 147/2016.
NOTA: El/los Anexo/s que integra/n este(a) Resolución se publican en la
edición web del BORA —www.boletinoficial.gob.ar— y también podrán ser
consultados en la Sede Central de esta Dirección Nacional (Suipacha 767
- Ciudad Autónoma de Buenos Aires).
e. 08/02/2017 N° 6435/17 v. 08/02/2017
(Nota
Infoleg:
Los anexos referenciados en la presente norma han sido extraídos de la
edición web de Boletín Oficial.)

ANEXO
1
SOLICITUDES DE REINTEGROS
1. -GENERALIDADES
- Los Agentes del Seguro de Salud de la República Argentina deberán
ingresar al sitio Web del SISTEMA (http//:sur.sssalud.gob.ar) para
efectuar las solicitudes de reintegros y turnos para su atención.
- Para ingresar, los Agentes deben contar con las credenciales de
acceso específicas para el SISTEMA UNICO DE REINTEGRO (SUR) que se
solicitarán por ante la Mesa de Entradas de la Gerencia Operativa de
Subsidios por Reintegros de la Superintendencia de Servicios de Salud.
- Para solicitar una nueva clave de acceso de administrador o la
restitución de la misma deberán presentar nota firmada por el
Presidente de la Obra Social ante la Gerencia Operativa de Subsidios
por Reintegros, indicando el nombre, Apellido y N° DNI de la persona
autorizada a retirar dicha clave. Se podrán solicitar las claves que el
Agente del Seguro de Salud estime necesarias, quien será responsable de
su correcto uso y de pedir su baja cuando resulte innecesaria.
- El Agente de Salud deberá aportar la siguiente información para poder
dar inicio a las solicitudes de apoyo- financiero en el marco del SUR,
cargando los siguientes datos:
a - Indicar la Normativa que comprende el Reintegro solicitado,
b- Indicar la Patología.
e - Ingresar N° de CUIUCUIT del Beneficiario,
d - Indicar el N° de Afiliado.
e - Ingresar los conceptos específicos por prestaciones o medicación,
f - Ingresar los datos de los comprobantes contables asociados a cada
concepto,
g - Informar el GTIN seriado de medicación solicitada.
- La asignación de turnos se realizará desde la misma aplicación en la
solapa Turnos. Una vez seleccionada, se desplegará un menú con los días
disponibles y se elegirá el conveniente para la Obra Social. Se
mostrará por pantalla un comprobante que deberá ser impreso y
presentado en la Mesa de Entradas.
- La SUPERINTENDENCIA DE SERVICIOS DE SALUD procederá a realizar la
validación de la información suministrada por el Agente de Salud con la
información de los datos del afiliado y su empadronamiento en la
respectiva Obra Social solicitante con el Padrón de Beneficiarios, el
Registro de Prestadores, el Registro de las autoridades con mandato
vigente y con la información aportada por la ADMINISTRACION NACIONAL DE
LA SEGURIDAD SOCIAL (ANSES), ADMINISTRACION FEDERAL DE INGRESOS
PUBLICOS (AFIP), ADMINISTRACION NACIONAL DE MEDICAMENTOS, ALIMENTOS Y
TECNOLOGIA MEDICA (ANMAT) y otros organismos públicos.
- Cada solicitud de reintegro deberá ser presentada el día del turno
asignado con la constancia emitida y. nota dirigida a la máxima
autoridad de esta Superintendencia, suscripta por el representante
legal de la entidad solicitante, certificada su firma por institución
bancaria o escribano público, o bien personalmente a través de la/s
persona/s habilitada/s por delegación de facultades (Res
N°407/2014-SSSALUD) ante la Mesa de Entradas del SUR, con su D.N.I.;
debiendo rubricar toda la documentación requerida por la normativa
vigente ante el personal de la SUPERINTENDENCIA DE SERVICIOS DE SALUD,
a efectos de su certificación.
2. - CONCEPTOS Y VALORES A REINTEGRAR
El SISTEMA UNICO DE REINTEGRO - SUR otorgará apoyo financiero para las
prestaciones y medicamentos incluidos en el ANEXO III y IV de la
presente Resolución, hasta el monto máximo que se establece en el ANEXO
III.2 y IV.2 de la misma.
3. DOCUMENTACION ESPECÍFICA
Sin perjuicio de los requisitos generales mencionados en este Anexo
para el ingreso de las solicitudes de reintegros, los Agentes del
Seguro de Salud deberán presentar ante la Mesa de Entradas SUR, la
documentación especifica que se exige en los Anexos II, III.1 y IV.1 de
acuerdo a la solicitud de reintegro que se trate.
Los requisitos exigibles por la Autoridad de aplicación a los Agentes
del Seguro de Salud para la presentación de reintegros, sólo podrán ser
los incluidos en la normativa vigente .al in omento de efectuarse las
prestaciones.
ANEXO
II
NORMAS Y PROCEDIMIENTO DE LOS
REINTEGROS
1.- NORMAS GENERALES
Las solicitudes de apoyo financiero que realicen los Agentes del Seguro
de Salud mediante el SISTEMA UNICO DE REINTEGROS (SUR), se realizarán
sobre la base de prestaciones médicas efectivamente provistas y pagadas
por los mencionados Agentes en atención de sus beneficiarios.
El profesional médico que actúe en representación del Agente del Seguro
de Salud en carácter de Auditor Médico, deberá firmar y sellar sus
intervenciones en la documentación que sea requerida. Su sello deberá
detallar: nombre y apellido, número de matrícula y especificar su
carácter de Auditor Médico con la sigla o nombre del Agente del Seguro
de Salud.
El profesional contable del Area Contable que actúe en representación
del Agente del Seguro de Salud, deberá validar con su firma y sello la
documentación contable que integre la solicitud de apoyo financiero
presentada a través del SUR, detallando: nombre y apellido, cargo y
sigla o nombre del Agente del Seguro de Salud.
Los requisitos exigibles por la Autoridad de aplicación a los Agentes
del Seguro de Salud para la presentación de reintegros, sólo podrán ser
los incluidos en la normativa vigente al momento de efectuarse las
prestaciones.
1.1. - REQUISITOS DE LAS SOLICITUDES
Todas las solicitudes de apoyo financiero a presentar a través del
SISTEMA UNICO DE REINTEGROS (SUR) por los Agentes del Seguro de Salud,
deberán contener las impresiones generadas por el sistema informático
luego del ingreso de datos realizado por los Agentes del Seguro de
Salud.
A - NOTA DE SOLICITUD: firmada
por el Presidente del Agente del Seguro de Salud, con firma certificada
por entidad bancaria o ante Escribano Público o de acuerdo a lo
previsto por la Resolución 407/2014 SSSALUD o la que en el futuro la
reemplace.
B - CERTIFICADO DE AFILIACION:
firmado por el Presidente del Agente del Seguro de Salud, con firma
certificada por entidad bancaria o ante Escribano Público o de acuerdo
a lo previsto por la Resolución 407/2014 SSSALUD o la que en el futuro
la reemplace.
C - CUADRO DE CONCEPTOS SOLICITADOS:
Se genera luego de ingresar al sistema informático los conceptos
solicitados reconocidos y enunciados en los Anexos III y IV de la
presente y que se encuentran predefinidos en el Sistema SUR.
Para cada concepto se deberá consignar: periodo solicitado, cantidad
solicitada para el periodo de referencia (de acuerdo a la unidad de
medida de cada concepto) y monto total imputado a ese concepto y
período incluido en la facturación asociada. Los datos mencionados
ingresados al sistema deberán coincidir con los conceptos facturados
por los Prestadores.
En caso de diferencias se devolverá la solicitud para su modificación
al no poder otorgar conceptos o cantidades distintas a las solicitadas.
El Cuadro de Conceptos se deberá acompañar con la DOCUMENTACION DE LA
PRESTACION MEDICA por la cual se requiere reintegro, de acuerdo con lo
detallado en el punto 2.- REQUISITOS DOCUMENTACION RESPALDATORIA del
ANEXO II y con la documentación adicional que se especifica en el Anexo
lll junto a la descripción de las Patologías y Conceptos reconocidos.
El Cuadro de Conceptos deberá presentarse firmado y sellado en original
por Auditor Médico del Agente del Seguro de Salud.
D - CUADRO DE COMPROBANTES
Se genera luego de ingresar al sistema informático la documentación
contable respaldatoria de la compra y el pago de los conceptos
solicitados (Facturas y Recibos) se deberá acompañar con DOCUMENTACION
CONTABLE que cumplimente las especificaciones del punto 3.- REQUISITOS
DOCUMENTACION COMERCIAL del presente ANEXO II.
El Cuadro de Comprobantes deberá presentarse firmado y sellado en
original por representante del Area Contable y representante de
Auditoría Médica del Agente del Seguro de Salud, lo cual será válido
como reemplazo de la firma de ambos en cada Factura, Recibo o
Comprobante individual ingresado al cuadro.
1.2. PROCEDIMIENTO DE REINTEGROS PARA
EL SISTEMA DE TUTELAJE DE
TECNOLOGIAS SANITARIAS EMERGENTES
Las solicitudes de apoyo financiero para aquellos medicamentos y/o
prácticas médicas establecidas como TECNOLOGIAS COMPRENDIDAS EN EL
SISTEMA DE TUTELAJE DE TECNOLOGIAS SANITARIAS EMERGENTES, deberán
ajustarse a los requerimientos del presente ANEXO II (normas generales
y específicas que correspondan de acuerdo con la prestación y/o
patología) y además:
Deberán contar con una autorización original para su presentación ante
SUR, extendida por la GERENCIA DE GESTION ESTRATEGICA de la
SUPERINTENDENCIA DE SERVICIOS DE SALUD, como resultado de la evaluación
realizada por dicha área, ante la consulta previa a la presentación
formulada por el Agente del Seguro de Salud.
1.3. - PRESENTACION DE LAS SOLICITUDES
Para la presentación de las solicitudes de reintegro de las
prestaciones abarcadas en la presente Resolución y que se corresponda
con tratamientos prolongados, se tomará como año calendario de
tratamiento el comprendido entre el 1 de enero y el 31 de diciembre de
cada año. Consecuentemente, el primer semestre será el comprendido
entre el 1 de enero y el 30 de junio, y el segundo semestre será el
comprendido entre el 1 de julio y el 31 de diciembre de cada año.
Las solicitudes de medicamentos ingresadas por la opción solicitudes
generales del sistema informático SUR podrán presentarse por períodos
trimestrales o semestrales calendarios vencidos. Deben contemplar el
consumo de los períodos mencionados completos, salvo los casos de
fechas de inicio y terminación de cobertura intermedias debidamente
justificadas.
Las solicitudes de VIH-SIDA y Hemofilia podrán ser presentadas a partir
de cada mes vencido por beneficiario y podrán contener desde UN (1) mes
hasta DOCE (12) meses de tratamiento.
Las solicitudes por Tratamiento de Adicciones - Drogadependencia, se
deberán presentar por semestre calendario por beneficiario, pudiendo
contener desde UN (1) mes hasta SEIS (6) meses de prestación.
Las solicitudes de reintegro por prestaciones, prótesis o insumos se
deberán presentar por beneficiario individual luego de la fecha de
realización de la prestación dentro de los plazos establecidos.
1.4. - PLAZOS
El plazo para la presentación de las solicitudes de apoyo financiero a
través del sistema de reintegros SUR por parte del Agente del Seguro de
Salud, será de VEINTICUATRO (24) meses a contar desde el último mes de
prestación del tratamiento. Las solicitudes rechazadas podrán ser
presentadas nuevamente sin limitaciones en cuanto a la cantidad de
rechazos durante los 24 meses mencionados. Una vez ocurrido el
vencimiento del plazo de 24 meses establecido, los Agentes del Seguro
de Salud dispondrán para las solicitudes rechazadas por la Mesa de
Entradas del SISTEMA UNICO DE REINTEGROS (SUR), VEINTE (20) días
hábiles a contar desde la devolución de la solicitud, para corregir las
observaciones efectuadas y obtener un nuevo turno. En estos casos se
permitirá un rechazo de cada área de Mesa de Entradas (Recepción,
Prestacional y Económica), otorgándose en cada caso los VEINTE (20)
días hábiles mencionados.
1.5. - LEGAJO ORIGINAL Y AUDITORIA
Los Agentes del Seguro de Salud deberán conservar toda la documentación
original que presenten ante el SISTEMA UNICO DE REINTEGROS en un legajo
individual por solicitud que podrá ser auditado, una vez que se haya
realizado el pago de la prestación, por la SUBGERENCIA DE CONTROL DE
GESTION dependiente de la GERENCIA OPERATIVA DE SUBSIDIOS POR
REINTEGROS sin perjuicio de las auditorías integrales que las distintas
Gerencias del organismo determinen en sus planes anuales de trabajo.
En todos los casos la SUPERINTENDENCIA DE SERVICIOS DE SALUD se reserva
el derecho de auditar, en sede o en terreno, las prestaciones
efectuadas.
1.6.- PRESENTACION Y CONTROL DE
LEGALIDAD
La presentación de la solicitud del apoyo financiero con la
documentación que lo sustente, se presentará por la Mesa de Entradas de
la SUBGERENCIA DE RECEPCION, VERIFICACION Y VALORIZACION DE
SOLICITUDES, la que procederá a su verificación administrativa,
contable, fiscal y prestacional, conforme al ingreso de los datos en el
sistema y a determinar el monto a reintegrar.
Se otorgará número de expediente a aquellas solicitudes que contengan
toda la Documentación respaldatoria verificada y se devolverá al Agente
del Seguro de Salud aquellas incompletas o con observaciones con
indicación escrita de tal situación, sin que se genere expediente sobre
estas últimas.
Para ingresar las solicitudes con los faltantes agregados o corregidos,
se deberá solicitar nuevo turno.
Luego de la validación, valorización y conversión en Expediente se
procederá a enviarlos a la SUBGERENCIA DE CONTROL DE LEGALIDAD DE
SUBSIDIOS POR REINTEGROS dependiente de la GERENCIA DE ASUNTOS
JURIDICOS para el dictamen de control de legalidad de los mismos.
1.7.- LIQUIDACION Y PAGO
La liquidación y pago del reintegro se practicará por medio del
procedimiento establecido en la normativa vigente.
2. REQUISITOS DOCUMENTACION
RESPALDATORIA DE CONCEPTOS SOLICITADOS
2.1.- REINTEGRO DE PRÁCTICAS:
Para la presentación de las solicitudes de reintegros de prácticas se
adjuntará, la siguiente documentación:
- Fotocopia de resumen de Historia Clínica firmada y sellada por el
médico tratante y por el Auditor Médico del Agente del Seguro de Salud,
que contenga los siguientes datos:
a) Datos del Beneficiario (Nombre y Apellido, N° de beneficiario,
número de documento, edad, sexo).
b) Diagnóstico.
c) Antecedentes personales y de la enfermedad actual, complicaciones
y/o comorbilidades.
d) Detalle del tratamiento indicado.
e) Fecha del resumen
- Consentimiento Informado: Fotocopia del mismo firmado por el paciente
o su representante y por el médico tratante. Se solicitará una nueva
presentación del Consentimiento Informado cuando haya cambio de
tratamiento.
- Fotocopia de la prescripción de la práctica, firmada y sellada por
médico tratante y por el Auditor Médico del Agente del Seguro de Salud.
- Fotocopia de los informes de estudios complementarios que fundamenten
el diagnóstico y la solicitud del reintegro, firmados y sellados por el
profesional interviniente y por el Auditor Médico del Agente del Seguro
de Salud. Esta documentación adicional se especifica en la descripción
de las Patologías y Conceptos reconocidos, incluidos en Anexo III.1.
- Fotocopia de Epicrisis en caso de internación, cuando no se incluyera
en el resumen de Historia Clínica), firmada por Auditor Médico del
Agente del Seguro de Salud.
También se considerará válida una fotocopia de la Historia Clínica
completa.
2.2 - REINTEGRO DE INSUMOS Y PROTESIS
Para las solicitudes que incluyan elementos protésicos o cualquier otro
insumo se deberá presentar además de la documentación mencionada en el
punto 1.1. - REQUISITOS DE LAS SOLICITUDES y en el punto 2.1. -
REINTEGRO DE PRACTICAS del presente ANEXO II, la siguiente
documentación específica:
- Copia del Protocolo Quirúrgico firmado por el cirujano interviniente
y por el Auditor Médico del Agente del Seguro de Salud.
- Certificado de Implante firmado por el profesional interviniente en
donde conste la fecha del implante y los stickers, con firma y sello
del Auditor Médico del Agente del Seguro de Salud.
2.3- REINTEGRO DE TRASPLANTES
Cuando se trate de prácticas de trasplante, los Agentes del Seguro de
Salud deberán efectuar sus solicitudes de acuerdo con el punto 1.1. -
REQUISITOS DE LAS SOLICITUDES y el punto 2.1. -REINTEGRO DE PRÁCTICAS
del presente ANEXO II y cumplir, además con los siguientes requisitos:
- Los prestadores intervinientes, sean públicos o privados, deberán
estar habilitados por el INSTITUTO NACIONAL CENTRAL UNICO COORDINADOR
DE ABLACION E IMPLANTE (INCUCAI).
- El reintegro de las sumas que correspondan por la procuración de
órganos, será solicitado por el INCUCAI u Organismo Regional o
Jurisdiccional que intervenga, de acuerdo con los valores establecidos
en la Resolución Ministerial vigente.
- No se reintegrarán prácticas de TRASPLANTES realizadas en el exterior.
- Será pasible de solicitud de reintegro la búsqueda de donante no
emparentado para pacientes de nuestro país, con indicación de
trasplante de células progenitoras hematopoyéticas (CPH), provenientes
de la médula ósea, sangre periférica o cordón umbilical que deban
realizarse en registros de otros países a través del INCUCAI.
- En toda presentación relacionada con PRE-TRASPLANTES o TRASPLANTES se
deberá adjuntar constancia fehaciente de que el paciente se encuentra
incorporado en el SISTEMA NACIONAL DE INFORMACION DE PROCURACION Y
TRASPLANTE DE LA REPUBLICA ARGENTINA (SINTRA).
- Se aceptarán solicitudes de reintegros por estudios PRE-TRASPLANTES
para el receptor y en el caso de donante vivo, se reintegrará
únicamente el estudio PRETRASPLANTE del donante que ha sido
seleccionado como dador.
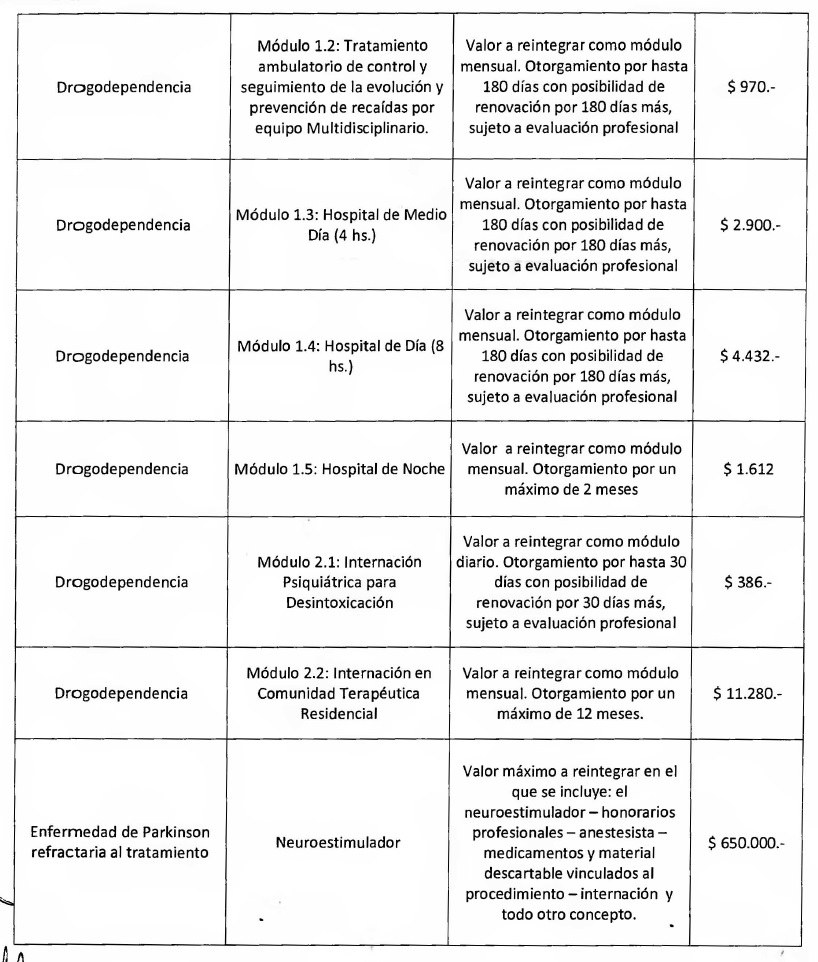
2.4.- REINTEGRO TRATAMIENTO DE
ADICCIONES- DROGADEPENDENCIA
Las solicitudes de apoyo financiero a través del SUR específicas para
TRATAMIENTOS DE ADICCIONES - deberán contener, además de la
documentación detallada en 1.1. - REQUISITOS DE LAS SOLICITUDES de este
ANEXO II, la siguiente documentación:
- Fotocopia de resumen de Historia Clínica específica de
Drogadependencia.
- Consentimiento Informado: Fotocopia del mismo firmado por el paciente
o su representante y por el profesional actuante. Se solicitará una
nueva presentación del Consentimiento Informado cuando haya cambio de
la modalidad de tratamiento.
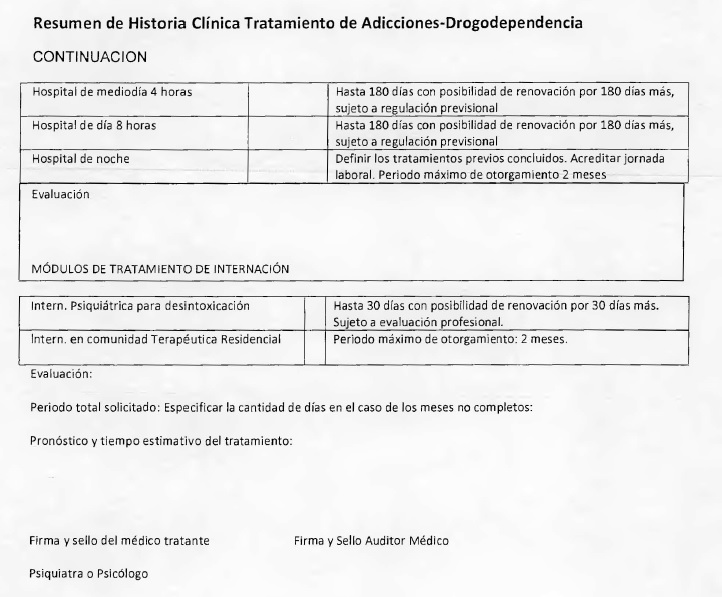
- Hoja de Evolución Mensual del Tratamiento (cuando corresponda)
firmada y sellada por médico tratante y Médico Auditor del Agente del
Seguro de Salud (Módulos: Internación en Comunidad Terapéutica;
Hospital de Día 4 u 8 horas; Tratamiento Ambulatorio de Control y
Prevención de Recaídas).
- Fotocopia del Certificado de Inscripción del Prestador en el Registro
de Prestadores de la SUPERINTENDENCIA DE SERVICIOS DE SALUD, con firma
y sello del Médico Auditor del Agente del Seguro de Salud.
- Documentación médica específica para Drogadependencia detallada en el
Anexo III.1.
Las solicitudes por Tratamiento de Adicciones - Drogadependencia, se
deberán presentar por semestre calendario por beneficiario, pudiendo
contener desde un (1) mes hasta seis (6) meses de prestación.
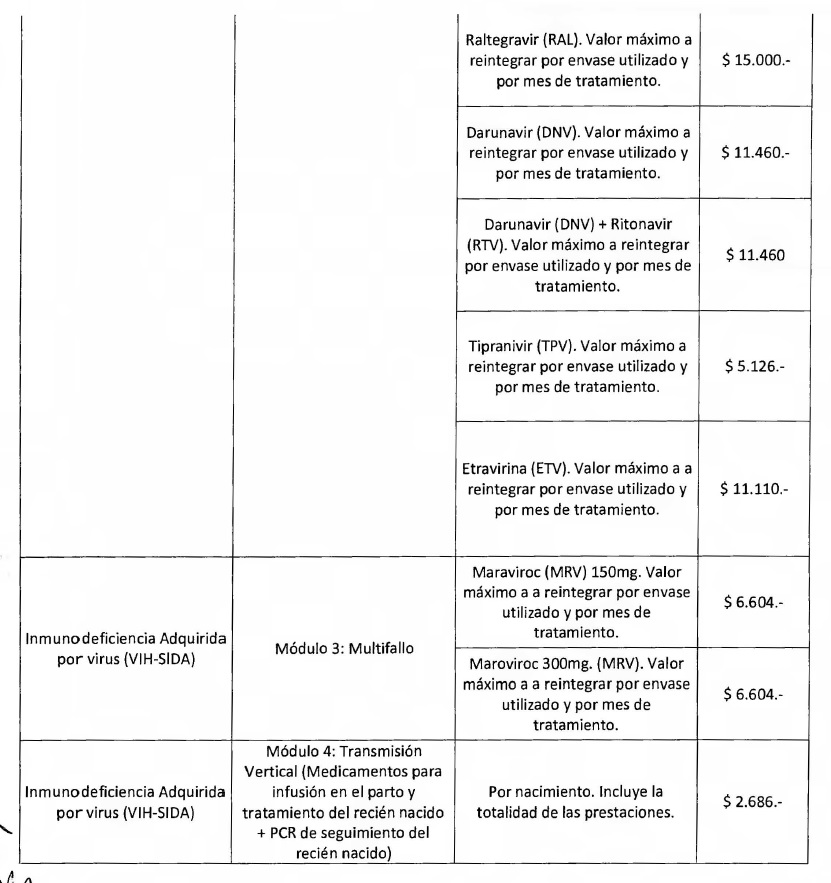
2.5. - REINTEGRO POR VIH-SIDA
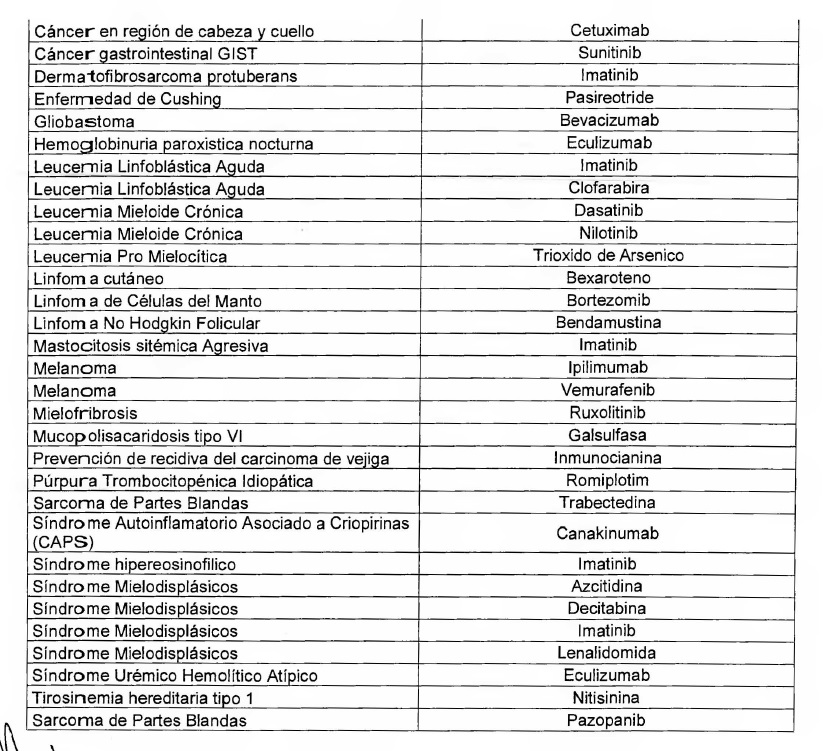
Los conceptos reconocidos para esta Patología se detallan en el Anexo
III.1 de la presente resolución.
Los Agentes del Sistema Nacional del Seguro Salud que presenten
solicitudes de reintegros por VIH-SIDA, deberán ajustarse a la
siguiente operatoria:
A los efectos de las solicitudes de Reintegro, se tomará como año
calendario de tratamiento el comprendido entre el 1 de Enero y el 31 de
Diciembre de cada año. Las solicitudes podrán ser presentadas a partir
de cada MES VENCIDO por beneficiario y podrán contener desde 1 mes a 12
meses de tratamiento.
Los Agentes del Seguro de Salud deberán ingresar al sitio Web del
Sistema único de Reintegros (SUR) para efectuar las solicitudes de
reintegros de VIH-SIDA por la opción específica del menú de solicitudes.
Los Agentes del Seguro de Salud para poder dar inicio a las solicitudes
de apoyo financiero de REINTEGROS POR VIH-SIDA, deberán presentar la
siguiente documentación e ingresar los siguientes datos en el sistema:
A- DOCUMENTACION REQUERIDA Y
DIGITALIZACION
A.1. -AL COMIENZO DEL AÑO CALENDARIO
DE TRATAMIENTO
Documentación:
- Resumen de. Historia Clínica específica de VIH-SIDA, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud, con los siguientes datos de beneficiario: diagnóstico,
antecedentes de la enfermedad, estado actual, detalle de los
tratamientos realizados y a realizar.
- Consentimiento informado, firmado por paciente y médico tratante. En
caso de pacientes crónicos se solicitará presentación de un nuevo
consentimiento informado cuando haya cambio de tratamiento.
Ficha de Notificación de VIH- SIDA del Ministerio de Salud firmado y
sellado por médico tratante y por Auditor Médico del Agente del Seguro
de Salud.
- Documentación médica específica para esta patología detallada en el
Anexo IV.1 Para toda la documentación mencionada:
ORIGINALES EN LEGAJO INDIVIDUAL EN OBRA SOCIAL
FOTOCOPIA PRESENTADA EN PAPEL POR UNICA VEZ CON LA SOLICITUD INICIAL
A.2. - DOCUMENTACION MENSUAL
MODULO 1- PRIMER TRATAMIENTO
- Prescripción médica firmada y sellada por médico tratante y Auditor
Médico del Agente del Seguro de Salud. La prescripción médica podrá
incluir más de un mes de tratamiento, mientras el médico tratante
especifique en la misma el período prescripto.
- Documentación para trazabilidad de medicamentos según punto 2.9 del
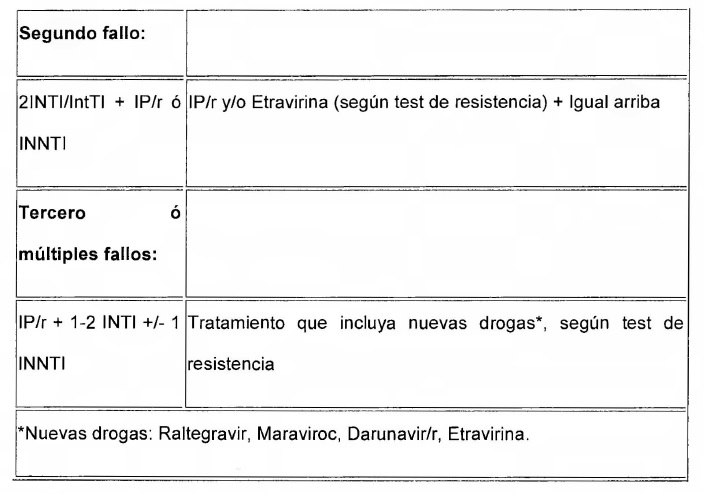
presente Anexo II. MODULO 2- FALLO TERAPEUTICO
- Resumen de Historia Clínica que justifique el cambio de tratamiento,
firmada y sellada por médico tratante y por Auditor Médico del Agente
del Seguro de Salud.
- Prescripción médica firmada y sellada por médico tratante y Auditor
Médico del Agente del Seguro de Salud. La prescripción médica podrá
incluir más de un mes de tratamiento, mientras el médico tratante
especifique en la misma el período prescripto.
- Documentación para trazabilidad de medicamentos según punto 2.9 del
presente Anexo II.
MODULO 3- MULTIFALLO
- Resumen de Historia Clínica con fundamento de cambio terapéutico de
acuerdo al Test de Resistencia, firmada por médico tratante y por
Auditor Médico del Agente del Seguro de Salud.
- Test de Resistencia
- Prescripción médica firmada y sellada por médico tratante y Auditor
Médico del Agente del Seguro de Salud. La prescripción médica podrá
incluir más de un mes de tratamiento, mientras el médico tratante
especifique en la misma el periodo prescripto.
- Documentación para trazabilidad de medicamentos según punto 2.9 del
presente Anexo II.
MODULO 4 - TRANSMISION VERTICAL
- Resumen de Historia Clínica del período perinatal con datos de
seguimiento del recién nacido, firmado y sellado por médico tratante y
por Auditor Médico del Agente del Seguro de Salud.
- Prescripción médica firmada y sellada por médico tratante y Auditor
Médico del Agente del Seguro de Salud. La prescripción médica podrá
incluir más de un mes de tratamiento, mientras el médico tratante
especifique en la misma el período prescripto.
- Documentación para trazabilidad de medicamentos según punto 2.9 del
presente Anexo II.
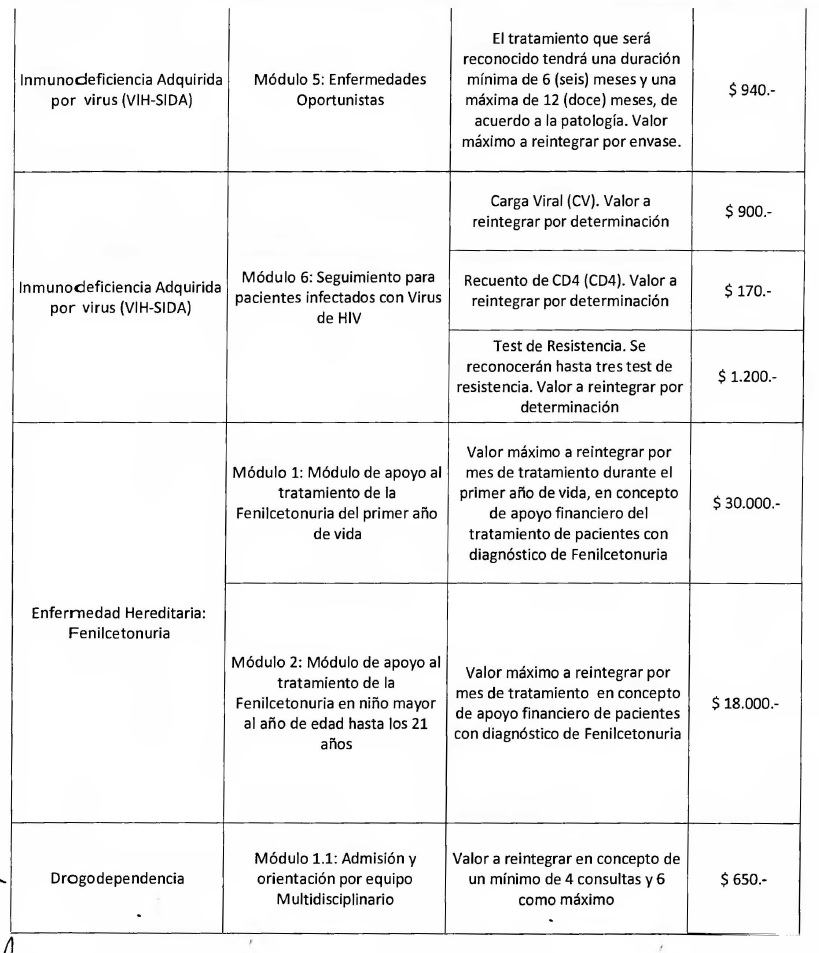
MODULO 5- ENFERMEDADES OPORTUNISTAS
- Resumen de Historia Clínica que justifique la utilización
terapéutica, firmada y sellada por médico tratante y por Auditor Médico
del Agente del Seguro de Salud.
- Prescripción médica firmada y sellada por médico tratante y Auditor
Médico del Agente del Seguro de Salud. La prescripción médica podrá
incluir más de un mes de tratamiento, mientras el médico tratante
especifique en la misma el período prescripto.
- Documentación para trazabilidad de medicamentos según punto 2,9 del
presente Anexo II.
MODULO 6- SEGUIMIENTO DE PACIENTE INFECTADO CON VIRUS VIH
- Prescripción médica firmada y sellada por médico tratante y Auditor
Médico del Agente del Seguro de Salud.
- Resultados Carga Viral, Recuento de CD4 y Test de Resistencia,
consignados en Resumen de Historia Clínica.
Para toda la documentación mencionada de los módulos:
- ORIGINALES EN LEGAJO INDIVIDUAL DE LA OBRA SOCIAL
IMAGENES ESCANEADAS INCORPORADAS A LOS CONCEPTOS
A.3- DOCUMENTACION CONTABLE
Documentación descripta en punto 3 del Anexo II de la presente
Resolución.
ORIGINALES EN LEGAJO INDIVIDUAL DE LA OBRA SOCIAL
IMAGENES ESCANEADAS INCORPORADAS A LOS COMPROBANTES
B-INGRESO DE DATOS EN SISTEMA CARGA DE
DATOS
El Agente del Seguro de Salud deberá ingresar los siguientes datos
requeridos por el sistema para dar inicio a las solicitudes de apoyo
financiero:
- N° CUIL del Beneficiario.
- Para cada mes de tratamiento, ingresar los conceptos solicitados,
detallando medicamentos prescriptos por Módulo (cantidad, período,
importe), Imagen escaneada de la prescripción médica y en la Opción
Imagen Adicional se podrá incorporar la imagen escaneada del resumen de
Historia Clínica
- Ingresar los datos de los comprobantes contables y las imágenes
escaneadas de Facturas y Recibos. En el caso de los Remitos si no se
incorporan escaneados, se deberán presentar en copia legible firmada
por Auditor Médico y Contador del Agente del de Salud.
En los casos de Módulos de Fallos 2 y 3, si el Resumen de Historia
Clínica no se incluye escaneado en la solicitud que se presenta (imagen
adicional), deberá presentarse en papel con el detalle de esquemas
anteriores de tratamientos y fallos. En los casos de módulos 1 o 2 que
contemplan la posibilidad de varias drogas se podrá, durante la carga
de conceptos (medicamentos), incorporar la prescripción médica mensual
escaneada una única vez al primer concepto del módulo considerado. No
siendo necesario repetir la misma imagen en los restantes conceptos del
módulo. La carga de comprobantes, datos e imágenes de Factura, Remito y
Recibo, asociados a cada concepto solicitado (medicamentos), se podrá
simplificar incorporándolos sólo una vez para el primer medicamento del
módulo considerado.
En las solicitudes por Reintegro de VIH-SIDA, se podrán incluir más de
un módulo de los reconocidos, siempre que se reflejen en la
prescripción médica y en el resumen de Historia Clínica.
C- PRESENTACION SOLICITUDES
EN PAPEL- TODOS LOS MODULOS
- Nota Solicitud de Reintegro y Certificación de Afiliación impresas
del sistema SUR, firmada por el Presidente del Agente del Seguro de
Salud solicitante, certificada su firma por institución bancaria o
escribano público o de acuerdo a lo previsto por la Resolución 407/2014
SSSALUD o la que en el futuro la reemplace.
- Cuadro de conceptos
- Cuadro de comprobantes
- Los Resúmenes de Historias Clínicas mencionados en los módulos podrán
ser presentados como imágenes escaneadas asociadas a los conceptos o en
papel.
- Documentación para trazabilidad de medicamentos según punto 2.9 del
presente Anexo II.
Esta documentación podrá ser presentada como imagen escaneada o en
papel. Los Remitos si se utilizan como Comprobante de Dispensa podrán
presentarse escaneados formando parte del Cuadro de Comprobantes o en
papel.
- Documentación complementaria presentada como detalle de facturas
globales, notas por débitos efectuados, detalle de recibos, notas del
prestador u otras deberán presentarse firmadas y selladas por el
representante del Area Contable y el representante de Auditoría Médica
del Agente del Seguro de Salud.
2.6. - REINTEGRO POR HEMOFILIA
Los conceptos reconocidos para esta Patología se detallan en el Anexo
IV.1 de la presente resolución.
Los Agentes del Sistema Nacional del Seguro Salud que presenten
solicitudes de reintegros por HEMOFILIA, deberán ajustarse a la
siguiente operatoria:
A los efectos de las solicitudes de Reintegro, se tomará como año
calendario de tratamiento el comprendido entre el 1 de Enero y el 31 de
Diciembre de cada año.
Las solicitudes podrán ser presentadas a partir de cada MES VENCIDO por
beneficiario y podrán contener desde 1 mes a 12 meses de tratamiento.
Los Agentes del Seguro de Salud deberán ingresar al sitio Web del
Sistema único de Reintegros (SUR) para efectuar las solicitudes de
reintegros de HEMOFILIA por la opción específica del menú de
solicitudes.
El Agente del Seguro de Salud para poder dar inicio a las solicitudes
de apoyo financiero de Reintegros por HEMOFILIA, deberá presentar la
siguiente documentación e ingresar los siguientes datos en el sistema:
A- DOCUMENTACION REQUERIDA Y
DIGITALIZACION
A.1.- AL COMIENZO DEL AÑO CALENDARIO
DE TRATAMIENTO.
Documentación:
- Resumen de Historia Clínica, firmada y sellada por médico tratante y
auditor, con los siguientes datos: fecha, beneficiario, diagnóstico,
tipo de tratamiento, dosaje de inhibidor circulante de ser necesario.
- Consentimiento informado, firmado por paciente o mayor responsable y
médico tratante.
- Prescripción médica de tratamiento anual con dosis por Kg y peso del
paciente firmada y sellada por médico tratante y médico Auditor del
Agente del Seguro de Salud.
- Protocolo de laboratorio de factor e inhibidor, firmado y sellado por
médico tratante y auditor del Agente del Seguro de Salud.
- Certificados de vacunas para la Hepatitis A y B.
- De corresponder, prescripción médica de Cirugía y extracción dentaria.
- Documentación médica específica para esta patología detallada en el
Anexo IV.1.
Para toda la documentación mencionada:
ORIGINALES EN LEGAJO INDIVIDUAL DE LA OBRA SOCIAL
FOTOCOPIA PRESENTADA EN PAPEL POR UNICAVEZ CON LA SOLICITUD INICIAL
A.2. - DOCUMENTACION MENSUAL
- Prescripción médica firmada y sellada por médico tratante y Auditor
Médico del Agente del Seguro de Salud. La prescripción médica podrá
incluir más de un mes de tratamiento, mientras el médico tratante
especifique en la misma el período prescripto.
- Documentación para trazabilidad de medicamentos según punto 2.9 del
presente Anexo II.
Para toda la documentación mencionada:
ORIGINALES EN LEGAJO INDIVIDUAL DE LA OBRA SOCIAL
IMAGENES ESCANEADAS INCORPORADAS A LOS CONCEPTOS
A.3- DOCUMENTACION CONTABLE
Documentación descripta en punto 3 del Anexo II de la presente
Resolución.
ORIGINALES EN LEGAJO INDIVIDUAL DE LA OBRA SOCIAL
IMAGENES ESCANEADAS INCORPORADAS A LOS COMPROBANTES
B- CARGA DE DATOS
El Agente del Seguro de Salud deberá ingresar los siguientes datos
requeridos por el sistema para dar inicio a las solicitudes de apoyo
financiero:
- N° CUIL del Beneficiario.
- Para cada mes de tratamiento, ingresar los conceptos solicitados,
detallando: Medicamento, cantidad, período, importe e imagen escaneada
de la prescripción médica.
- Ingresar los datos de los comprobantes contables y las imágenes
escaneadas.
C - PRESENTACION SOLICITUDES
EN PAPEL
- Nota Solicitud de Reintegro y Certificación de Afiliación impresas
del sistema SUR, firmada por el Presidente del Agente del Seguro de
Salud solicitante, certificada su firma por institución bancaria o
escribano público o de acuerdo a lo previsto por la Resolución 407/2014
SSSALUD o la que en el futuro la reemplace.
- Cuadro de conceptos
- Cuadro de comprobantes.
- El Resumen de Historia Clínica podrá ser presentado como imagen
adicional escaneada asociada al concepto solicitado o en papel.
- Documentación para trazabilidad de medicamentos según punto 2.9 del
presente Anexo II.
Esta documentación podrá ser presentada como imagen escaneada o en
papel. Los Remitos si se utilizan como Comprobante de Dispensa podrán
presentarse escaneados formando parte del Cuadro de Comprobantes o en
papel.
- Documentación complementaria presentada como detalle de facturas
globales, notas por débitos efectuados, detalle de recibos, notas del
prestador u otra documentación complementaria a las Facturas, Recibos y
Remitos deberán presentarse firmadas y selladas por el representante
del Area Contable y el representante de Auditoría Médica del Agente del
Seguro de Salud.
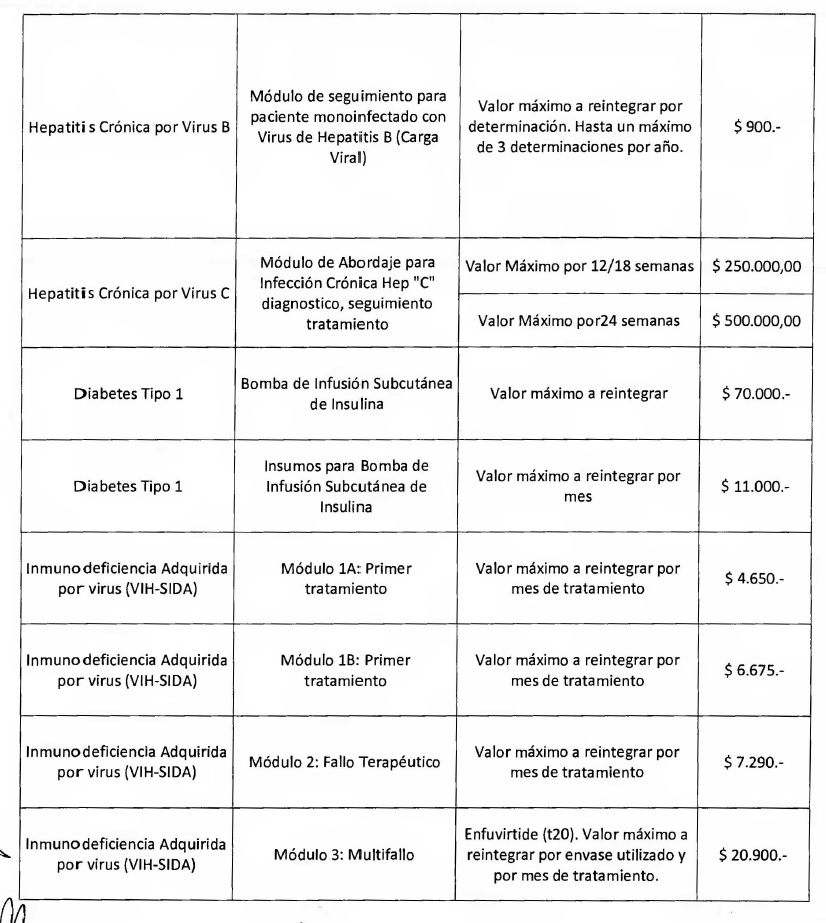
2.7- REINTEGRO POR HEPATITIS B y C
CRONICAS
Las solicitudes de apoyo financiero a través del SUR específicas para
TRATAMIENTO DE HEPATITIS B y C CRONICAS deberán contener, además de la
documentación detallada en el punto 1.1. - REQUISITOS DE LAS
SOLICITUDES de este ANEXO II, la siguiente documentación:
- Fotocopia de resumen de Historia Clínica Específica de Hepatitis B y
C Crónicas, firmada por el Auditor Médico del Agente del Seguro de
Salud.
- Fotocopia de. Consentimiento -Informado, firmado por paciente o su
representante y profesional actuante y firma del Auditor Médico del
Agente del Seguro de Salud.
Siendo la patología de tratamiento crónico, se solicitará una nueva
presentación del Consentimiento Informado, sólo cuando se propongan
cambios en la modalidad de tratamiento.
- Documentación médica específica para esta patología detallada en el
Anexo IV.1
- Documentación contable de acuerdo con las especificaciones del punto
3 del presente Anexo II.
Las solicitudes de reintegro podrán ser presentadas por TRIMESTRE O
SEMESTRE CALENDARIO VENCIDO de tratamiento. Deberán presentarse por
separado las solicitudes de reintegro para Hepatitis B y Hepatitis C.
2.8 - REINTEGRO DE MEDICAMENTOS
Los Agentes del Sistema Nacional del Seguro de Salud que presenten
solicitudes de reintegros por medicación, deberán ajustarse a la
siguiente operatoria, períodos y plazos:
Se tomará como año calendario el comprendido entre el 1 de enero y el
31 de diciembre de cada año.
Las solicitudes podrán ser presentadas por TRIMESTRE o SEMESTRE.
CALENDARIO VENCIDO de tratamiento.
Para la presentación de las solicitudes de reintegros de medicamentos
se requerirá, además de la documentación detallada en el punto 1.1.-
REQUISITOS DE LAS SOLICITUDES del presente Anexo, la siguiente
documentación:
- Resumen de Historia Clínica (fotocopia) firmada y sellada por el
médico tratante y por el Auditor Médico del Agente del Seguro de Salud,
que contenga los siguientes datos:
a - Datos del Beneficiario: Nombre y Apellido, N° de beneficiario,
número de documento, edad, sexo.
b - Diagnóstico.
c - Antecedentes personales y de la enfermedad, complicaciones y/o
comorbilidades.
d - Detalle del tratamiento indicado.
e - Fundamentación médica del uso de la medicación específica sobre la
cual se solicita el reintegro, con detalle de dosis diaria y mensual
requerida.
f - Tiempo de tratamiento previsto.
g- Fecha del resumen
- Fotocopia de la Receta Médica original de la medicación para la cual
se solicita reintegro, firmada y sellada por médico especialista afín a
la patología, con lugar de emisión y fecha, con firma y sello del
Auditor Médico del Agente del Seguro de Salud.
- La Receta Médica original quedará en el Legajo Original del Agente
del Seguro y será puesta a disposición de la Superintendencia de
Servicios de Salud cuando ésta lo requiera en sus procesos de
auditoría. La prescripción médica podrá incluir más de un mes de
tratamiento, mientras el médico tratante especifique en la misma el
periodo prescripto.
- Fotocopia de los Estudios complementarios que avalen el diagnóstico
con firma y sello del profesional interviniente y del Auditor Médico
del Agente del Seguro de Salud. Esta documentación adicional se
especifica en la descripción de los Medicamentos sujetos a reintegros,
incluidos en Anexo IV.
- Fotocopia del Consentimiento Informado, firmado por médico que indica
el tratamiento y el paciente o su representante con firma del Auditor
Médico.
2.9- TRAZABILIDAD DE MEDICAMENTOS
El Agente del Seguro de Salud deberá dar cumplimiento a la normativa
vigente en materia de trazabilidad procediendo a verificar la
trazabilidad de los medicamentos dispensados a su población
beneficiaria, según Res 362/12-SSSALUD o la que en el futuro la
reemplace.
El medicamento por el que se solicita el reintegro, deberá reflejarse
fehacientemente con su código unívoco (GTIN Seriado) en la facturación
dirigida a la Obra Social (Factura, detalle de factura y/o Remito),
según se describe en el punto 3.4 del presente Anexo.
El Agente de Seguro de Salud debe verificar que el GTIN Seriado
facturado sea un código válido generado por-el Laboratorio y asegurar
que ese medicamento haya sido dispensado por una Farmacia o
Establecimiento asistencial habilitado. Deberá presentar documentación
que permita verificar la trazabilidad completa del medicamento en su
envío del laboratorio a la droguería, de ésta a la farmacia y el
registro de la dispensa al afiliado con GTIN y N° de serie.
Para dar inicio a la solicitud, los Agentes del Seguro de Salud deberán
informar, mediante el sistema informático, el GTIN Seriado de cada
medicamento solicitado El GTIN se autocompletará cuando se seleccione
el medicamento y sólo se ingresará el N" de Serie correspondiente.
La SUPERINTENDENCIA DE SERVICIOS DE SALUD procederá a efectuar la
consulta web service con la ANMAT. Los datos obtenidos (GTIN seriado,
beneficiario que recibe la medicación, fecha de dispensa y GLN o CUFE
de la Farmacia o Institución que dispensa), deberán coincidir con la
documentación de facturación presentada.
En forma transitoria y hasta tanto la totalidad de las dispensas
efectuadas por Farmacias y Establecimientos Asistenciales se informen
al ANMAT, el Agente del Seguro de Salud deberá presentar la siguiente
documentación:
- Documentación que permita verificar la trazabilidad del medicamento
(con identificación por GTIN y N° de serie) en su envío hasta el último
punto de la cadena de comercialización que hubiere alcanzado (remito de
envió de la Droguería a la farmacia que dispensa con registro de GLN,
según requerimientos detallados en punto 3.4.2.2 del presente Anexo II).
Comprobante de dispensa o administración del medicamento emitido por la
farmacia o establecimiento asistencial que permita verificar el
registro de la dispensa del medicamento al beneficiario.
El comprobante deberá contener fecha de dispensa, nombre del Agente del
Seguro de Salud, CUIT y Razón Social de la Farmacia o Establecimiento
Asistencial, domicilio de entrega, Número de GLN (Global Location
Number) de la Farmacia o CUFE (Código de Ubicación Física del
Establecimiento), beneficiario identificado con Nombre y Apellido y
CUIL (o codificación VIH) y detalle de los medicamentos entregados:
marca, presentación, GTI N y N° de Serie.
Deberá estar firmado y sellado por el Profesional Farmacéutico que
dispensa. Ambos comprobantes mencionados pueden resumirse en el REMITO
de envío de la Droguería a la Farmacia o Establecimiento Asistencial
siempre y cuando contenga la firma del Profesional Farmacéutico que
dispense y se consigne la fecha de dispensa.
La documentación mencionada debe estar firmada y sellada por el Auditor
Médico del Agente del Sistema del Seguro de Salud.
La farmacia dispensadora o establecimiento asistencial que .administre
al paciente el medicamento, se hallará dentro de la jurisdicción donde
resida el beneficiario en forma temporal o permanente.
3. - DOCUMENTACION COMERCIAL
3.1- FACTURA- GENERALIDADES
El Agente del Seguro de Salud deberá verificar que los conceptos
(prácticas, medicamentos, prótesis o insumos) por los que solicita
reintegro, se reflejen fehacientemente en la facturación del prestador
(facturas o recibo como instrumento de facturación)
Será responsabilidad de los Agentes del Seguro de Salud verificar la
validez de las facturas o recibos incluidos en las solicitudes de
reintegro. La inclusión de la factura y/o recibo en el Cuadro de
Comprobantes importará la asunción de dicha carga.
Se deberá presentar fotocopia de la factura o documento que la
reemplace, completa en todos sus ítems según normas vigentes de AFIP
sobre el particular, con los siguientes datos:
- Nombre y Apellido del Beneficiario o nomenclatura según normas
vigentes para VIH
- Descripción de la prestación facturada en concordancia con los
conceptos reconocidos
- Fecha de prestación o período para el caso de tratamientos
-Monto individual y sumatoria total de la prestación facturada En el
caso de facturas globales (posteriores a la fecha de prestación) que no
contengan este detalle, se deberá acompañar de un Resumen de
Facturación y/o Rendición Individual confeccionada y firmada por el
prestador, donde se detallen los datos mencionados en el párrafo
anterior y donde conste el número de factura a la
que pertenece. En el caso de ser operaciones comerciales vinculadas con
emisión de remitos (medicación, prótesis e insumos), el detalle de
factura global puede reemplazarse con el detalle de remitos que la
sustentan siempre y cuando los mismos contengan los datos requeridos
mencionados.
En caso de facturas globales emitidas en forma anticipada a la fecha de
prestación o entrega de insumos/medicamentos, se podrá acompañar con un
detalle confeccionado por la Auditoría Médica del .Agente del Seguro
que contenga los datos mencionados en el párrafo anterior
(beneficiario, concepto suministrado, período y monto). Y para el caso
de medicación se deberá agregar el detalle de GTIN Seriados incluidos
en la factura global.
En todos los casos, los detalles de facturación global, pueden ser
presentados en fotocopia con firma y sello del representante del Área
Contable y del representante de Auditoría Médica del Agente del Seguro
de Salud.
3.2. - RECIBO. GENERALIDADES
El Agente del Seguro de Salud, deberá verificar que la documentación
que presente refleje fehacientemente la cancelación total de las
Facturas que contengan los conceptos por los que se solicita reintegro.
Se deberá presentar fotocopia de Recibo completo en todos sus ítems
según normas vigentes de AFIP sobre el particular, conteniendo los
siguientes datos:
-Fecha.
- Número completo de factura que cancela.
- En el caso de recibo global, el mismo deberá contener detalle de
todas las facturas canceladas y su importe individual.
- Registro de débitos, retenciones y percepciones efectuadas.
- Detalle de medios de pago utilizado (cheques o transferencias
bancarias) con registro de la fecha de vencimiento del cheque o fecha
de débito de la transferencia.
- Total del recibo. Verificar que el importe total de las facturas
canceladas sea igual al importe total de valores recibidos más débitos,
retenciones y percepciones efectuadas.
- Firma y aclaración del prestador o su representante.
Cuando el importe del pago de la prestación haya sido afectado por
Notas de Débito se deberá adjuntar: Fotocopia de planilla de ajuste que
detalle motivo e importe del débito, con firma y sello del
representante del Área Contable y del representante de Auditoría Médica
del Agente del Seguro de Salud.
Cuando el recibo emitido no contenga todos los datos mencionados, se
podrá complementar con Liquidación de Pago emitida por el Agente del
Seguro de Salud (en donde se detalle los datos mencionados) y firmada
por el prestador. O adjuntar nota firmada y sellada por el prestador
detallando los datos faltantes en el recibo original.
El mismo criterio se deberá utilizar cuando se trate de la cancelación
de una Factura sin obligación de emitir recibo por parte del prestador
(Facturas C).
3.2.1 - Reintegro al Beneficiario
En los casos en que la prestación haya sido cubierta por el Agente del
Seguro de Salud bajo la modalidad de Reintegro al Beneficiario, deberá
acompañarse además, constancia y conformidad del beneficiario o de su
familiar a cargo, con firma, aclaración, fecha e importe del valor
reintegrado, todo en fotocopia con firma y sello del representante del
Area Contable y del representante de Auditoría Médica del Agente del
Seguro de Salud.
3.3. - REMITO — GENERALIDADES
- Fotocopia de Remito completo en todos sus ítems y según normas
vigentes de AFIP sobre el particular, con los datos del beneficiario,
concepto y cantidad. Se debe verificar que se consigne la relación
entre Factura y Remito presentados, de forma tal que pueda vincularse
en forma inequívoca el concepto facturado en ambos documentos
comerciales. Podrá ser mediante la mención del Número de Remito o algún
otro dato unívoco del concepto incluido en la Factura o con nota
firmada del prestador mencionando la relación entre ambos documentos.
La fotocopia del Remito correspondiente (que no se incluya en el cuadro
de comprobantes) deberá presentarse con firma y sello del representante
del Area Contable y del representante de Auditoría Médica del Agente
del Seguro de Salud.
3.4.- DOCUMENTOS COMERCIALES PARA
REINTEGRO DE MEDICAMENTOS
3.4.1- FARMACIA O ESTABLECIMIENTO
ASISTENCIAL QUE FACTURA AL AGENTE DEL SEGURO DE SALUD Y DISPENSA EL
MEDICAMENTO
3.4.1.1- FACTURA
- Se deberá presentar fotocopia de la Factura, o documento que la
reemplace, completa en todos sus ítems según normas vigentes de AFIP
sobre el particular, emitida por Farmacia o Establecimiento
Asistencial, conteniendo la siguiente información:
- Número de CUIT y Razón Social de la farmacia o del establecimiento
asistencial que factura y suministra los medicamentos.
- Numero de GLN (Global Location Number) o CUFE (código de Ubicación
Física del Establecimiento) - Domicilio de la farmacia o
establecimiento asistencial.
- Datos del Agente del Seguro de Salud.
- Nombre y Apellido del Beneficiario o nomenclatura según normas
vigentes para VIH
- Descripción de medicamentos (marca y presentación)
- Número de GTIN seriado de los medicamentos. {GTIN + N° de serie)
- Importe unitario de cada medicamento, cantidad facturada e importe
total.
- Fecha de emisión.
- En caso de facturas globales de medicamentos se aplican los
requisitos enumerados en el párrafo 3.1.- FACTURA GENERALIDADES de este
Anexo
3.4.1.2 — TRAZABILIDAD y DISPENSA DEL
MEDICAMENTO
En este caso la Factura se complementa con el Comprobante de Dispensa.
Ver punto 2.9 del presente Anexo II.
3.4.2 - DROGUERIA o ENTIDAD QUE
FACTURA AL AGENTE DEL SEGURO DE SALUD Y QUE SE COMPLEMENTA CON FARMACIA
O ESTABLECIMIENTO ASISTENCIAL QUE DISPENSA
Los Agentes del Seguro de Salud deberán verificar que la droguería o
entidad, se encuentre habilitada legalmente por la ADMINISTRACION
NACIONAL DE MEDICAMENTOS, ALIMENTOS Y TECNOLOGIA MEDICA (ANMAT) como
proveedores para la comercialización de especialidades medicinales.
No se dará curso a aquellas solicitudes que no cumplan con lo
solicitado en este acápite.
3.4.2.1 FACTURA
Deberá contener los datos mencionados en el punto 3.4.1.1 anterior o
mencionar el N° de REMITO con el que se envía la medicación a la
Farmacia que dispensa siempre que este contenga los datos mencionados
en punto 3.4.2.2. - REMITO del presente Anexo II y sea emitido por la
misma Razón Social.
En el caso que el REMITO se utilice como detalle de facturación y no lo
emita la misma Razón Social (QU1T) que factura, se deberá presentar
acuerdo firmado entre ambas Razones Sociales que justifique su
utilización.
En caso de facturas globales de medicamentos se aplican los requisitos
enumerados en el párrafo 3.1.- FACTURA- GENERALIDADES de este Anexo II.
3.4.2.2- REMITO
Cuando la Droguería o Entidad facture al Agente del Seguro de Salud, se
deberá presentar REMITO emitido por la Droguería o Entidad que refleje
el envío de la -medicación a la Farmacia o al Establecimiento
Asistencial que dispense. Estará completo en todos sus ítems y según
normas vigentes de AFIP sobre el particular.
- Número de CUIT y Razón Social de la farmacia o del establecimiento
asistencial que factura y suministra los medicamentos.
- Numero de GLN (Global Location Number) o CUFE (Código de Ubicación
Física del Establecimiento)
- Domicilio de la farmacia o establecimiento asistencial.
- Datos del Agente del Seguro de Salud.
- Nombre y Apellido del Beneficiario o nomenclatura según normas
vigentes para VIH
- Descripción de medicamentos (marca y presentación)
- Número de GTIN seriado de los medicamentos. (GTIN + N° de serie)
- Cantidad remitida.
- Fecha de emisión
Y si se utiliza como comprobante de dispensa:
- Firma y sello del Director Técnico de la Farmacia o Farmacéutico
auxiliar, consignando la Fecha de Dispensa.
En el caso que el REMITO no lo emita la misma Razón Social (CUIT) que
factura, se deberá presentar acuerdo firmado entre ambas Razones
Sociales que justifique su presentación.
3.4.2.3- TRAZABILIDAD Y DISPENSA DEL
MEDICAMENTO
Se podrá utilizar el Remito mencionado como comprobante de dispensa.
Ver punto 2.9 del presente Anexo IL
4. - INSUMOS y/o MEDICAMENTOS
ADQUIRIDOS EN EL EXTERIOR
Las solicitudes de reintegro que incluyan insumes y/o medicamentos
adquiridos en el exterior deberán contener, además de la documentación
detallada en el punto 1.1.- REQUISITOS DE SOLICITUDES, las que se
listan a continuación:
- Fotocopia de autorización del ANMAT para importar el producto, con
firma y sello del representante del Área Contable y del representante
de Auditoría Médica del Agente del Seguro de Salud.
- Fotocopia de factura comercial del prestador del exterior expresada
en moneda del país emisor, con firma y sello del representante del Área
Contable y del representante de Auditoría Médica del Agente del Seguro
de Salud.
- Fotocopia de transferencia al banco local con el cual se realiza la
operación, con firma y sello del representante del Área Contable del
Agente del Seguro de Salud.
- Fotocopia de constancia de cierre de cambio o liquidación de divisas
emitida por entidad bancaria interviniente, donde se informa la
cotización, comisiones y gastos, con firma y sello del representante
del Área Contable del Agente del Seguro de Salud.
- Fotocopia del detalle de la transferencia emitida por la entidad
bancaria donde se informe el resultado de la transacción, con firma y
sello del representante del Area Contable del Agente del Seguro de
Salud.
- Fotocopia del permiso de importación oficializado o documentación
equivalente emitida por la Aduana, con firma y sello del representante
del Area Contable y del representante de Auditoría Médica del Agente
del Seguro de Salud.
- Fotocopia del extracto bancario donde conste el débito de la
transferencia realizada, con la firma y sello del representante Area
Contable del Agente del Seguro de Salud.
5. - REGISTRO DE PRESTADORES
Los prestadores que ofrezcan sus servicios a los Agentes del Sistema
Nacional del Seguro de Salud para las prácticas mencionadas en la
presente resolución, deberán estar inscriptos en el Registro de
Prestadores de la SUPERINTENDENCIA DE SERVICIOS DE SALUD.
6. - REINTEGRO DE TECNICAS DE
REPRODUCCION MEDICAMENTE ASISTIDA DE ALTA COMPLEJIDAD.
Las solicitudes de apoyo financiero de Procedimientos de Reproducción
Médicamente Asistida de Alta Complejidad deberán cumplir con los
requisitos generales estipulados en el Anexo 1 punto 1. -
GENERALIDADES, en el Anexo II punto 1.1. - REQUISITOS DE LA
SOLICITUDES, en el Anexo II punto 1 - REQUISITOS DOCUMENTACION
COMERCIAL y con los requisitos específicos establecidos en la
Resolución N°1709/2014, SSSALUD.
El ingreso de las solicitudes se realizará a través del Sistema
Informático SUR.
7.- SOLICITUDES POR RESOLUCION N°
361/2015-SSSALUD.
Los Agentes del Seguro de Salud deberán dar inicio a las solicitudes a
través del Sistema Informático. SUR y presentar la documentación
exigida en la Resolución N°361/2015-SSSalud junto a la impresión de la
Nota de Solicitud y Cuadro de Conceptos debidamente firmados.
8 - SOLICITUDES DE RECONSIDERACION
Para los casos de reconsideración de conceptos otorgados y montos, los
Agentes del Seguro de Salud, deberán presentar previamente una Nota por
Mesa de Entradas de la Gerencia Operativa de Subsidios por Reintegros.
La nota deberá contener el análisis efectuado por el Agente del Seguro
de Salud que genera la presentación y copia de la documentación médica
y contable específica de la reconsideración.
Luego de efectuado el análisis de la Nota presentada y en caso de
aceptar lo peticionado, se notificará al Agente del Seguro de Salud
para que proceda a ingresar la solicitud a través de la opción
específica del Sistema Informático SUR.
9.- MODELOS SUGERIDOS DE RESUMENES DE
HISTORIA CLINICA
MODELO RESUMEN DE HISTORIA CLINICA
TRATAMIENTO
ADICCIONES - DROGADEPENDENCIA
ANEXO
III.1
PRESTACIONES: DISPOSITIVOS Y
PROCEDIMIENTOS SUJETOS A REINTEGROS
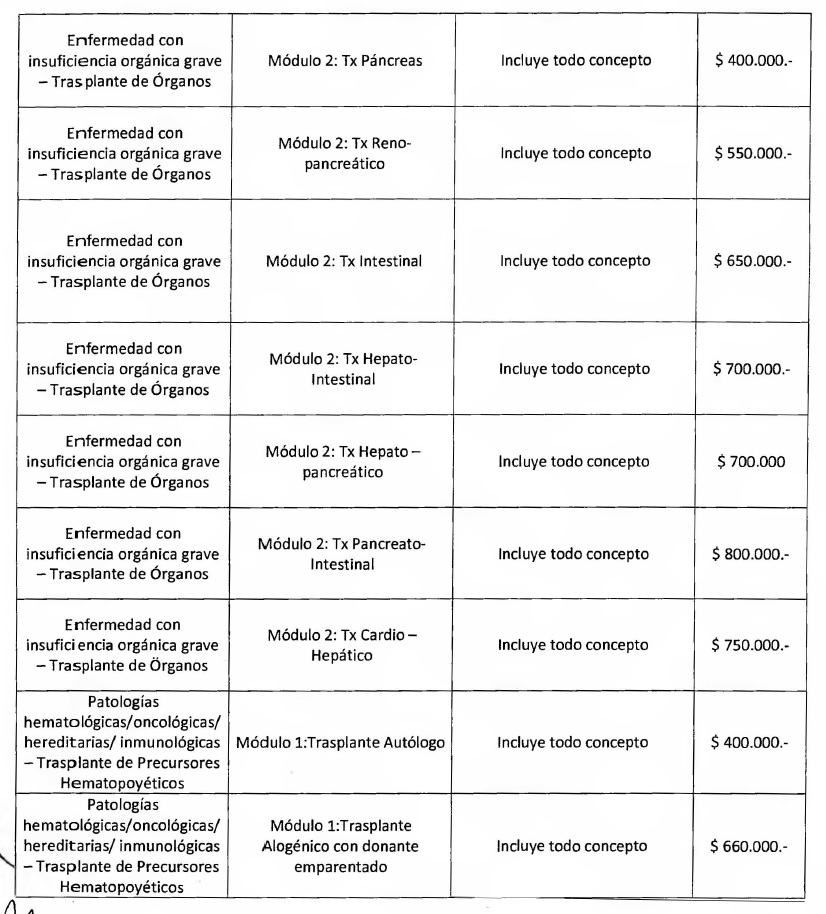
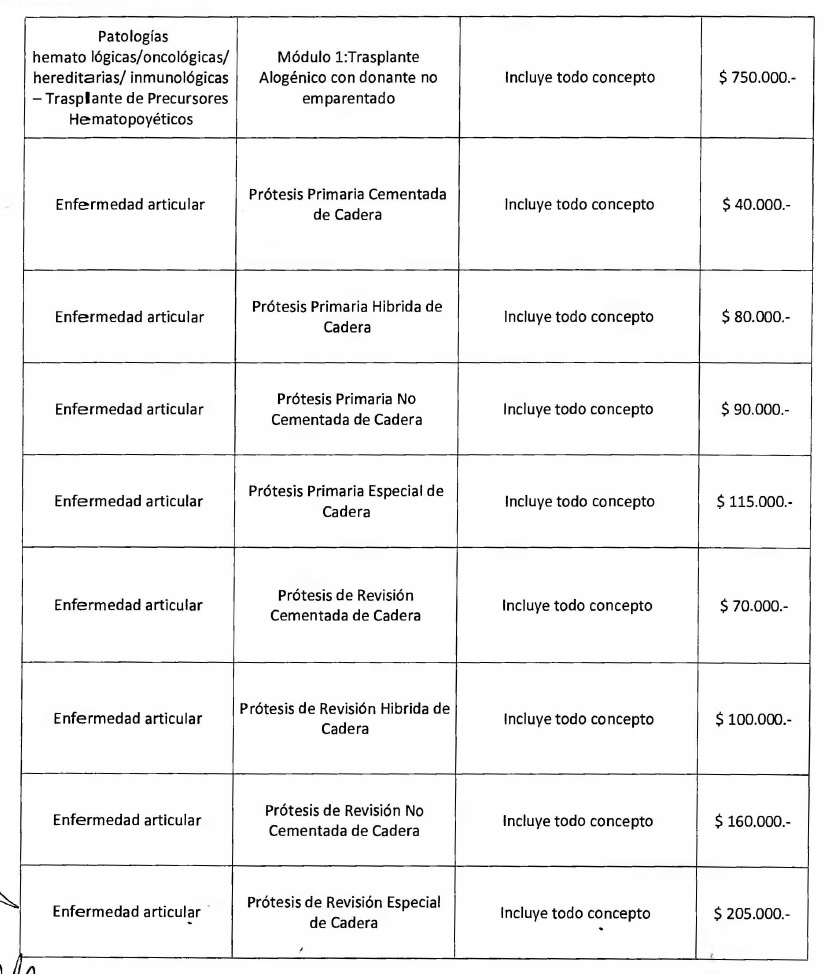
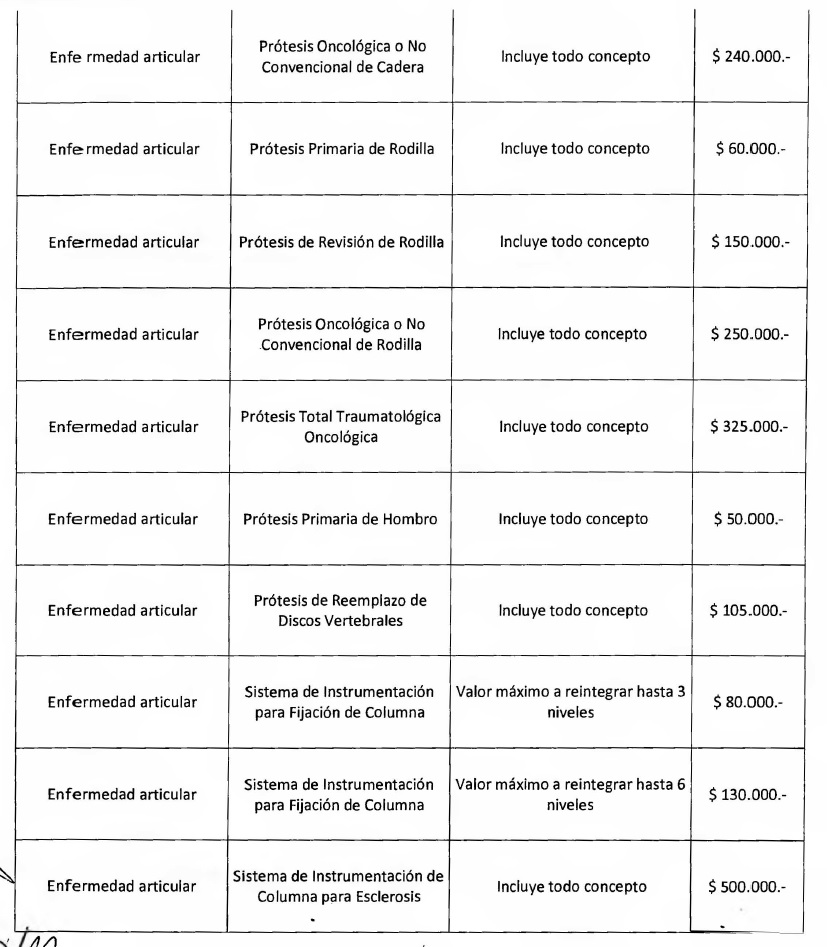
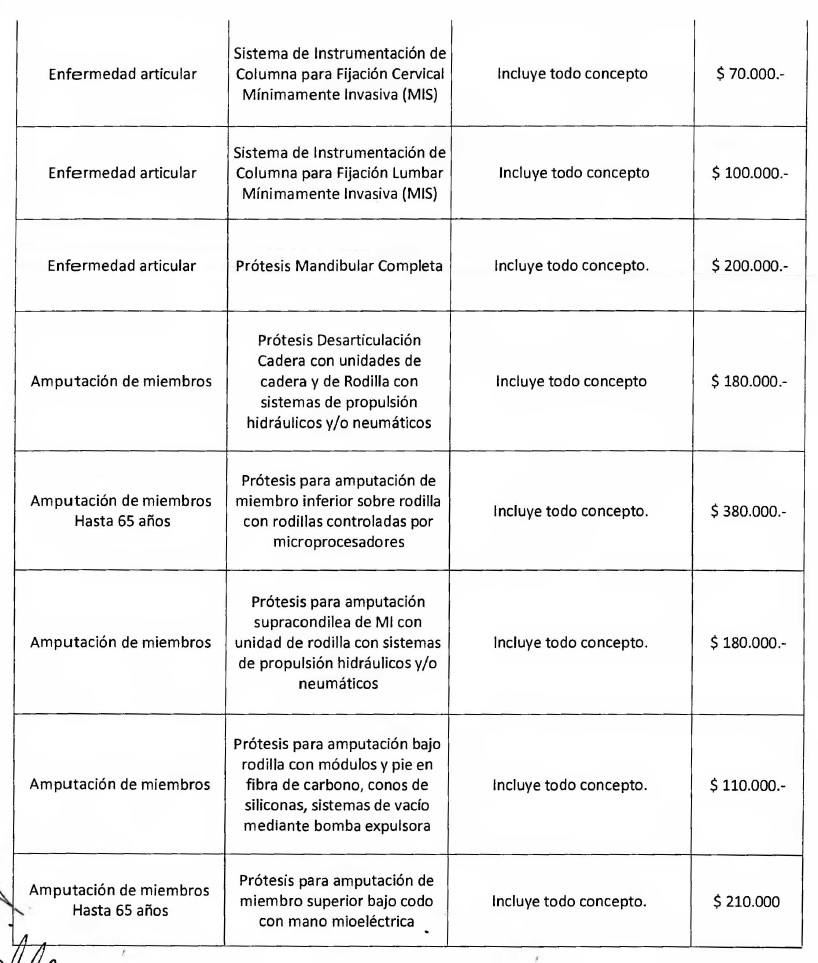
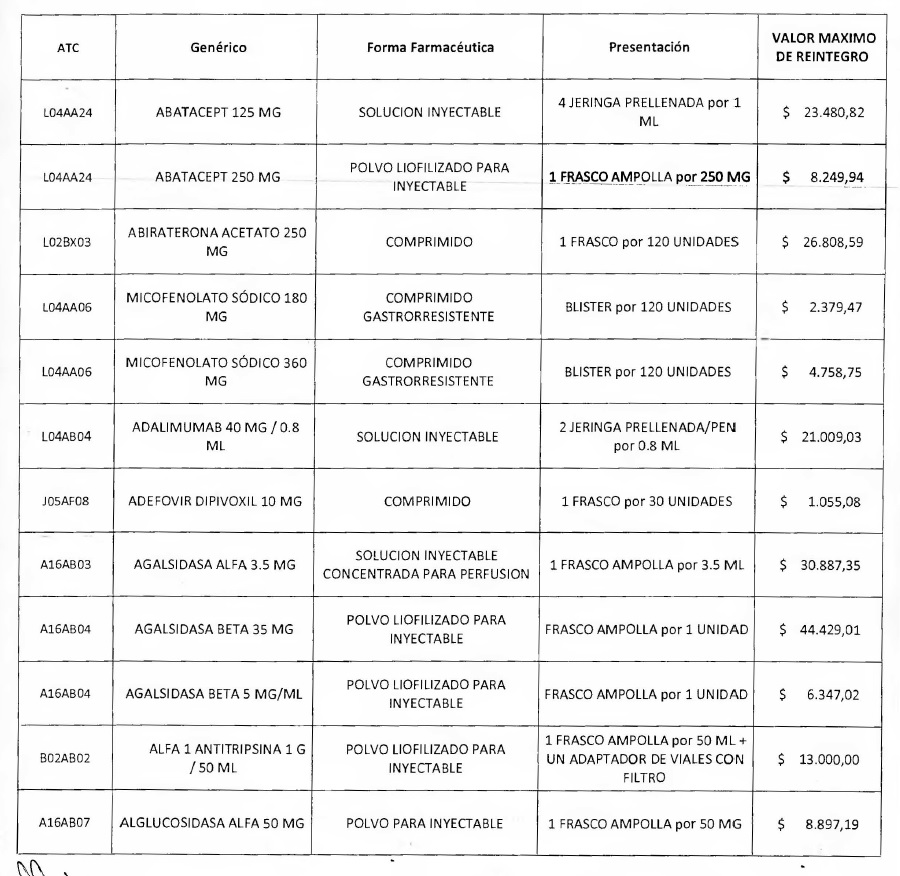
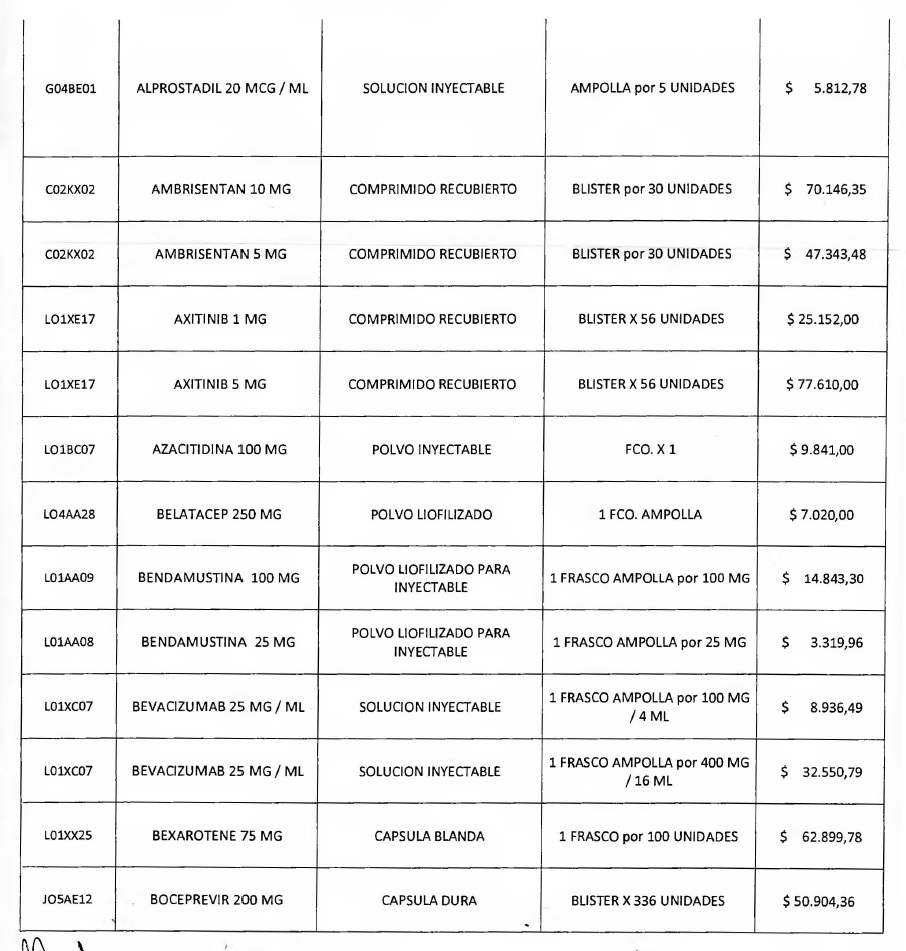
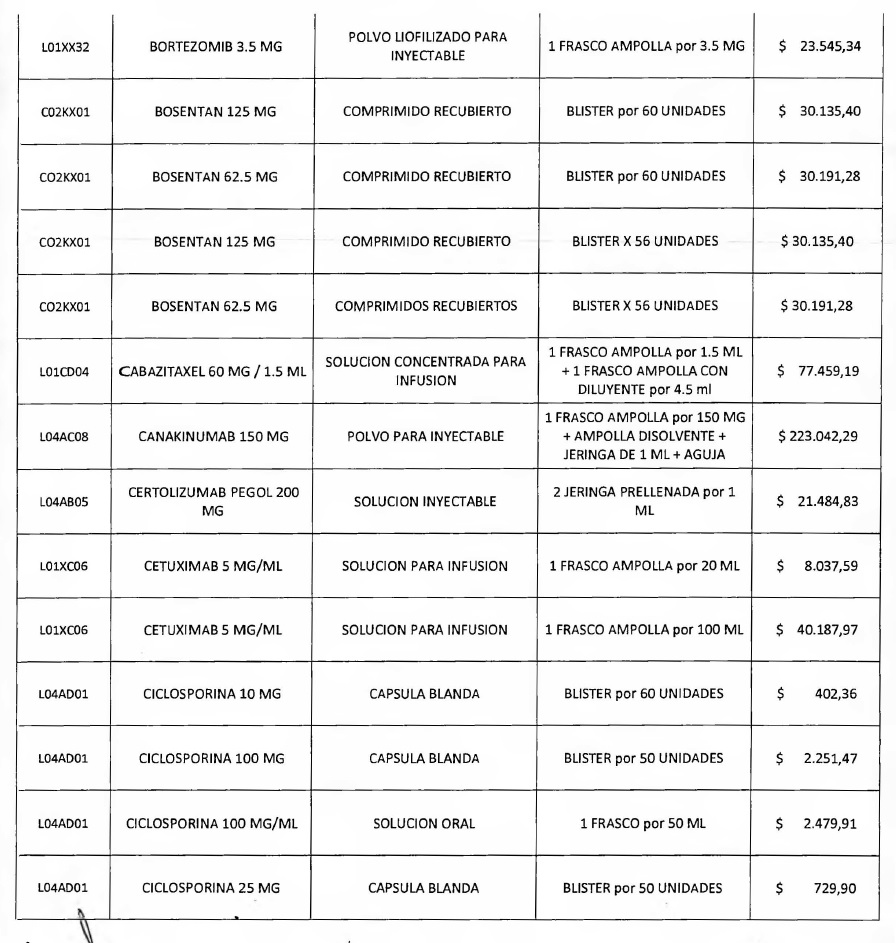
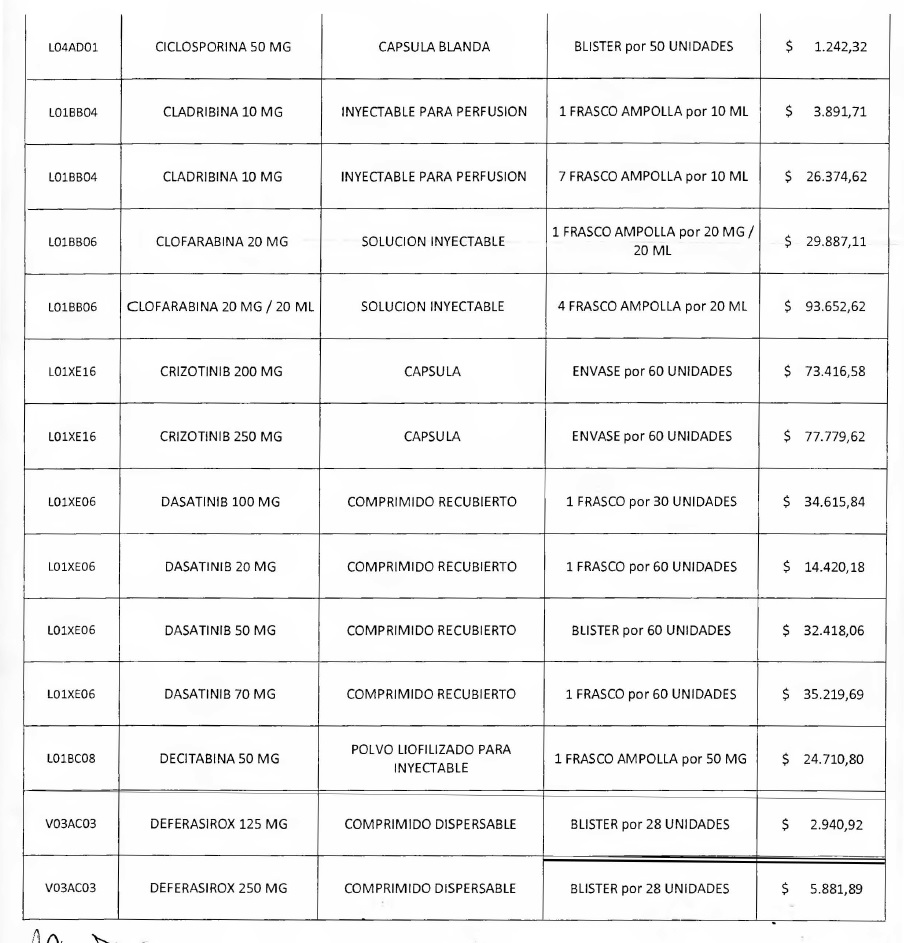
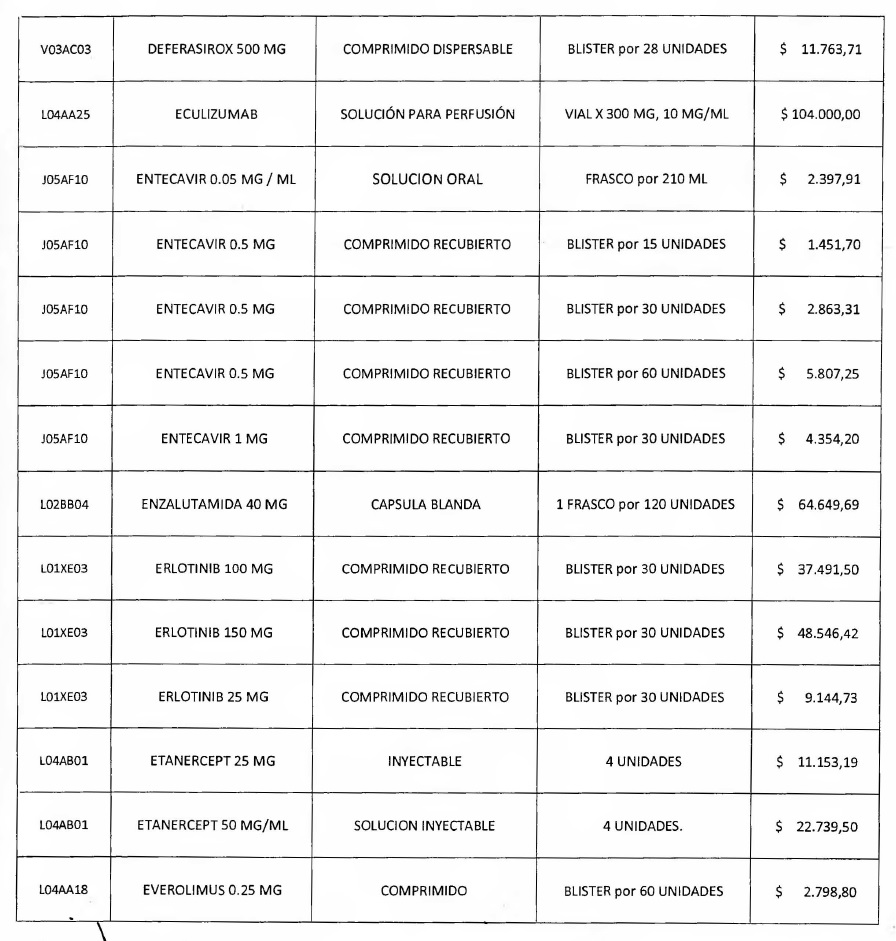
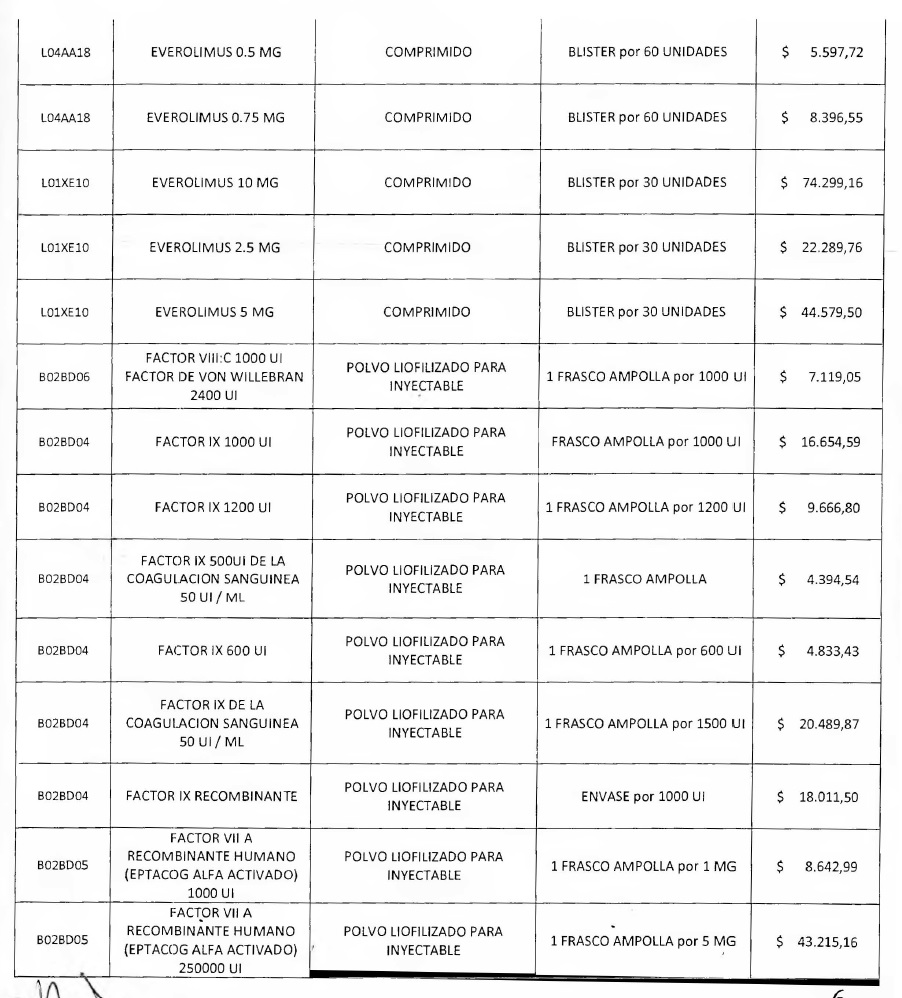
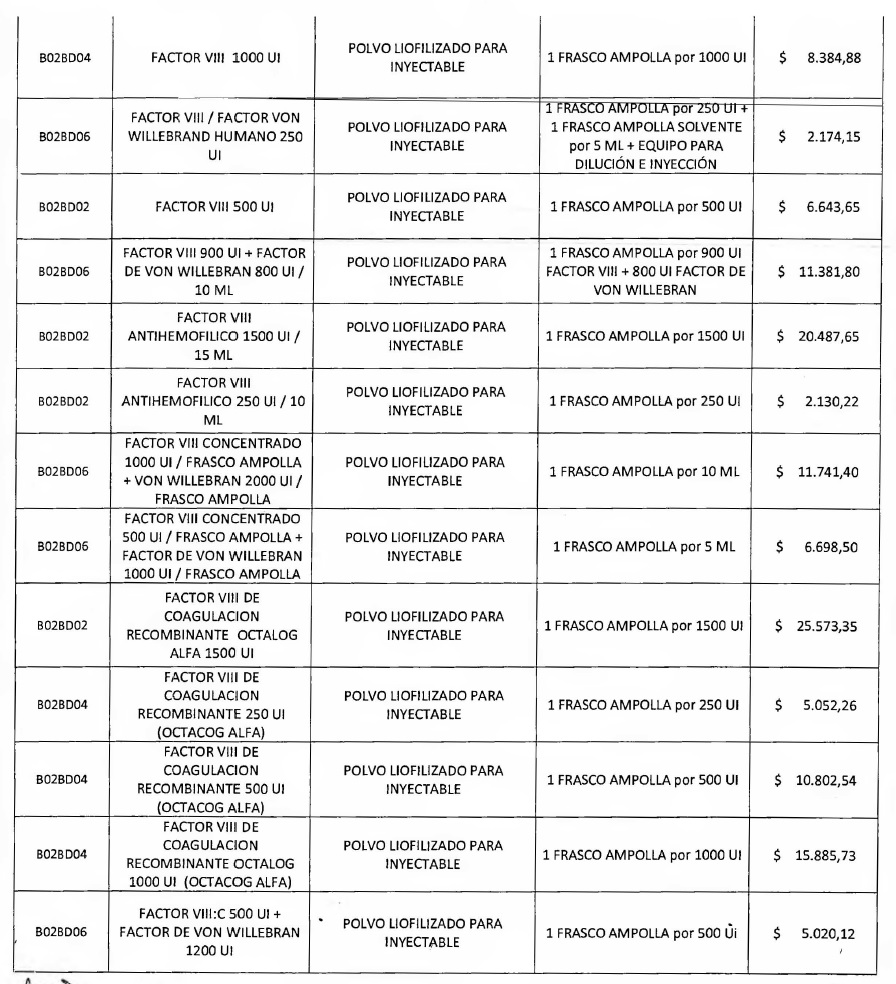
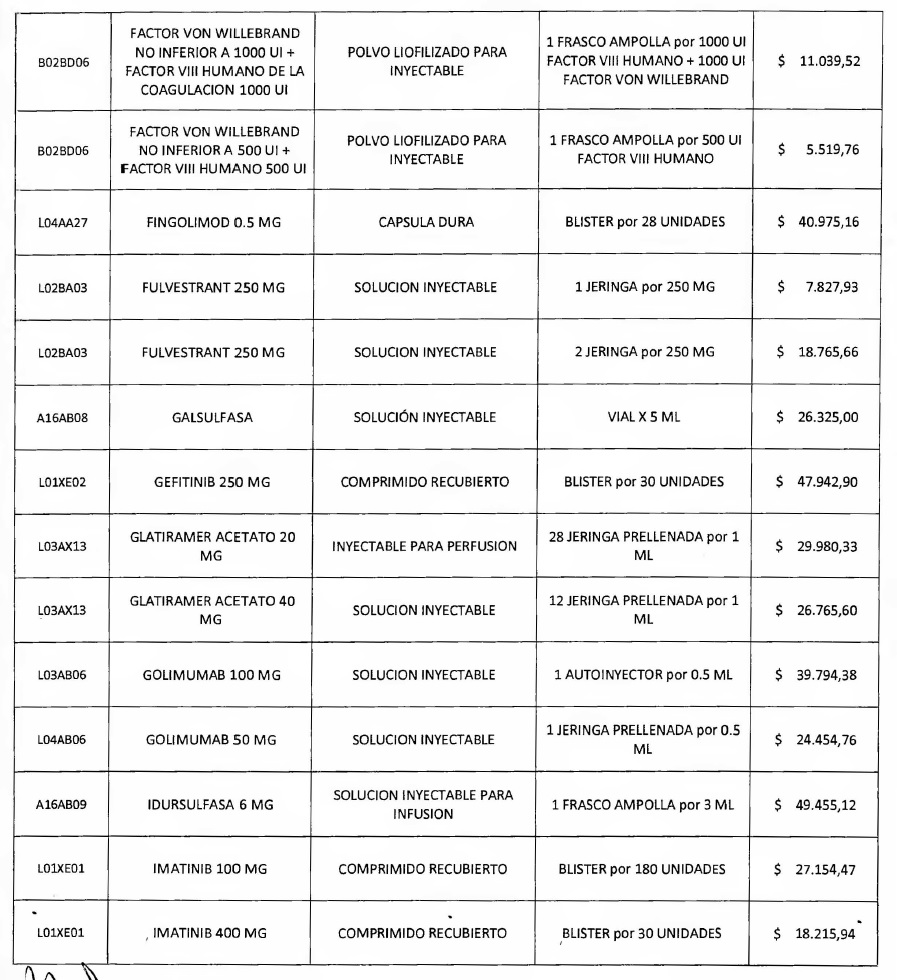
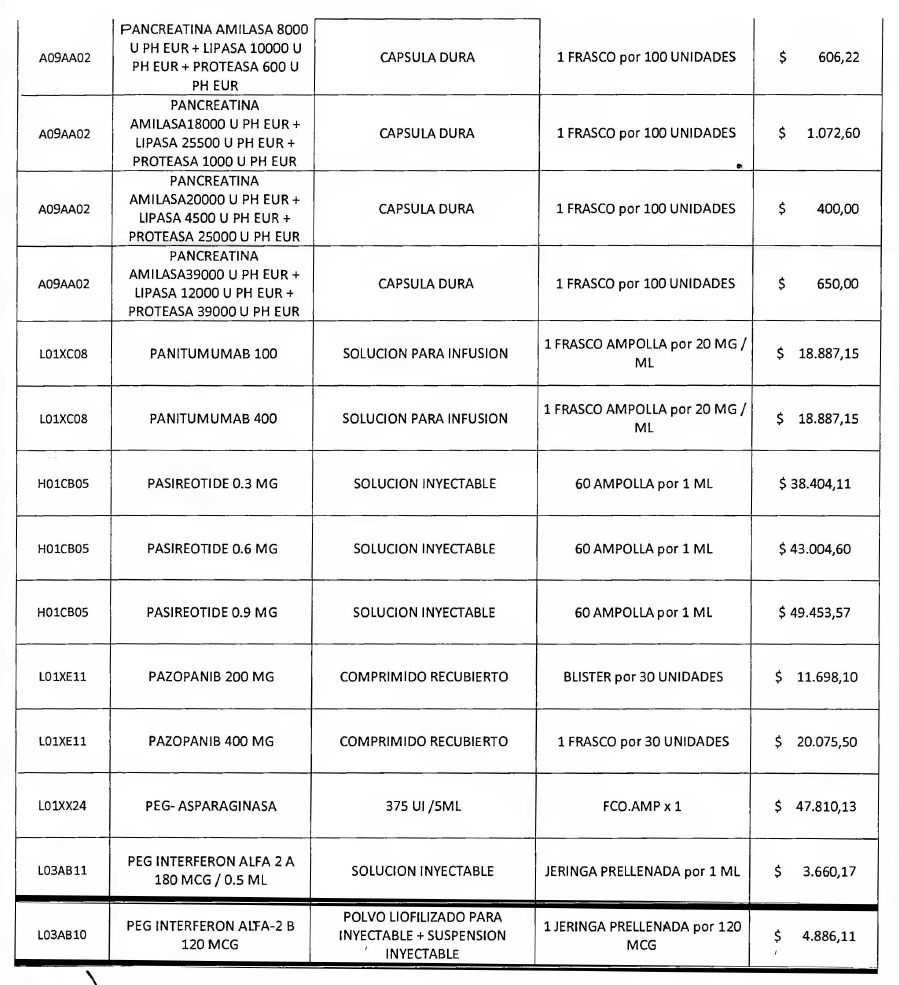
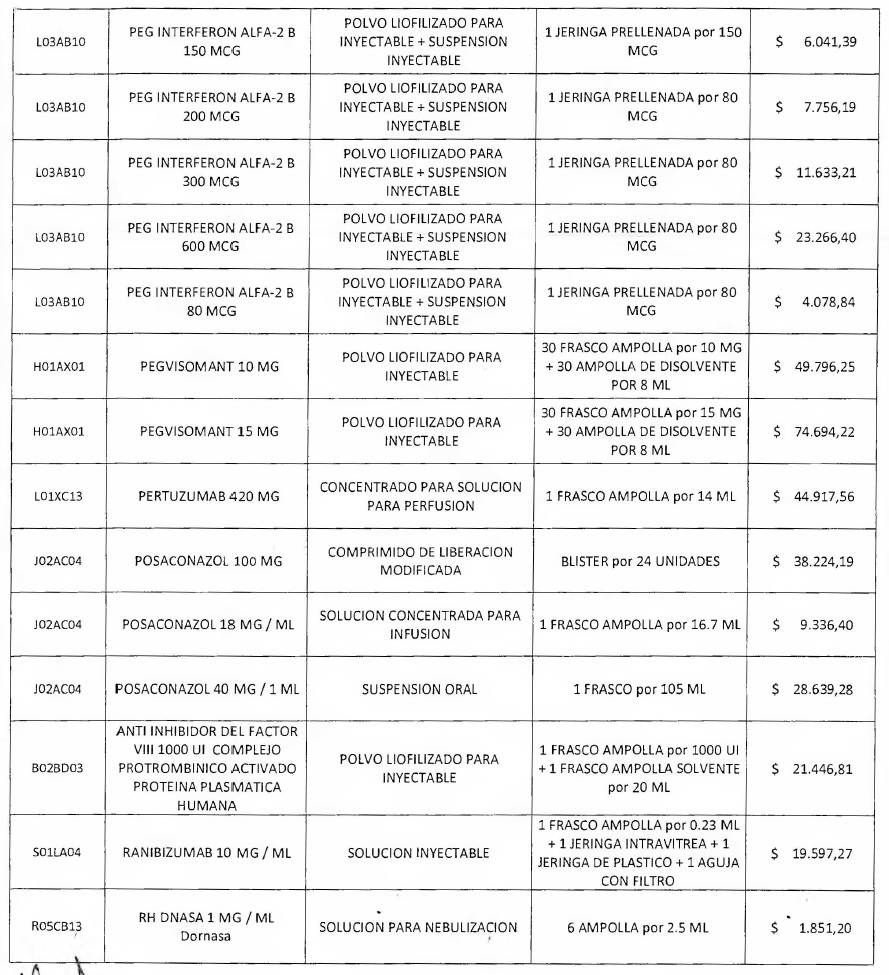
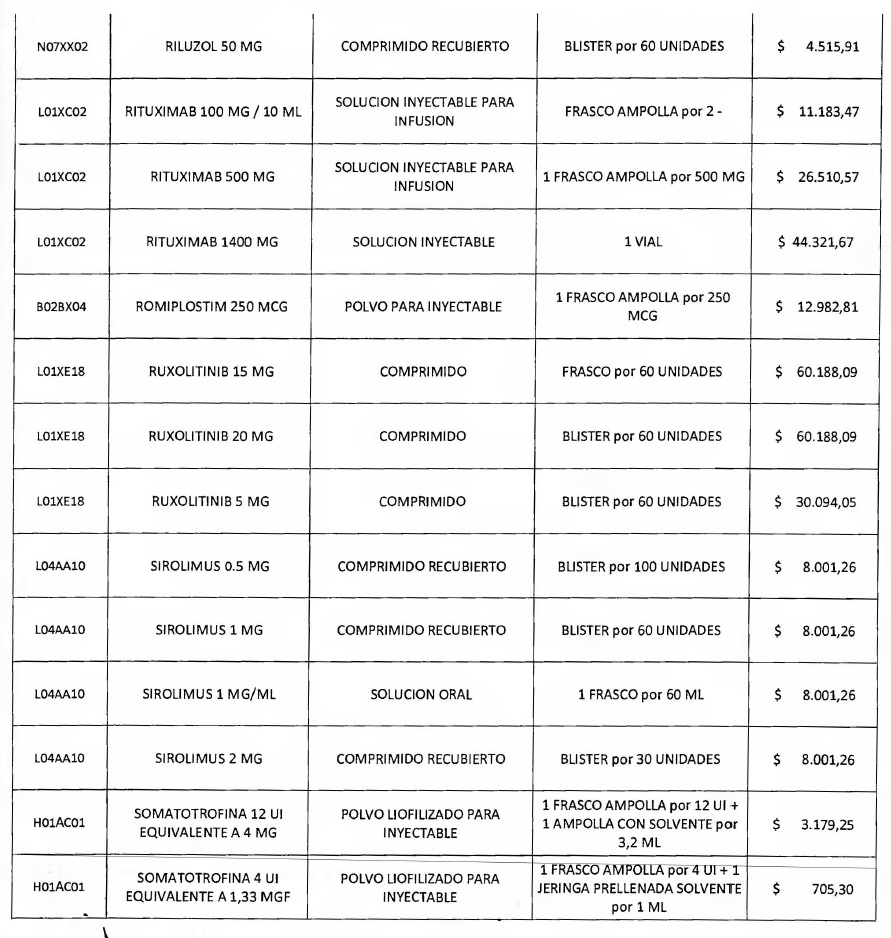
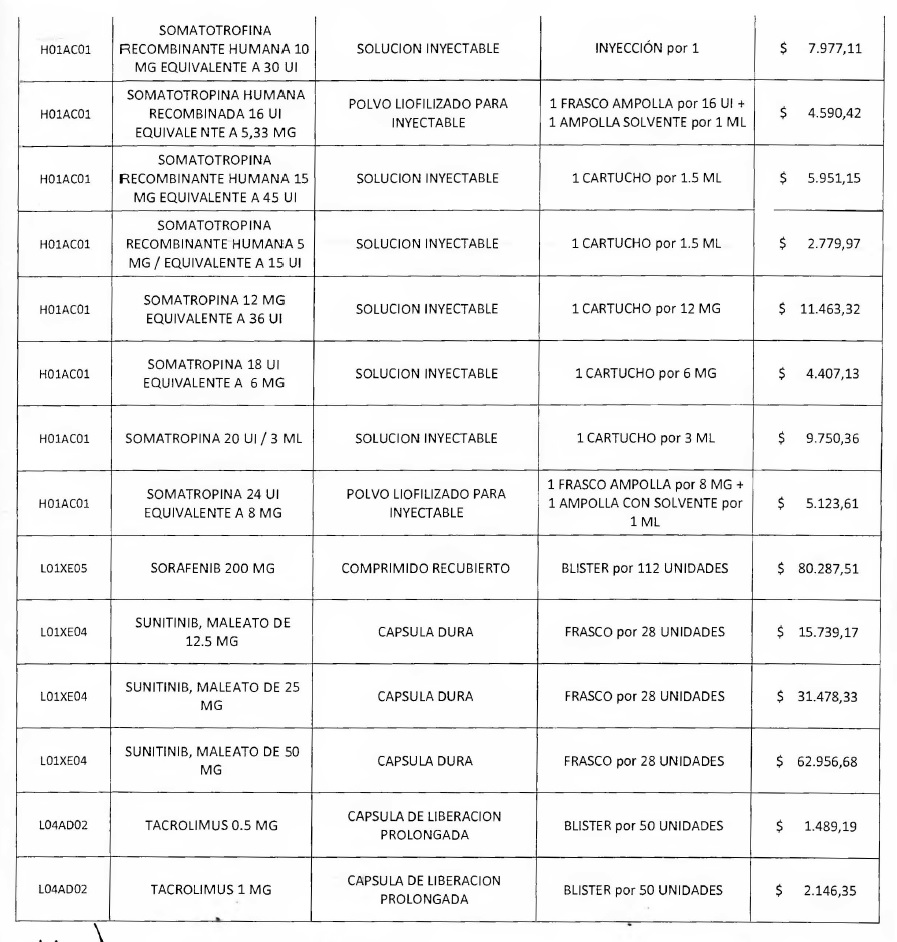
NOTA: Valores a reintegrar detallados en el Anexo III.2
Sistema Orgánico Funcional:
Cardiovascular Central y Periférico
Afección de la salud: Enfermedad
Cardiovascular Central
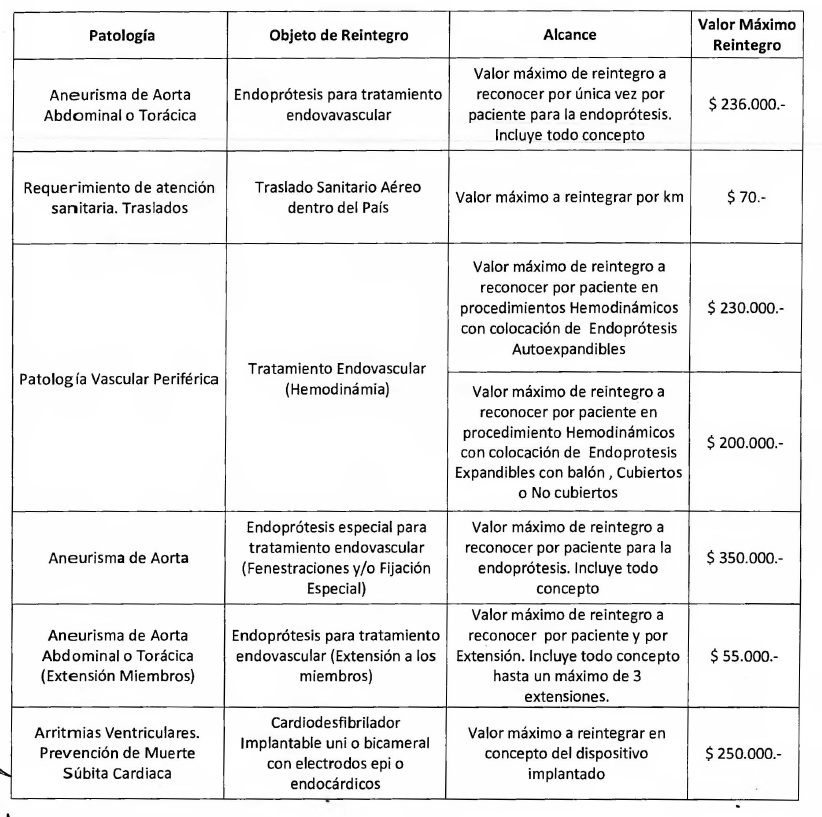
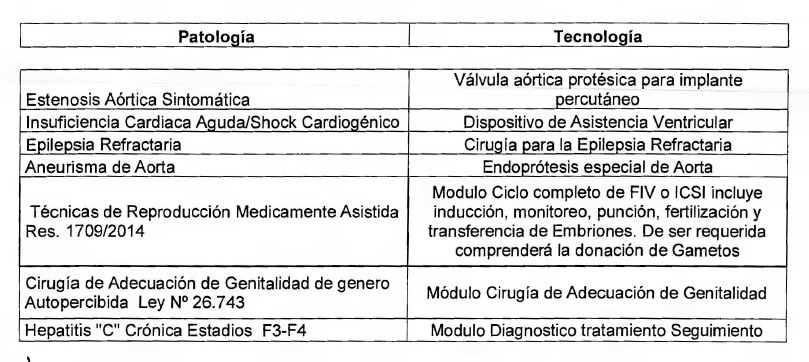
Patología: Aneurisma de Aorta
Abdominal/Aneurisma de Aorta Torácica
Tecnología: Insumo - Endoprótesis para
tratamiento endovascular del Aneurisma de Aorta Abdominal y Aneurisma
de Aorta Torácica
Se reconocerá el reintegro cuando: no se pueda realizar la cirugía a
cielo abierto y cumpla con alguno de los criterios predictores de
riesgo:
- Infarto de miocardio agudo o reciente con evidencia de riesgo
isquémico determinado por síntomas y/o estudios no invasivos.
- Angina inestable (CF III o IV)
- Arritmias significativas: bloqueo AV de alto grado/arritmias
ventriculares sintomáticas/arritmias supraventriculares con ritmo
ventricular no controlado.
- Enfermedad valvular severa
- Enfermedad Pulmonar Obstructiva Crónica (EPOC con FEV1 < 35% del
valor de referencia, PaO2 < 60 mm Hg o PaCO2 > 45 mm Hg).
- Riñón en herradura (no para AAT)
- Insuficiencia renal crónica en plan de diálisis
- Insuficiencia hepática.
- Transplante de órganos
- Abdomen Hostil (pacientes con cirugías abdominales previas,
eventraciones, colostomías, ileostomías, etc. y/o abdomen irradiado).
- Tórax Hostil (con cirugía previas) o irradiado
1.- Tratamiento endovascular del
aneurisma de aorta abdominal (AAA):
Hay consenso en definir como aneurisma cuando la arteria alcanza un
diámetro mayor a 30 mm.
Fundamento diagnóstico:
Imagen demostrativa del aneurisma:
- Ecografía Abdominal
- Ecodoppler
- TAC abdomen
- TAC Helicoidal
- TAC multicorte
- RMN
- Angioresonancia
Condicionantes anatómicos para el
tratamiento endovascular (TEV) en AAA:
- Cuellos proximales: iguales o menores a 32 mm de diámetro y al menos
10 mm de longitud.
- Angulación de la aorta a nivel del cuello proximal: menor a 60 grados
- Diámetros de las arterias ilíacas: deben ser de por lo menos 7 mm,
para permitir el paso de los dispositivos
- La presencia de aneurisma ilíaco, no contraindica el TEV
Fundamento Terapéutico para el
tratamiento endovascular del AAA: Pacientes con alto riesgo
quirúrgico con un AAA de más de 5 cm de diámetro en el hombre o 4.5 cm
en la mujer o con crecimiento rápido mayor o igual a 0,5 cm en 6 meses
o sintomáticos y/o inflamatorios, con anatomía favorable para el
implante de endoprótesis.
2.-Tratamiento endovascular del
aneurisma de aorta torácica (AAT)
Fundamento diagnóstico:
Imagen demostrativa del aneurisma:
- Ecografía Abdominal
- Ecodoppler
- TAC abdomen
- TAC Helicoidal
- TAC multicorte
- RMN
- Angioresonancia
Condicionantes anatómicos para el tratamiento endovascular del AAT:
- Cuello proximal y distal: deberán tener una longitud de 15 mm desde
el origen de la arteria subclavia izquierda y proximal al origen del
tronco celíaco, respectivamente.
- Los diámetros deben ser de 22 a 42 mm
- Los diámetros de las arterias ilíacas: deben ser de por lo menos 7
mm, para permitir el paso de los dispositivos
Fundamento para el tratamiento
endovascular del AAT:
Pacientes con alto riesgo quirúrgico con un AAT clínicamente
sintomático (dolor torácico más hipertensión arterial - signos de
compresión de estructuras vecinas) o con diámetro en la aorta
ascendente superior a 5,5 cm y en aorta descendente mayor de 6 cm o
aumento de más de 0.5 cm por año o aneurisma post-coartación, con
anatomía favorable para el implante y la fijación de la endoprótesis.
Se consideran endoprótesis especiales de Aorta, aquellas que cumplen
las siguientes características:
- Extensiones a los miembros
- Fenestraciones para arterias renales o mesentéricas
- Fijación especial
Documentación médica específica a
presentar (AAA y AAT) para el reintegro:
- Estudios complementarios que avalen los parámetros solicitados para
su reintegro: (ecografías - ecodoppler - tomografía - resonancia -
angioresonancia) con firma y sello del profesional interviniente y del
Auditor Médico del Agente del Seguro de Salud.
- Solicitud de la endoprótesis firmada y sellada por el médico tratante
y Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Comprobante de implante de la endoprótesis.
- Protocolo del procedimiento.
- Para el caso específico de las endoprótesis especiales de Aorta se
requiere además la aprobación por parte del Sistema de Tutelaje de
Tecnologías Sanitarias
Emergentes.
Información a aportar para el
Sistema
de Tutelaje de Tecnologías Sanitarias Emergentes:
Información de efectividad:
Mortalidad periprocedimiento
Mortalidad dentro de los 30 días
Tiempo de sobrevida
Capacidad funcional y/o calidad de vida
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Complicaciones periprocedimiento
Insuficiencia renal
Infecciones
Sistema
Orgánico Funcional: Cardiovascular Periférico
Afección de la salud: Enfermedad
Arterial Periférica
Patología: Procesos Arteriales:
Obstructivos, Estenóticos, Aneurismáticos, Deformativos, Congénitos-
Tecnología: Tratamiento
Endovascular Periferico por procedimientos Hemodinámicos, insumos
(Endoprotesis Autoexpandibles, Expandibles con Balón, o Cubiertos/No
cubiertos)
Se reconocerá el reintegro cuando: No se pueda realizar la cirugía a
cielo abierto y cumpla con alguno de los criterios predictores de
riesgo:
- Infarto de miocardio agudo o reciente con evidencia de riesgo
isquémico determinado por síntomas y/o estudios no invasivos.
- Angina inestable (CF III o IV)
- Arritmias significativas: bloqueo AV de alto grado/arritmias
ventriculares sintomáticas/arritmias supraventriculares con ritmo
ventricular no controlado.
- Enfermedad valvular severa
- Enfermedad Pulmonar Obstructiva Crónica (EPOC con FEV1 < 35% del
valor de referencia, Pa02 <
60 mm Hg o PaCO2 > 45 mm Hg).
- Riñón en herradura
- Insuficiencia renal crónica en plan de diálisis
- Insuficiencia hepática.
- Trasplante de órganos
- Abdomen Hostil (pacientes con cirugías abdominales previas,
eventraciones, colostomías, ileostomías, etc. y/o abdomen irradiado).
- Acceso Hostil (con cirugía previas) o irradiado
1.- Tratamiento endovascular Arterial
Periférico:
Fundamento diagnóstico:
Imagen demostrativa de la Patología Arterial
- Arteriografía
- Ecodoppler
- TAC abdomen
- TAC Helicoidal
- TAC multicorte
- Ecografía Abdominal
- Angioresonancia
Fundamento Terapéutico para el
tratamiento endovascular arterial periferico:
Pacientes con riesgo quirúrgico aumentado, con anatomía favorable para
el tratamiento endovascular por hemodinamia.
Documentación médica específica a
presentar para el reintegro:
- Estudios complementarios que avalen los parámetros solicitados para
su reintegro:
(Arteriografias, - ecodoppler - tomografía - resonancia -
angioresonancia)
- Solicitud de procedimiento hemodinámico y endoprótesis firmada y
sellada por el médico tratante y Auditor Médico del Agente del Seguro
de Salud.
- Consentimiento informado.
- Comprobante de implante de
endoprótesis.
- Protocolo del procedimiento.
Sistema
Orgánico funcional: Sistema Cardiovascular Central y Periférico
Afección de la salud: Arritmias
Cardíacas
Patología: Arritmias Ventriculares.
Prevención de Muerte Súbita Cardíaca.
Tecnología: Insumo -
Cardiodesfibrilador Implantable uni o bicameral
El cardiodesfibrilador implantable (CDI) es un dispositivo con función
de estimulación Cardíaca similar a la del marcapasos. Lleva incorporada
la capacidad de detectar arritmias Cardíacas que ponen en riesgo la
vida (taquicardia o fibrilación ventricular) y en esas circunstancias
administra un choque eléctrico, restaurando el ritmo normal del corazón
y evitando la muerte súbita por arritmia.
El CDI consta de 1 ó 2 catéteres que alcanzan las cavidades derechas
del corazón y una unidad funcional. Básicamente este dispositivo capta
señales intracardíacas y las analiza según los parámetros programados,
discriminando si se corresponden con una taquiarritmia ventricular.
Fundamento diagnóstico:
- ECG
- Ecocardiograma doppler
- Estudio Electrofisiológico
- Estudio de Holter
- Cinecoronariografía (según corresponda)
- SPECT (según corresponda)
- Resonancia magnética (según corresponda)
- Estudio genético (según corresponda)
- Serología Chagas (según corresponda)
Fundamento terapéutico:
Prevención Secundaria:
- Paciente reanimado de taquicardia ventricular sostenida
(TVS)/fibrilación ventricular (FV) con inestabilidad hemodinámica o
Paro Cardiorrespiratorio (PCR), independientemente de la etiología pero
fuera del contexto de una causa reversible (Ej.: hipokalemia, Infarto
Agudo de Miocardio —IAM—, intoxicación medicamentosa).
- Enfermedad cardíaca estructural, independiente del grado de deterioro
de la función sistólica ventricular izquierda (FSVI) y TVS espontánea,
ya sea hemodinámicamente estable o inestable.
- Síncope de origen no determinado con TV o FV clínicamente relevante y
sostenida y hemodinámicamente significativa inducida en el estudio
electrofisiológico;
Prevención Primaria:
- Fracción de eyección ventricular izquierda (FEVI) = 35% debido a
infarto de miocardio previo, al menos 40 días antes o miocardiopatía
dilatada (MCPD) no isquémica, clase funcional New York Heart
Association (NYHA) II o III, bajo tratamiento médico óptimo (debe
incluir salvo contraindicaciones inhibidores de enzima convertidora de
angiotensina —IECA—, betabloqueantes, antialdosterónicos).
- Disfunción ventricular Izquierda debido a IAM previo por lo menos 40
días antes, FEVI = 30%, clase funcional NYHA I
- Displasia del ventrículo derecho arritmogénica/cardiomiopatía, con
uno o más factores de riesgo para la muerte súbita.
- Síndrome QT largo, experimentando síncope y/o TV mientras recibe beta
bloqueantes
- Pacientes no hospitalizados como puente a recibir un trasplante
cardíaco.
- Síndrome de Brugada con síncope, TV sostenida u otros factores de
riesgo asociados (muerte súbita familiar, inducción TV/FV en estudio
electrofisiológico).
- TV polimórfica catecolaminérgica con síncope y/o TV sostenida
documentada durante tratamiento con betabloqueantes
- La enfermedad de Chagas recibirá CDI, siguiendo los mismos
lineamientos de la miocardiopatía no isquémica.
- TV sostenida y sintomática en un niño o adulto con cardiopatía
congénita.
- Síncope recurrente de origen desconocido en un niño o adulto con
cardiopatía congénita en presencia de disfunción ventricular.
- Miocardiopatía hipertrófica definida y alguno de los siguientes
antecedentes:
1) Antecedente personal de muerte súbita o taquicardia ventricular
sostenida.
2) Historia de muerte súbita relacionada a la miocardiopatía
hipertrófica (MCH) en al menos un familiar en primer grado.
3) Haber experimentado al menos un episodio sincopal reciente.
4) Hipertrofia masiva del ventrículo izquierdo (espesor parietal máximo
igual o mayor de 30 mm).
5) Detección de taquicardia ventricular sostenida (TVNS) en el registro
ambulatorio de Holter.
6) Respuesta hipotensiva o plana de la presión arterial durante el
ejercicio (incremento de la presión arterial menor a 25 mm Hg).
Documentación médica específica a
presentar para el reintegro:
- Estudios complementarios realizados: ECG, ecocardiograma doppler,
cinecoronariografía, RMN, SPECT, Holter, estudios de laboratorio, con
firma y sello del profesional interviniente y del Auditor Médico del
Agente del Seguro de Salud.
- Aclarar si es prevención primaria o secundaria de muerte súbita. Debe
llevar la firma del médico electrofisiólogo y del Auditor Médico.
- Solicitud del dispositivo con detalle técnico (Cardiodesfibrilador
WIR o DDDR, doble o simple coil, potencia del generador, algoritmos
especiales para control de fluidos o minimización de la estimulación
ventricular, monitoreo remoto) y detalle del fundamento terapéutico
(prevención primaria o secundaria). Firma y sello del médico tratante
que lo indica y del Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Comprobante de implante del dispositivo.
- Protocolo del procedimiento.
Sistema
Orgánico funcional: Sistema Cardiovascular Central y Periférico
Afección de la salud: Arritmias
Cardíacas
Patología: Arritmias Cardíacas
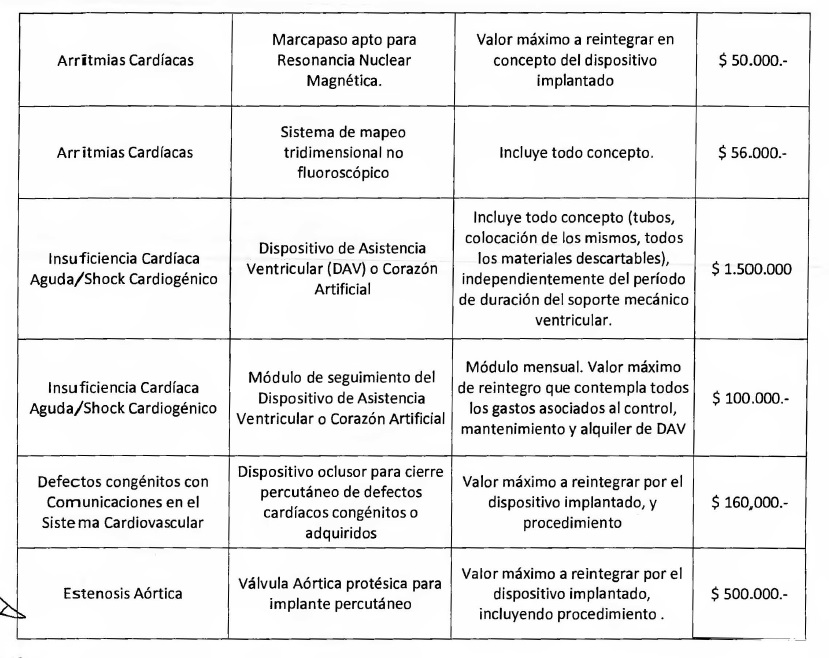
Tecnología: Insumo - Marcapasos
compatible con Resonancia Nuclear Magnética
Los marcapasos y electrodos aptos para Resonancia Nuclear Magnética
(RNM) son dispositivos que se han diseñado específicamente para
permitir un diagnóstico por imagen de forma segura mediante modalidades
de funcionamiento aptas con este tipo de técnicas.
Fundamento diagnóstico: anamnesis, examen físico, electrocardiograma,
Holter de 24 horas, estudios electrofisiológicos.
Fundamento terapéutico:
Pacientes con indicación de marcapasos definitivo en los cuales se
requiere un seguimiento con Resonancia Nuclear Magnética, entre los que
se encuentran los pacientes oncológicos y aquéllos con antecedentes de
procedimientos en sistema nervioso central con colocación de
dispositivos.
Documentación médica específica a
presentar para el reintegro:
- Estudios complementarios realizados: ECG, ecocardiograma doppler,
cinecoronariografía, RMN, SPECT, Holter, estudios de laboratorio, con
firma y sello del profesional interviniente y del Auditor Médico del
Agente del Seguro de Salud.
- Solicitud del dispositivo con detalle técnico donde conste el
requerimiento de marcapasos y las circunstancias especiales por las
cuales se indica un dispositivo apto para estudios de RNM. Firma y
sello del médico tratante que lo indica y del Auditor Médico del Agente
del Seguro de Salud.
- Consentimiento informado.
- Comprobante de implante del dispositivo.
- Protocolo del procedimiento.
Sistema
Orgánico funcional: Sistema Cardiovascular Central y Periférico
Afección de la salud: Arritmias
Cardíacas
Patología: Arritmias
Supraventriculares.
Tecnología: Insumo - Sistema de mapeo
tridimensional no fluoroscópico para ablación por radiofrecuencia.
Los nuevos sistemas de mapeo tridimensional no fluoroscópico permiten
visualizar en forma simultánea la secuencia de la activación eléctrica
y el voltaje del miocardio en la cavidad explorada (aurículas o
ventrículos). Esta información se presenta como una figura en tres
dimensiones sobre la que se construyen los denominados "mapas", que
según una escala de colores preestablecida permite una mejor
localización del sitio a ablacionar.
Fundamento diagnóstico:
- ECG
- Ecocardiograma doppler
- Estudio Electrofisiológico
- Estudio de Holter
- Cinecoronariografía (según corresponda)
- SPECT (según corresponda)
Fundamentos terapéuticos:
Tratamiento de arritmias supraventriculares con alguna de las
siguientes condiciones: 1) Procedimientos fallidos con la ablación por
radiofrecuencia convencional; 2) Aleteos auriculares atípicos; 3)
Arritmias auriculares o ventriculares en pacientes con cardiopatías
congénitas; 4) Aislamiento de las venas pulmonares en pacientes con
fibrilación auricular paroxística o persistente sintomática y
refractaria al tratamiento farmacológico; 5) Taquicardia del tracto de
salida del ventrículo derecho (debido a las dificultades observadas con
el mapeo convencional); 6) Taquicardia del tracto de salida del
ventrículo izquierdo (por la proximidad con la circulación coronaria).
Documentación médica específica a
presentar para el reintegro:
- Estudios complementarios realizados: ECG, ecocardiograma doppler,
cinecoronariografía, RMN, SPECT, Holter, estudios de laboratorio, con
firma y sello del profesional interviniente y del Auditor Médico del
Agente del Seguro de Salud.
- Solicitud del procedimiento con detalle del fundamento terapéutico.
Firma y sello del médico tratante que lo indica y del Auditor Médico
del Agente del Seguro de Salud.
- Consentimiento informado.
- Informe detallado del procedimiento realizado y comprobantes para el
caso de los materiales utilizados durante el procedimiento con firma
del profesional interviniente y del Auditor Médico del Agente del
Seguro de Salud.
Sistema orgánico funcional:
Cardiovascular Central y Periférico
Afección de la Salud: Enfermedad
Cardiovascular Central
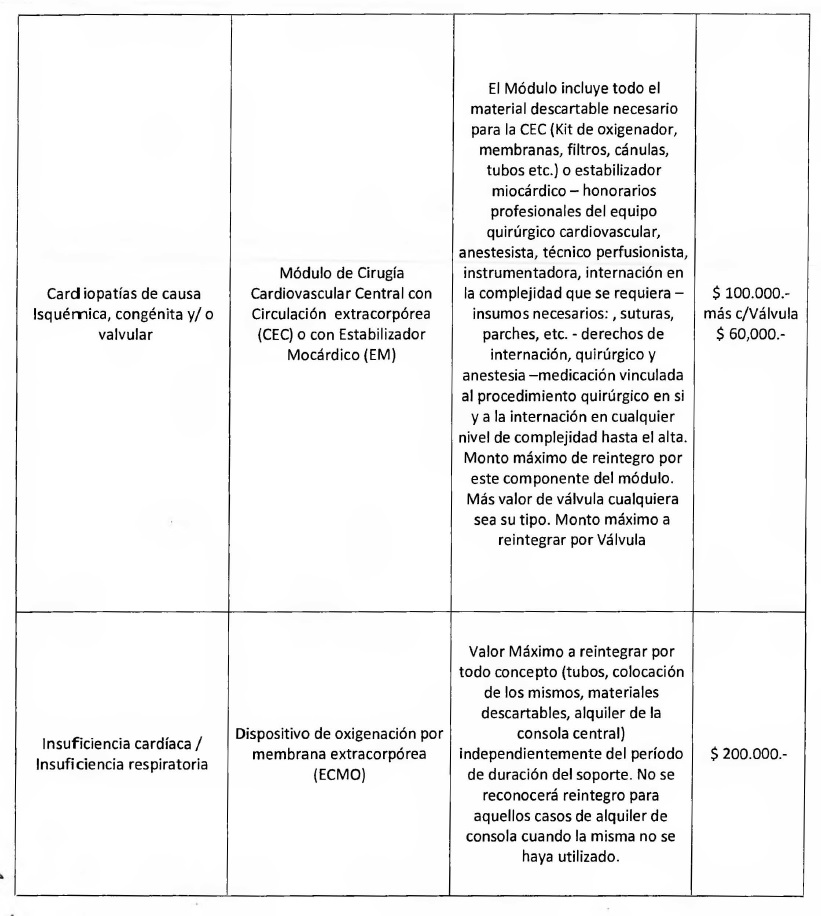
Patología: Insuficiencia Cardíaca
Aguda/Shock Cardiogénico.
Tecnología: Insumo: Dispositivo de
Asistencia Ventricular (DAV) o Corazón Artificial y Módulo de
seguimiento.
DAV: Dispositivo de asistencia ventricular, el cual sustituye la
función de bomba de uno de los ventrículos, o ambos. Estos dispositivos
pueden ser totalmente implantables o poseer además una unidad
extracorpórea.
El fundamento para la utilización del DAV debe ser circunscripto
específicamente en los casos en los cuales la función ventricular
deteriorada tiene probabilidad de recuperación o como puente al
trasplante cardíaco.
Varios estudios han demostrado que las asistencias ventriculares
izquierdas se asocian a beneficios hemodinámicos, neurohormonales y
electrofisiológicos lo cual avala el uso del DAV como puente a la
recuperación ventricular.
Fundamento diagnóstico:
Exámenes complementarios ligados a la patología Cardíaca:
- ECG
- Ecocardiograma doppler color
- Laboratorio
- RNM cardíaca (según corresponda)
- Angiotomografía (según corresponda)
- Estudios de perfusión miocárdica (según corresponda)
Fundamento Terapéutico:
- Shock cardiogénico refractario al soporte inotrópico a dosis máximas
y balón de contrapulsación (si no hay contraindicación) como puente
transitorio al trasplante cardíaco.
- Insuficiencia Cardíaca Aguda secundaria a Miocarditis aguda
fulminante como puente a la recuperación miocárdica.
Documentación médica específica a
presentar para el reintegro:
- Estudios complementarios que certifiquen el origen del cuadro de
insuficiencia Cardíaca aguda/shock cardiogénico con firma y sello del
profesional interviniente y del Auditor Médico del Agente del Seguro de
Salud.
- Registro de las drogas utilizadas para el tratamiento del cuadro de
base a dosis máximas documentando la refractariedad a las mismas con
firma y sello del profesional interviniente y del Auditor Médico del
Agente del Seguro de Salud.
- En caso de puente al trasplante cardíaco deberá presentar la
constancia de Inscripción en lista de espera oficial del INCUCAl.
- Consentimiento informado.
- Solicitud del dispositivo firmado y sellado por el médico tratante y
Auditor Médico del Agente del Seguro de Salud.
- Aprobación por parte del
Sistema de
Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Mortalidad periprocedimiento
Mortalidad dentro de los 30 días
Tiempo de sobrevida
Capacidad funcional y/o calidad de vida
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Complicaciones periprocedimiento
Arritmias
Infecciones
Trombosis venosa
Sistema Orgánico Funcional:
Cardiovascular Central y Periférico
Afección de la salud: Enfermedad
Cardiovascular Central
Patología: Defectos congénitos y
Adquiridos en el Sistema Cardiovascular
Tecnología: Insumo - Dispositivo
oclusor para cierre percutáneo de Defectos Cardíacos congénitos o
adquiridos.
Este tipo de técnica es utilizada para la corrección de algunos
defectos congénitos tales como la Comunicación Interauricular (CIA) en
niños o adultos y el ductus arterioso persistente. Las ventajas de esta
opción son las siguientes: no precisa esternotomía, evita la necesidad
de circulación extracorpórea y disminuye la morbilidad asociada, los
tiempos de hospitalización y la interrupción de la actividad cotidiana
del niño, el adulto y su familia.
Fundamento diagnóstico:
- Ecocardiograma doppler color
- Estudio hemodinámico
- Estudio hemodinámico con medición de gradientes de presiones.
Fundamento Terapéutico:
- Cierre de Comunicación Interauricular tipo ostium secundum si:
- CIA es < de 40mm
- Fontan fenestrado con prueba de oclusión
- Si las presiones pulmonares son menores del 50% de las sistémicas
- Con bordes de por lo menos 4 mm hacia vena cava superior, vena cava
inferior, vena pulmonar derecha superior, seno coronario y válvula A-V
- Si hay sobrecarga volumétrica de cavidades derechas
- Oclusión de ductus arterioso permeable
Documentación médica específica a
presentar para el reintegro:
- Estudios complementarios (ecocardiograma doppler, estudio
hemodinámico) con firma y sello del profesional interviniente y del
Auditor Médico del Agente del Seguro de Salud.
- Indicación del requerimiento de la práctica con firma y sello del
médico tratante y del Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Comprobante de implante del dispositivo.
- Protocolo del procedimiento.
Sistema Orgánico Funcional:
Cardiovascular Central y Periférico
Afección de la salud: Enfermedad
Cardiovascular Central
Patología: Estenosis Aórtica
Tecnología: Válvula Aórtica Protésica
para implante Percutáneo
Reemplazo valvular aórtico percutáneo (RVAP) es un procedimiento que
consiste en la sustitución de la válvula aórtica nativa por una
prótesis acoplada o no, a un stent, que se coloca percutáneamente a
través de vía transarterial o transapical.
Fundamento diagnóstico:
Ecocardiograma transesofágico, Ecodoppler color, Ergometría (si
corresponde), Estudio de perfusión miocárdica (si corresponde), Estudio
Hemodinámico (si corresponde). Determinación del riesgo quirúrgico por
STS o Euroscore Logístico.
Fundamento terapéutico:
Pacientes con estenosis aórtica severa, sintomática, que no puedan
someterse a un reemplazo valvular convencional, debido a un elevado
riesgo quirúrgico (STS>10 % o Euroscore logístico >20%), o
pacientes en los cuales el reemplazo valvular aórtico convencional se
encuentre contraindicado por un equipo quirúrgico. Los pacientes deben
tener las siguientes condiciones: a) anillo aórtico entre 18 y 29 mm;
b) expectativa de vida mayor a 1 año (ausencia de enfermedades
terminales o severas sin posibilidad de curación); c) no presentar
trombos en ventrículo izquierdo, endocarditis ni condiciones con alto
riesgo de obstrucción del ostium coronario; d) no presentar válvula
aórtica bicúspide; e) fracción de eyección mayor al 20%.
Documentación médica específica a
presentar para el reintegro:
- Resumen de Historia Clínica con detalle del diagnóstico, estadio
evolutivo y requerimiento de reemplazo valvular aórtico con firma y
sello del médico tratante y del Auditor Médico del Agente del Seguro de
Salud.
- Estudios complementarios que avalen la indicación (ver Fundamento
diagnóstico), con firma y sello del profesional interviniente y del
Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo quirúrgico con firma y sello del profesional interviniente
y del Auditor Médico del Agente del Seguro de Salud.
- Fundamentación médica del uso de la tecnología sobre la cual se
solicita el reintegro con detalle del parte quirúrgico y evolución
postoperatoria, firmada y sellada por médico tratante y avalada,
además, por el Auditor Médico del Agente del Seguro de Salud, con firma
y sello.
- Aprobación por parte del
Sistema de
Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Mortalidad periprocedimiento
Mortalidad dentro de los 30 días
Tiempo de sobrevida
Capacidad funcional o calidad de vida
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Complicaciones periprocedimiento
Mal posicionamiento del dispositivo
Necesidad de Colocación de marcapasos
Bloqueo AV completo
Accidente cerebrovascular
Sistema Orgánico Funcional:
Cardiovascular Central y Periférico
Afección de la salud: Enfermedad
Cardiovascular Central
Patología: Cardiopatías de causa
Isquémica - Valvular o Congénita
Tecnología: Módulo de Cirugía
Cardiovascular Central con Circulación extracorpórea (CEC) o con
Estabilizador Miocárdico (EM)
CEC: consiste en la derivación de la sangre venosa que llega a la
aurícula derecha (AD), hasta la bomba de CEC, la cual sustituye las
funciones del corazón con paso intermedio a través del oxigenador, que
ejerce la función pulmonar, oxigenando la sangre, para luego
reinfundirla en el sistema arterial del paciente con determinadas
condiciones de flujo y presión que aseguren la perfusión adecuada del
organismo.
El avance de la tecnología mínimamente invasiva es una realidad en la
cirugía coronaria, existiendo diferentes técnicas de abordaje entre las
cuales están las que no utilizan CEC sino Estabilizadores Miocárdicos
(EM) para confeccionar las anastomosis con suficientes garantías. Los
EM consisten básicamente en cánulas multiperforadas en su parte distal
que se adhieren al epicardio en forma paralela a la arteria enferma.
Allí se aplica una aspiración continua potente para permitir hacer las
anastomosis.
Fundamento diagnóstico:
Exámenes complementarios:
- ECG
- Ecocardiograma doppler color
- Cinecoronariografía (según corresponda).
- Angiotomografía (según corresponda).
- Estudios de perfusión miocárdica (según corresponda).
- RNM cardíaca (según corresponda).
Fundamento Terapéutico:
Patologías de diferente etiología que requieran tratamiento quirúrgico
a cielo abierto.
- Cardiopatías Congénitas
-Con cortocircuito de izquierda a derecha
-Con cortocircuito de derecha a izquierda
-Obstructivas
- Cardiopatía Isquémica
- Cardiopatías Valvulares
Documentación médica específica a
presentar para el reintegro:
- Estudios complementarios que certifiquen la necesidad de la cirugía
central convencional o a cielo abierto con firma y sello del
profesional interviniente y del Auditor Médico del Agente del Seguro de
Salud.
- Protocolo de cirugía cardiovascular central firmado y sellado por
equipo quirúrgico y Médico Auditor del Agente del Seguro de Salud.
Sistema orgánico funcional:
Cardiovascular Central y Periférico
Afección de la Salud: Enfermedad
Cardiovascular Central
Patología: Insuficiencia
cardíaca/Insuficiencia respiratoria
Tecnología: Insumo: dispositivo de
oxigenación por membrana extracorpórea (ExtraCorporeal Membrane
Oxygenation - ECMO)
La ECMO constituye un sistema de soporte vital, el cual puede ser
utilizado en personas en estado crítico, con fallo pulmonar o
cardiopulmonar reversible, que no responden a técnicas o tratamientos
convencionales, lo cual puede incidir negativamente en el pronóstico
del paciente. Se define específicamente soporte cardiorrespiratorio
total o parcial durante un período suficiente, hasta que mejore la
patología que ocasiona el cuadro. Existen dos tipos de ECMO:
Veno-Venosa y Veno-Arterial.
Fundamento diagnóstico:
la valoración del equipo tratante constituye la principal fuente en la
que se basan y justifican la toma de decisiones. Es importante tener en
cuenta la recuperabilidad del enfermo para no realizar maniobras
fútiles.
Fundamento terapéutico:
Pacientes adultos y pediátricos con diagnóstico de: a) falla cardíaca
(falla de salida de circulación extracorpórea, síndrome
post-cardiotomía, falla aguda post IAM, miocarditis, cardiomiopatías
descompensadas, puente a asistencia ventricular, trasplante o
resucitación cardiopulmonar); b) falla respiratoria (síndrome de
distrés respiratorio del adulto, síndrome de dificultad respiratoria
del recién nacido, síndrome de repercusión post trasplante pulmonar,
crisis bronquial obstructiva severa intratable y disnea secundaria a
trauma).
Documentación médica específica a
presentar para el reintegro:
- Estudios complementarios que certifiquen el origen del cuadro de
falla cardíaca o respiratoria con firma y sello del profesional
interviniente y del Auditor Médico del Agente del Seguro de Salud.
- Registro de tratamientos previos instaurados con firma y sello del
profesional interviniente y del Auditor Médico del Agente del Seguro de
Salud.
- En caso de puente al trasplante, constancia de inscripción en lista
de espera oficial del INCUCAI.
- Solicitud del dispositivo con firma y sello del médico tratante y del
Auditor Médico del Agente del Seguro de Salud.
- Protocolo del procedimiento con detalle de resultados obtenidos.
Sistema
Orgánico funcional: Aparato Digestivo
Afección de la salud: Enfermedad
Hepática Infecciosa
Patologías: Hepatitis Crónica por
Virus B - Hepatitis Crónica por Virus C
- Módulo de tratamiento para paciente
infectado con Virus de Hepatitis B
- Módulo de abordaje para paciente
infectado con Virus de Hepatitis C
1) Hepatitis Crónica por Virus B -
Módulo de tratamiento para paciente infectado con Virus de Hepatitis B.
Fundamento diagnóstico:
Se define infección crónica por virus de la Hepatitis B (VHB) a la
persistencia del HBsAg por más de 6 meses. En ésta, se distinguen
cuatro fases de acuerdo a presencia o ausencia del HBeAg, niveles
séricos de VHB ADN y de Alanino Aminotransferasa (ALT) y hallazgos
histológicos.
Prestaciones Reconocidas en el módulo:
- Interferón Pegilado alfa 2a (PEG INF alfa 2a)
- Lamivudina
- Adefovir-dipivoxil
- Entecavir
- Telbivudine
- Tenofovir
- Carga viral para hepatitis B
Fundamento terapéutico general:
Personas infectadas con VHB, portadoras de un ADN HVB por encima de
2000 Ul/ml (alrededor de 10.000 copias virales/ml) y/o niveles de ALT
que superen el límite normal y con una histología hepática que muestre
inflamación de grado moderado a severo (METAVIR mayor a A2 y/o F2).
También deben ser tratadas las personas con cirrosis, tanto los
pacientes compensados como los descompensados.
De no ser posible la biopsia hepática, puede realizarse la elastografía
hepática (Fibroscan).
Fundamento terapéutico por estadio:
a) Pacientes con antígeno HbeAg positivo:
- El Interferón Pegilado alfa 2 puede considerarse como tratamiento de
primera línea, a dosis de 180 pg por semana durante 48 semanas.
- También se consideran como fármacos de primera línea el Entecavir ó
Tenofovir, que se prefieren en pacientes con viremias muy elevadas y/o
niveles de ALT menor a 2 veces el límite superior.
- La Lamivudina, Adefovir y Telvibudina no son preferentemente de
primera línea, dada la elevada resistencia que generan.
b) Pacientes con antígeno HbeAg negativo
- El Interferón Pegilado alfa 2 estaría indicado en pacientes jóvenes,
con baja carga viral, ALT elevada, preferentemente genotipo no D y, de
estar disponible la biopsia, una anatomía patológica que demuestre
elevada actividad inflamatoria (A2 o más). El tratamiento se extiende
por un lapso de 48 semanas.
- El Entecavir y el Tenofovir constituyen también drogas de primera
elección, en pacientes con ausencia de respuesta al Interferón,
contraindicación o intolerancia al mismo.
c) Cirrosis
- Las drogas de primera línea son el Entecavir y el Tenofovir
(preferentemente en personas ya tratadas con Lamivudina).
- El Interferón Pegilado alfa2 sólo se encontraría indicado en
pacientes con cirrosis compensada, con buena reserva funcional hepática
(estadio CHILD A) y criterios favorables de respuesta. Se encuentra
contraindicado en pacientes con cirrosis descompensada.
Esquema de seguimiento:
Carga viral: basal, y luego de acuerdo al esquema de tratamiento bajo
el cual se encuentre el paciente, a la semana 12, 24 y 48 de iniciado
el tratamiento, luego dependerá de la respuesta virológica y la
presencia o no de cirrosis. Serán reconocidas hasta 3 cargas vírales
por año.
Documentación médica específica para
el reintegro:
- Resumen de Historia Clínica específico para Hepatitis B (ver modelo
en punto 9 de Anexo II), donde debe constar toda la información
solicitada con firma y sello del médico tratante y del Auditor Médico
del Agente del Seguro de Salud.
- Consentimiento informado.
- Indicación del tratamiento firmada y sellada por el médico tratante y
por el Auditor Médico del Agente del Seguro de Salud.
2) Patología: Hepatitis Crónica por
Virus C - Módulo de abordaje para paciente infectado con Virus de
Hepatitis C.
Fundamento diagnóstico:
1. Se define infección aguda por Virus de la Hepatitis C (VHC) al
cuadro caracterizado por signos clínicos de daño hepático y aumento de
las transaminasas, con IgM VHA, anti-HBc IgM y HBsAg negativos. El
anti-VHC por ELISA, en general, se vuelve positivo luego de la 4a
semana del comienzo de los síntomas. Deberá solicitarse de inicio o
ante la sospecha de infección por virus de hepatitis C, un estudio de
ARN VHC sérico considerando la aparición tardía de los anticuerpos
antiVHC de tipo IgG.
2. Se define infección crónica por Virus de la Hepatitis C a la
persistencia del ARN VHC por un lapso mayor a los 6 meses luego de la
primera determinación. El diagnóstico debe ser confirmado por las dos
determinaciones positivas (el anti-VHC por ELISA y el ARN VHC por PCR).
Criterios de inclusión y priorización:
Pacientes con diagnóstico de infección por virus de Hepatitis C en las
siguientes circunstancias:
- Pacientes con certificación de fibrosis hepática grado F3-F4 por los
procedimientos disponibles para la determinación de la misma
- Pacientes coinfectados con HIV (F2-F4)
Pacientes con diagnóstico de infección por virus de Hepatitis C,
independientemente del estadio de fibrosis
- Pacientes trasplantados no hepáticos
- Pacientes con indicación de trasplante Hepático
- Pacientes con recurrencia de HVC post-trasplante
- Pacientes con manifestaciones extra Hepáticas clínicamente
significativas
- Individuos con alto grado de transmisión (embarazadas, en
hemodiálisis, personal de salud, drogadictos EV activos)
Prestaciones Reconocidas:
Módulo de Abordaje para Infección Crónica Hepatitis "C"
- Cobertura por 12/18 semanas
- Cobertura por 24 semanas
Incluye diagnóstico, seguimiento y tratamiento.
Procedimientos disponibles para la
determinación de la fibrosis hepática:
Podemos diferenciar los procedimientos en invasivos (biopsia hepática)
y no invasivos (elastografía). La punción biopsia hepática es
considerada como el patrón de referencia para la evaluación del estadio
de fibrosis. Nos permite evaluar el estadio de la fibrosis, el de la
actividad necro-inflamatoria y la presencia de esteatosis, sin embargo
se debe tener en cuenta su carácter invasivo, el riesgo de
complicaciones y la imposibilidad de realizar determinaciones seriadas
que permitan un seguimiento longitudinal. Por último, la precisión de
la biopsia hepática depende de su tamaño y del grado de fragmentación.
Por otra parte, existe una variabilidad inter-observador en el análisis
de la biopsia. La elastografía de transición permite estimar el grado
de fibrosis partir de la velocidad de propagación a través del hígado
de un pulso acústico generado por una sonda específicamente diseñada.
Es una técnica relativamente sencilla, rápida, indolora, aplicable
ambulatoriamente y cuyos resultados se expresan en un rango de valores
amplio y con razonable variabilidad intra e inter-observador. Numerosos
estudios locales e internacionales indican que la elastografía permite
diferenciar a pacientes sin fibrosis de pacientes con fibrosis avanzada
o cirrosis de forma rápida, sencilla y no invasiva. Sin embargo,
existen una serie de dificultades (paciente obeso) y de requerimientos
técnicos para considerar que un determinado examen mediante
elastografía es válido. La elastografía es útil para la valoración del
estadio de fibrosis y se correlaciona de forma razonable con la
gravedad de la hipertensión portal y con la predicción del riesgo de
descompensación. La presencia de un valor de elastografía igual o
superior a 13.6 kPa es altamente sensible y específico para el
diagnóstico de un grado de fibrosis F4. Igualmente, se ha podido
constatar que cuanto más elevado es el valor elastográfico, mayor es el
riesgo de descompensación hepática, de hepatocarcinoma y de mortalidad.
Sin embargo, los niveles de corte para se ha sugerido que la variación
a lo largo del tiempo del valor de la elastografía tiene valor
pronóstico.
Fundamento terapéutico general:
Todas las personas portadoras de VHC ARN sérico asociado a enfermedad
hepática compensada serán consideradas como candidatos a tratamiento.
Se deberá considerar el tratamiento de hepatitis C crónica en forma
precoz en el curso de una infección por VIH, antes de la necesidad de
inicio de la terapia antiretroviral (TARV). Se sugiere no iniciar el
tratamiento para VHC crónica en aquellas personas con infección VIH no
controlada: CD4 < a 200 células/ml y ARN VIH > 100.000 copias/ml.
En estos casos primero es necesario incrementar el recuento de CD4 y
suprimir la replicación del VIH con el TARV, antes de instaurar el
tratamiento para la hepatitis crónica por VHC.
Genotipo 1: se comenzará el tratamiento con una biopsia hepática que
demuestre anatomopatológicamente fibrosis significativa (METAVIR = F2 o
score de lshak = F3) dado el riesgo aumentado de complicaciones
clínicas en el mediano plazo que presenta esta situación. En caso de
presentar METAVIR < F2 se deberá realizar una evaluación individual
teniendo en cuenta la edad del paciente, presencia de comorbilidades,
riesgo de efectos adversos y motivación individual para el tratamiento.
Genotipos 2 y 3: podrían tratarse sin realización de biopsia hepática,
dada la mayor probabilidad de alcanzar la erradicación viral con menor
tiempo de tratamiento (menor riesgo de padecer efectos adversos
serios). Ambos factores (mayor respuesta y menor riesgo) hacen
aceptable la idea de tratar a personas que podrían tener fibrosis leve.
Documentación médica específica para
el reintegro:
- Resumen de Historia Clínica específico para Hepatitis C (ver modelo
en punto 9 de Anexo II) que se presentará inicialmente ante el Sistema
de Tutelaje de Tecnologías Sanitarias Emergentes
Sistema
Orgánico funcional: Multisistémico
Afección de la salud:
Inmunodeficiencia
Patologías: Inmunodeficiencia
Adquirida por virus (VIH-SIDA)
Módulo de tratamiento para paciente
infectado con Virus de HIV
Fundamento diagnóstico:
Se define infección por HIV a aquel paciente adulto o niño mayor a 18
meses que presente al menos una prueba de tamizaje (por metodología
ELISA, aglutinación de partículas o test rápido) positiva para HIV con
un test confirmatorio por la metodología de Western Blot, o métodos
directos como la PCR cualitativa o cuantitativa.
En niños menores de 18 meses se considera el diagnóstico con dos
pruebas de PCR positivas para HIV.
Prestaciones incluidas en el módulo:
Módulo 1: Primer tratamiento
Módulo 2: Fallo terapéutico
Módulo 3: Multifallo
Módulo 4: Transmisión Vertical
Módulo 5: Enfermedades Oportunistas
Módulo 6: Seguimiento
Fundamento terapéutico general:
Debe iniciarse tratamiento antirretroviral ante las siguientes
situaciones clínicas, según definen las recomendaciones del Ministerio
de Salud.
- Módulo 1 - Primer Tratamiento
Esquemas de tratamiento para inicio de terapia antiretroviral. Dentro
del módulo se incluyen los tratamientos de inicio y los tratamientos
simplificados.
Drogas Incluidas:
Efavirenz (EFV)
Nevirapina (NVP)
Abacavir (ABC)
Lamivudina (3TC)
Tenofovir (TDF)
Zidovudina (AZT)
Emcitrabina (FTC)
Atazanavir (ATV)
Fosamprenavir (fAPV)
Lopinavir (LPV)
Saquinavir (SQV)
Didanosina (ddl)
Ritonavir (r)
Fundamento terapéutico:
Basado en recomendaciones del Ministerio de Salud, respecto del
comienzo del tratamiento antirretroviral y basadas en la
costo-efectividad, en el marco de una optimización de los recursos:
Módulo 1 A: Cuando todo el
esquema de tratamiento se realice con combinaciones que contengan las
siguientes drogas: Zidovudina, Stavudina, Lamivudina, Abacavir,
Nevirapina, Efavirenz.
Módulo 1 B: Esquemas de
tratamiento de inicio que incluyan un Inhibidor de Proteasa potenciados.
Documentación médica específica para
el reintegro:
- Prescripción médica firmada y sellada por médico tratante y médico
auditor, correspondiente al mes de la prestación que se solicita el
reintegro.
- Módulo 2- Fallo terapéutico
Se reconocerá el módulo en aquellos pacientes que presenten fallo
terapéutico documentado en los siguientes casos:
- Primer fallo a Inhibidores de la Proteasa.
- Segundo fallo en regímenes que fueron comenzados con ITRNN (Efavirenz
- Nevirapina).
- Toxicidad: Es importante determinar si la intolerancia o toxicidad
ocurren en el contexto de carga vira! indetectable o en situación de
fallo. En la situación de carga viral no detectable, será posible
retirar la droga a la que se atribuye la intolerancia o toxicidad y
suplantarla por otra. En el caso de cambios por toxicidad se deberá
documentar fehacientemente el tratamiento de inicio, el nuevo
tratamiento antirretroviral instaurado y las medidas terapéuticas
adoptadas a fin de reducir los riesgos generados por la toxicidad.
Drogas Incluidas:
Efavirenz (EFV)
Nevirapina (NVP)
Abacavir (ABC)
Lamivudina (3TC)
Tenofovir (TDF)
Zidovudina (AZT)
Emcitrabina (FTC)
Atazanavir (ATV)
Fosamprenavir (fAPV)
Lopinavir (LPV)
Saquinavir (SQV)
Didanosina (ddl)
Ritonavir (r)
Estavudina (d4t - STV)
Fundamento terapéutico:
Basados en las recomendaciones del Ministerio de Salud, la elección de
los fármacos se realiza de acuerdo con la tabla que se encuentra a
continuación.
Las causas que ameritan rotar el esquema terapéutico pueden ser:
- Fallo virológico, fallo inmunológico o fallo clínico,
- Toxicidad secundaria a la medicación.
El uso de T20 (enfuvirtide) se reserva para situaciones especiales,
donde no exista mejor opción.
En todos los casos de Módulo de fallo se deberá presentar el expediente
en forma individualizada, con el agregado de una Historia Clínica donde
se identifiquen las causas de toxicidad o falla, esquema de tratamiento
previo realizado, determínación de carga viral y CD4 de corresponder.
Documentación médica específica para
el reintegro:
- Resumen de Historia Clínica que justifique el cambio de tratamiento,
firmada y sellada por médico tratante y Auditor Médico del Agente del
Seguro de Salud.
- Prescripción médica firmada y sellada por médico tratante y médico
auditor, correspondiente al mes de la prestación que se solicita el
reintegro.
El Test de Resistencia debe ser realizado en el escenario de fallo
terapéutico, mientras el paciente recibe terapia antiretroviral. Para
nuestro medio se utiliza el genotipo o fenotipo virtual. Se reconocerán
hasta tres (3) Tests de Resistencia, a ser utilizados según criterio
médico.
- Módulo 3 - Multifallo
Esquemas de tratamiento para pacientes con antecedentes de fallos
múltiples, con Tests de Resistencia disponibles. Se busca que los
pacientes logren carga viral no detectable, y de ser posible la
incorporación de dos (2) drogas activas, además de una droga de una
nueva clase.
Drogas Incluidas:
Enfuvirtide (t20)
Raltegravir (RAL)
Darunavir (DNV)
Tipranavir (TPV)
Etravirina (ETV)
Maraviroc (MRV)
Fundamento terapéutico:
En base a las recomendaciones de Organismos Oficiales, con criterio de
justificación de acuerdo al Test de Resistencia.
Se presentará con Resumen de Historia Clínica detallando los
tratamientos previos efectuados por el beneficiario. Se reconocerá el
valor de cada droga en particular en los casos de pacientes con módulo
multifallo.
Documentación médica específica para
el reintegro:
- Resumen de Historia Clínica específica para VIH-SIDA que justifique
el cambio de tratamiento, firmada y sellada por médico tratante y
Auditor Médico del Agente del Seguro de Salud.
- Prescripción médica firmada y sellada por médico tratante y médico
auditor, correspondiente al mes de la prestación que se solicita el
reintegro.
- Test de Resistencia con firma y sello del profesional interviniente y
del Auditor Médico del Agente del Seguro de Salud.
Para el tratamiento optimizado restante que no supere la triple terapia
se considerará como módulo 1 a los fines de la presentación para
reintegro.
- Módulo 4 - Transmisión Vertical
Se reconocerán las acciones implementadas durante el parto, periparto y
seguimiento del recién nacido para evitar el contagio del mismo.
Prestaciones incluidas:
- Zidovudina (AZT) para infusión en el parto y tratamiento del recién
nacido.
- PCR de seguimiento del recién nacido.
Fundamento terapéutico:
Basados en las recomendaciones de Organismos Oficiales, el tratamiento
será:
- Intraparto: ZDV 2mg/kg IV durante 1 hora, seguido por infusión
continua de 1mg/kg IV hasta la finalización del parto. Puede
administrarse también según situación específica 3TC 300 mg/día + 200
mg NVP.
- Neonato: 4 mg/kg vía oral cada 12 horas durante las primeras 6
semanas de vida, comenzando de 1 a 8 horas luego del nacimiento.
También puede requerirse la administración de 3TC 2 mg/kg/dosis cada 12
horas por 7 días, más una dosis de NVP 2mg/kg entre las 48 y 72 horas
de vida.
Documentación médica específica para
el reintegro:
- Resumen de Historia Clínica perinatal con datos de seguimiento del
recién nacido, firmado y sellado por médico tratante y Auditor Médico
del Agente del Seguro de Salud.
- Prescripción médica firmada y sellada por médico tratante y Auditor
Médico del Agente del Seguro de Salud.
- Módulo 5 - Enfermedades Oportunistas
El tratamiento que será reconocido tendrá una duración mínima de 6
(seis) meses y una máxima de 12 (doce) meses, de acuerdo a la
patología. Para ambos casos, de extenderse dicha cobertura, la misma se
deberá avalar con documentación pertinente que lo justifique. Los
criterios de incorporación o suspensión del tratamiento son los
siguientes:
1) Infección por PCP: Trimetoprima-sulfametoxazol y Pentamidina en
casos de compromiso sistémico
2) Infección por Herpes Simplex o Varicela Zoster: Aciclovir en casos
de compromiso sistémico.
3) Candidiasis: Fluconazol, Anfotericina, Caspofunginam y según
resistencia pueden considerarse otras drogas (ej: Voriconazol).
4) Criptococosis: Anfotericina desoxicolato, Fluconazol o Anfotericina
Liposomal.
5) Histoplasmosis: Anfotericina B, Itraconazol o Anfotericina Liposomal.
6) Aspergilosis: Itraconazol, Voriconazol, Anfotericina Liposomal o
Caspogunfina.
7) Citomegalovirus: Ganciclovir o Valganciclovir.
Documentación médica específica para
el reintegro:
- Resumen de Historia Clínica que justifique la utilización terapéutica
o su alternativa, firmada y sellada por médico tratante y Auditor
Médico del Agente del Seguro de Salud.
- Prescripción médica firmada y sellada por médico tratante y médico
auditor, correspondiente al mes de la prestación que se solicita el
reintegro.
- Módulo 6 - Seguimiento para paciente
infectado con Virus de HIV Fundamento Diagnóstico:
Se define infección por HIV a aquel paciente adulto o niño mayor a 18
meses que presente dos test por metodología ELISA positivos para HIV
con un test confirmatorio por la metodología de Western Blot.
En niños menores de 18 meses se considera el diagnóstico con dos
pruebas de PCR positivas para HIV.
Prestaciones Incluidas:
Carga Viral (CV):
Recuento de CD4 (CD4)
Test de Resistencia
Esquemas de seguimiento:
Para el caso de la carga viral y recuento de CD4 se utilizarán en el
seguimiento de pacientes con VIH bajo esquema de tratamiento con
terapia antiviral o previos a la decisión de iniciar tratamiento.
El Test de Resistencia se utilizará para la decisión de rotar el
esquema ante los escenarios de fallo y multifallo. En nuestro medio se
utiliza el genotipo o el fenotipo virtual.
Documentación médica específica para
el reintegro:
- Análisis de Carga Viral, Recuento de CD4 y Test de Resistencia, con
firma y sello del profesional interviniente y del Auditor Médico del
Agente del Seguro de Salud.
El Test de Resistencia debe ser realizado en el escenario de fallo
terapéutico, mientras el paciente recibe terapia antiretroviral. Para
nuestro medio se utiliza el genotipo o fenotipo virtual, se reconocerán
hasta tres (3) Tests de Resistencia, a ser utilizados según criterio
médico.
Sistema
orgánico funcional: Multisistémico
Afección de la salud: Enfermedad
Hereditaria
Patología: Fenilcetonuria
Tecnología: Módulo de apoyo al
tratamiento de la Fenilcetonuria
La fenilcetonuria es un error innato del metabolismo de los aminoácidos
originado por un defecto hereditario de la enzima hepática deficiencia
fenilalanina hidroxilasa. La fenilcetonuria se encuentra dentro de las
enfermedades para las cuales se realiza tamizaje neonatal.
Fundamento diagnóstico:
Niveles de fenilalanina en plasma superiores a los 6 mg/d1, descartando
otras causas de fenilalaninemia.
Fundamento terapéutico:
Pacientes con diagnóstico confirmado de Fenilcetonuria
Documentación médica específica a
presentar para el reintegro:
- Resumen de Historia Clínica con detalle evolutivo y fundamentos
diagnósticos con firma del médico tratante y del Auditor Médico del
Agente del Seguro de Salud.
- Consentimiento informado.
- Detalle del tratamiento dietario y suplementario con firma y sello
del Auditor Médico del Agente del Seguro de Salud.
Sistema
Organico Funcional Aparato Reptoductor
TECNOLOGIA: Técnicas de Reproducción
Medicamente Asistidas de Alta
Complejidad
Acceso Integral a Procedimientos y Técnicas de Alta Complejidad Ley
26862/13
Tecnología Insumo:
a) Modulo de Estimulación Ovárica c/monitoreo sin desarrollo de
ovocitos.
b) Ciclo completo de FIV o ICSI incluye Inducción, monitoreo, punción,
fertilización y transferencia de embriones. De ser requerida,
comprenderá la donación de gametos
Fundamento Terapéutico:
Facilitar procedimientos y técnicas medico-asistenciales de
reproducción medicamente asistida de alta complejidad.
Cada módulo comprenderá:
- Estudios de imágenes u otros estudios de diagnóstico complementarios.
- Medicamentos utilizados para la inducción y/o preparación de la
gestación. Las drogas podrán incluir cualquiera de las siguientes:
Estrógenos; Derivados del Pregneno; Gonadotropina Coriónica Humana;
Hormona Foliculoestimulante (FSH); Coriogonadotropina alfa;
Corifolitropina alfa; FSH + Hormona Luteinizante; FSH + Lupotrina Alfa;
Clomifeno y los análogos de la GnRh (agonistas y antagonistas).
- Consultas profesionales de la totalidad del equipo interviniente y
procedimientos efectuados.
Sólo se dará curso a las solicitudes de reintegro presentadas por los
Agentes del Seguro que tengan por beneficiario a la mujer receptora o
potencial receptora de los embriones, debiendo ser personas mayores de
edad en los términos que determina la Ley N° 26.862.
Requisitos de las solicitudes de apoyo financiero de Procedimientos de
Reproducción Médicamente Asistida de Alta Complejidad:
Deben cumplir con lo estipulado en el ANEXO I NORMAS GENERALES y lo
dispuesto en el ANEXO II de LAS NORMAS Y PROCEDIMIENTO DE LOS
REINTEGROS de la presente Resolución.
Documentación Medica Especifica a presentar Para acceder al reintegro,
los Agentes del Seguro deberán presentar la siguiente información:
1. Resumen de Historia Clínica en el cual deberá constar de
corresponder antecedentes personales, firmada por médico tratante y
avalada por el médico auditor con firma y sello.
2. Listado completo de procedimientos, diagnósticos y terapéuticos
realizados, firmada por médico tratante y avalada por el médico auditor
con firma y sello.
3. Constancia de administración de las drogas con detalle del esquema
(dosis y número de aplicaciones) firmada por médico tratante y avalada
por el médico auditor con firma y sello.
4. Consentimiento informado en el cual se asesore en detalle a los
beneficiarios acerca de las técnicas de Reproducción Médicamente
Asistida en lo concerniente al procedimiento, así como a las
consecuencias, efectos y posibles complicaciones de conformidad con lo
previsto en la Ley 26.529 y normas complementarias.
5. Constancia de inscripción de los prestadores en el Registro Federal
de Establecimientos de Salud —REFES— del Ministerio de Salud de la
Nación.
6. Planilla de inscripción en el Sistema de Tutelaje de Tecnologías
Sanitarias Emergente para ser presentada ante la Gerencia de Gestión
Estratégica.
Sistema
Orgánico Funcional: Neuropsicológico
Afección de la Salud: Trastorno
Psicodependiente
Patología: Drogodependencia
1. MODULOS DE ATENCION AMBULATORIA
1.1.- Admisión y orientación por
equipo Multidisciplinario
(Médico psiquiatra, psicólogo, asistente social y/u otros actores que
se requieran para establecer diagnóstico (según DSM IV debiendo
considerarse los Ejes para diagnóstico en Adicciones F11.2x F12.2x
F13.2x - F14.2x - F15.2x - F16.2x - F18.2x y 19.2x), evaluar la
situación socio-ambiental y seleccionar el plan terapéutico y la
modalidad.
Con un mínimo de 4 consultas y 6 como máximo.
1.2.-Tratamiento ambulatorio de
control y seguimiento de la evolución y prevención de recaídas por
Equipo Multidisciplinario:
Para aquellos pacientes que ya han recibido atención previa (En las
modalidades 1.3; 1.4; 2.1 y 2.2) y seguirán en tratamiento en esta
modalidad hasta el alta definitiva.
Período de otorgamiento: Hasta 180 días con posibilidad de renovación
por 180 días más, sujeto a evaluación profesional.
1.3.- Hospital de Medio Día (4 hs.)
Criterios de admisión: Conciencia de situación y enfermedad, red de
contención familiar, actividades laborales o escolares en curso.
Período de otorgamiento: hasta 180 días con posibilidad de renovación
por 180 días más, sujeto a evaluación profesional.
1.4.- Hospital de Día (8 hs.)
Criterio de Admisión: conciencia de situación y enfermedad, escasa red
de contención familiar y sin actividades laborales y/o escolares.
Período de Otorgamiento: 180 días con posibilidad de renovación por 180
días más, sujeto a evaluación profesional.
1.5.- Hospital de Noche
Criterio de Admisión: Se constatará mediante análisis profesional de la
Historia Clínica y evolución que el paciente ha cumplido con algún
tratamiento previo para llegar a esta instancia de prestación. Deberán
acreditar que el paciente trabaja efectivamente en forma estable como
mínimo de 4 a 8 horas. En este caso el paciente cumplido el horario de
trabajo regresa a la comunidad terapéutica para un grupo de cierre y
sólo reside allí para dormir.
Período máximo de otorgamiento: 2 meses
2. MODULOS TRATAMIENTOS DE INTERNACION
2.1.-Internación Psiquiátrica para
Desintoxicación:
Intoxicación severa, aguda, con descompensación clínico-psiquiátrica
por uso indebido de sustancias psicoactivas.
Período máximo de otorgamiento: 30 días con posibilidad de renovación
por 30 días más, sujeto a la evaluación profesional.
2.2.-Internación en Comunidad
Terapéutica Residencial
En casos de intoxicación crónica, severa con falta de contención
familiar y cuando no sostiene actividades laborales ni educativas.
Deberán presentar informes evolutivos mensuales por profesional
tratante perteneciente al equipo profesional de la Institución
prestadora y avalado por el médico auditor.
Período máximo de otorgamiento: 12 meses
El período máximo que se reconocerá en concepto de reintegros para
tratamiento de Drogodependencia será de 36 meses, sumadas todas las
modalidades requeridas para un mismo paciente.
En caso de abandono de tratamiento, se podrá renovar la prestación, por
el término que reste del módulo solicitado originalmente para ese
paciente.
Documentación médica específica a
presentar para el reintegro:
Las solicitudes de reintegros específicas para tratamientos de
adicciones deberán contener la siguiente documentación:
- Para cada módulo se deberá presentar prescripción médica emitida por
médico tratante que no pertenezca a la institución que brinda el
tratamiento prescripto.
Dicha prescripción deberá especificar módulo indicado (y su modalidad
en el caso de los módulos ambulatorios) y diagnóstico presuntivo según
DSM IV, debiendo considerarse los Ejes para el diagnóstico en
adicciones especificados en el modelo de Resumen de Historia Clínica en
Drogodependencia (punto 9 de Anexo II). Asimismo explicitar su
derivación de la Institución prestadora y tener el aval del médico
auditor de la Obra Social. En el caso de derivaciones por vía judicial:
el diagnóstico presuntivo y la Indicación del tratamiento debe ser
indicado por un profesional competente (psicólogo, médico) para evaluar
un diagnóstico referente a salud mental, es decir no solo indicado por
un juez.
- Informe/s evolutivo/s mensual/es. En el caso de abandono del
tratamiento deberá figurar esta información en el Resumen de Historia
Clínica e informe de auditoría considerando la posibilidad de otorgarse
en otra oportunidad, con justificación de profesional tratante y
auditor, el período restante de otorgamiento (en caso de que el
beneficiario retomase el tratamiento).
- En el caso de la solicitud del módulo hospital de noche: Presentar el
certificado de trabajo del beneficiario que acredite esta actividad
entre 4 y 8 hs.
- Copia de la resolución completa de habilitación de la Institución en
la SUPERINTENDENCIA DE SERVICIOS DE SALUD (donde consta el tipo de
categorización de la Institución según el tipo de tratamiento de
Drogodependencia que puede brindar).
Sistema
Orgánico Funcional: Nervioso central y periférico
Afección de la salud: Enfermedad
neurológica
Patología: Enfermedad de Parkinson
refractaria al tratamiento.
Tecnología: Insumo - Neuroestimulador
Neuroestimulación Cerebral Profunda: Es
un tratamiento quirúrgico en el cual se implanta un dispositivo, el
neuroestimulador, que ha de transmitir señales eléctricas a las áreas
del cerebro que controlan el movimiento, bloqueando las señales
nerviosas anormales que generan el temblor y otros síntomas
invalidantes de la Enfermedad de Parkinson.
Este tipo de tratamiento sólo se utiliza en los casos en que los
síntomas no puedan ser controlados con tratamiento medicamentoso
adecuado y en dosis óptimas.
Este tratamiento no es curativo pero mejora el temblor, la rigidez, los
movimientos lentos y las dificultades motoras especialmente la marcha.
Fundamento diagnóstico de la
enfermedad de Parkinson:
El diagnóstico es clínico bradicinesia y, al menos, uno de los
siguientes criterios:
- Rigidez
- Temblor de reposo
- Inestabilidad postural no relacionada con déficits visuales,
cerebrales, vestibulares o alteraciones propioceptivas.
- Presencia de al menos tres de los siguientes datos clínicos: temblor
de reposo, de inicio unilateral, afectación asimétrica, afectación
asimétrica con mayor afectación unilateral desde el inicio, trastorno
progresivo, excelente respuesta a la levodopa
Fundamento Terapéutico:
- Pacientes con Enfermedad de Parkinson avanzada en quienes el
tratamiento farmacológico a dosis óptimas resulte insuficiente para el
control de las variables motoras o cuando los fenómenos de fluctuación
resulten en un importante impacto en la calidad de vida. No debe
existir otro diagnóstico que pueda explicar la no respuesta al
tratamiento.
- Complicaciones motoras que no puedan ser manejadas con la medicación
No se reconocerá el reintegro en:
- Pacientes con severo déficit cognitivo, demencia, atrofia cerebral o
depresión que sería empeorado por la ECP
- Psicosis, abuso de alcohol o abuso de drogas
- Edad mayor de 85 años
- Pacientes con Enfermedad de Parkinson Estadio V de Hoehn y Yahr que
es un estadio terminal caracterizado por caquexia, invalidez,
imposibilidad de pararse o caminar, que requiere constantes cuidados de
enfermería
- Lesiones estructurales como ACV de los ganglios basales, tumores, o
malformaciones vasculares como etiología de los trastornos del
movimiento
- Cirugía previa por trastornos del movimiento en los ganglios basales
afectados
- Discrasias sanguíneas
- Comorbilidades médicas, quirúrgicas, neurológicas que contraindiquen
la ECP
Documentación médica específica a
presentar para el reintegro:
- Indicación médica fundamentada con solicitud del tipo de
neuroestimulador y detalles técnicos, firmada y sellada por médico
tratante y Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo del procedimiento.
- Comprobante de implante del dispositivo.
Sistema
Orgánico Funcional: Nervioso central y periférico
Afección de la salud: Enfermedad
neurológica
Patología: Dolor Crónico Intratable
Tecnología: Insumo - Neuroestimulador
Espinal
Neuroestimulación espinal: El
sistema de estimulación de los cordones posteriores de la médula,
consta de un generador de impulsos eléctricos que se implanta en un
bolsillo del tejido celular subcutáneo de la región abdominal y de
electrodos que se disponen en el espacio epidural que están unidos por
un cable de conexión con el generador de impulsos eléctricos.
Fundamento diagnóstico:
- Evaluación multidisciplinaria previa por equipo conformado por:
Neurólogo, Psiquiatra, Neurocirujano y Psicólogo.
- Demostrar en todos los casos mediante Historia Clínica que los
pacientes:
- Padecen dolor crónico y se les ha efectuado tratamiento analgésico
según escalera analgésica de la OMS a dosis máxima y/u otras técnicas
sin respuesta satisfactoria.
- No son considerados de alto riesgo quirúrgico en su evaluación
anestésica.
- Tuvieron alivio efectivo durante la estimulación de prueba por vía
percutánea con la que se obtuvo una reducción del dolor del 50% o más,
al menos durante 7 días.
Su evaluación psiquiátrica/psicológica no contraindica el procedimiento.
- Valoración previa del dolor por escala Visual analógica o
cuestionario de Oswestry etc. para documentar el nivel de intensidad o
el grado de discapacidad por dolor previo.
Fundamento Terapéutico:
- Dolor Neuropático Crónico: se deberá demostrar dolor durante un
tiempo establecido y el antecedente de ser refractario a por lo menos
cuatro (4) fármacos indicados para el dolor neuropático, de no existir
contraindicaciones, durante un tiempo no menor a tres 3 meses, no
habiendo disminuido el dolor más del 30% manteniéndose con una
intensidad no menor de 5 en la escala de O a 10 y generando una mala
calidad de vida.
- Dolor Lumbar: por lo menos 6 meses previos de dolor. Procedimiento
indicado en aquellos pacientes que han recibido varias cirugías y en
especial en aracnoiditis adhesivas o en el Síndrome de la Cola de
Caballo.
- Síndrome post-Iaminectomía
- Síndrome de columna fallida en esta patología la evidencia científica
es de fuerte nivel para alivio a corto término (menos de 1 año) y
moderado nivel para alivio de largo término (1 año o más).
- Síndrome doloroso regional complejo (SDRC) tipo lo tipo II.-. En SDRC
discriminar el componente simpático por bloqueo diagnóstico/pronóstico
previo al implante definitivo ya que tiene mejor respuesta en aquellos
pacientes en los que el SDRC es medido de forma independiente del
sistema simpático (en esta patología la evidencia científica es de
fuerte nivel para alivio a corto término —menos de 1 año y moderado
nivel para alivio de largo término— 1 año o más).
Documentación médica específica a
presentar para el reintegro:
- Indicación médica fundamentada con solicitud del tipo de
neuroestimulador y detalles técnicos, firmada y sellada por médico
tratante y Auditor Médico del Agente del Seguro de Salud.
- En el Resumen de Historia Clínica es indispensable que conste la
valoración postoperatoria del nivel del dolor por escala visual
analógica o cuestionario de Oswestry con firma y sello del médico
tratante y del Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo del procedimiento.
- Comprobante de implante del dispositivo.
Sistema
Orgánico Funcional: Nervioso central y periférico
Afección de la salud: Enfermedad
neurológica
Patología: Epilepsia refractaria al
tratamiento médico
Tecnología: Neuroestimulador
Neuroestimulación vagal: El
sistema de estimulación del nervio vago, consta de un generador de
impulsos eléctricos que se implanta en un bolsillo del tejido celular
subcutáneo de la región infraclavicular y de un electrodo helicoidal
bipolar que se dispone alrededor del tramo cervical del nervio vago
izquierdo, y que está unido por un cable de conexión con el generador.
Fundamento diagnóstico:
- Electroencefalograma de 12 derivaciones en adultos con sospecha de
epilepsia y en niños y jóvenes, en casos de diagnóstico incierto.
- RMN (en especial en casos de epilepsia en < 2 años o en adultos,
ante indicios de un comienzo focal, por Historia Clínica, examen físico
o el electroencefalograma (a menos que haya una clara evidencia de
epilepsia focal benigna) o persistencia de crisis a pesar de la
medicación de primera línea.
Fundamento Terapéutico:
Condición primaria: Diagnóstico de epilepsia confirmado
- Edad 12 a 65 años
- Crisis parciales o generalizadas idiopáticas o de origen estructural
- Período interictal < 3 semanas
- Fallo de la medicación tras 1 mes de tratamiento comprobable con una
o tres drogas con niveles estables y máximos tolerados
- Cumplimiento adecuado del tratamiento farmacológico, documentando
debidamente su fracaso
- Convulsiones parciales que permanecen refractarias al tratamiento
óptimo con medicación antiepiléptica o tienen contraindicación o
intolerancia a todo tratamiento antiepiléptico, incluyendo el
tratamiento quirúrgico
No se reconocerá el reintegro en:
- Vagotomía cervical previa
- Enfermedad neurológica progresiva o enfermedad sistémica
- Arritmias cardíacas
- Asma o EPOC
- Ulcera Péptica
- Diabetes insulino-dependiente
- Embarazo
- Historia de crisis no epiléptica
Documentación médica específica a
presentar para el reintegro:
- EEG de doce derivaciones, RNM, registro de fallo de medicación con
firma y sello del profesional interviniente y del Auditor Médico del
Agente del Seguro de Salud.
- Indicación médica fundamentada con solicitud del tipo de
neuroestimulador y detalles técnicos, firmada y sellada por el médico
tratante y Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo del procedimiento.
- Comprobante de implante del dispositivo.
Sistema
orgánico funcional: Sistema Nervioso Central
Afección de la salud: Enfermedad
neurológica
Patología: Epilepsia refractaria al
tratamiento médico.
Tecnología: Módulo de cirugía para la
epilepsia refractaria.
La cirugía de la epilepsia comprende todos los procedimientos
quirúrgicos que potencialmente son útiles para el cese de crisis
convulsivas en pacientes que padecen epilepsia y no responden al
tratamiento farmacológico.
Epilepsia Refractaria: Se
considera como epilepsia refractaria al tratamiento farmacológico de
aquella epilepsia diagnosticada correctamente que presenta un control
insatisfactorio de las crisis (con impacto sobre la calidad de vida del
paciente) con la utilización de fármacos antiepilépticos, tanto en
monoterapia como en las combinaciones razonablemente posibles, y en
dosis máximas que no ocasionen efectos secundarios incapacitantes, y
durante un tiempo suficiente para asegurar su ineficacia.
Epilepsia Refractaria: Se
define como la epilepsia resistente a fármacos en la que no se han
controlado las crisis tras el tratamiento adecuado con dos fármacos
antiepilépticos tolerados, adecuadamente elegidos y pautados
(monoterapia o en combinación), entendiendo como falta de control
cuando aparecen crisis a lo largo de un año o se presenten en un tiempo
inferior a tres veces el intervalo que mostraba antes de iniciar el
tratamiento. (Liga Internacional contra la Epilepsia ILAE).
El módulo de cirugía para la epilepsia comprende los estudios invasivos
prequirúrgicos, el procedimiento quirúrgico propiamente dicho y el
material quirúrgico.
Se reconocen como procedimientos para la cirugía de la epilepsia
refractaria los siguientes: Hemisferectomía, Callostomía y Lobectomía
Temporal.
Previo a la realización de la cirugía es necesaria la evaluación del
paciente: anamnesis y examen físico, detalle de las características del
síndrome convulsivo y su gravedad, circunstancias sociales, examen
neurológico, electroencefalograma de 24 horas para registro de eventos
interictales e ictales y estudios de neuroimagen (RMN), etc.
Fundamentos diagnósticos:
- Electroencefalograma de 12 derivaciones en adultos con sospecha de
epilepsia y en niños y jóvenes, en casos de diagnóstico incierto.
- RMN en especial en casos de epilepsia en niños < 2 años o en
adultos, ante indicios por Historia Clínica, examen físico o el
electroencefalograma de un comienzo focal, (a menos que haya una clara
evidencia de epilepsia focal benigna) o de la persistencia de crisis a
pesar de la medicación de primera línea.
- Historia Clínica donde consten detalladamente los tratamientos
farmacológicos instituidos, la respuesta a los mismos y la evolución de
las crisis.
Fundamentos terapéuticos: diagnóstico
definido de epilepsia y el cumplimiento de las siguientes todas
condiciones: a) Se ha descartado otra fuente de ataques no epilépticos
como los síncopes y las convulsiones psicógenas. b) Se documenta el
diagnóstico de epilepsia claramente definido. c) En general, son
candidatos los pacientes que presenten convulsiones incapacitantes o
toxicidad inaceptable por fármacos. d) La cirugía mejorará
significativamente la calidad de vida. e) La frecuencia de las
convulsiones interfieren la actividad diaria de la persona. f) Debe
haber pasado un periodo de tiempo adecuado con un uso correcto de
fármacos anticonvuisivantes en dosis adecuadas, con monitoreo de los
mismos en sangre y con la constancia de la adherencia al tratamiento.
Documentación médica específica a
presentar para el reintegro:
- EEG de doce derivaciones, RNM, registro de fallo de medicación con
firma y sello del profesional interviniente y del Auditor Médico del
Agente del Seguro de Salud.
- Indicación médica fundamentada con solicitud del tipo de cirugía,
insumos a utilizar y detalles técnicos, firmada y sellada por médico
tratante y Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo del procedimiento.
- Aprobación por parte del
Sistema de
Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Mortalidad periprocedimiento
Tipo y frecuencia de convulsiones
Uso de medicación anticonvulsivante posterior al procedimiento
Capacidad funcional y/o calidad de vida
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Complicaciones inmediatas surgidas con el procedimiento
Infecciones
Alteraciones neurológicas
Cambios en el comportamiento
Sistema
Orgánico Funcional: Nervioso central y periférico
Afección de la salud: Enfermedad
neurológica
Patología: Lesión ocupante
intracerebral y otras del Sistema Nervioso Central
Tecnología: Práctica terapéutica -
Módulo de Radioneurocirugía Cerebral
La Radioneurocirugía Cerebral consiste en la administración de una
dosis elevada de radiación focalizada. Es una técnica de alta
precisión, utilizada en numerosas patologías que por su tamaño o
localización son de difícil abordaje por las técnicas neuroquirúrgicas
convencionales. El perfeccionamiento de las técnicas de imagenología
(TAC - RMN) ha colaborado para un mayor desarrollo y uso de esta
técnica, al mejorar y simplificar su manejo, facilitando y asegurando
la localización y tratamiento de pequeñas lesiones. Su fundamento
biológico es la producción de radionecrosis en los tejidos tratados. En
la radiocirugía estereotáxica participan diferentes disciplinas médicas
tales como la neurocirugía, radioterapia, radiología, física médica e
ingeniería.
Fundamento diagnóstico:
- Imágenes diagnósticas de la lesión (TAC- RMN - Angioresonancia-TAC
multicorte - Angiografía - PET). En Aneurisma roto estudios
confirmatorios de hemorragia subaracniodea y localización anatómica de
la lesión.
Fundamento Terapéutico:
Lesiones ocupantes que por su tamaño, localización, características
anatómicas o estado clínico del paciente no permitan ser abordadas por
las técnicas quirúrgicas convencionales.
- Aneurisma intracerebral roto
- Malformaciones arteriovenosas del cerebro, < 3 cm, sintomáticas.
- Tumores primarios de cerebro (glioma, meningioma, tumores
hipofisiarios, hemangioblastomas, neurinomas acústicos,
craneofaringiomas) si los mismos son irresecables dada su localización
o condiciones del paciente.
- Tumores gliómicos de abordaje riesgoso.
- Tumores metastáticos del cerebro
- En forma fraccionada, en tumores de difícil llegada, como los del
nervio óptico o hipotálamo.
- Tumores de Base de cráneo
Documentación médica específica a
presentar para el reintegro:
- Estudios por imágenes donde se constate la presencia de la lesión a
tratar con firma y sello del profesional interviniente y del Auditor
Médico del Agente del Seguro de Salud.
- Protocolo de la radioterapia con dosis total administrada, con firma
y sello de profesional interviniente y del Auditor Médico del Agente
del Seguro de Salud.
Sistema
Orgánico Funcional: Nervioso central y periférico
Afección de la salud: Enfermedad
neurológica
Patología: Lesiones Ocupantes
Intracraneales
Tecnología: Práctica terapéutica -
Módulo de Cirugía Estereotaxica Cerebral
La Cirugía Estereotáctica o Estereotáxica. Técnica neuroquirúrgica que
permite localizar exactamente un punto dentro de la cavidad craneal. En
la radiocirugía estereotáxica participan diferentes disciplinas médicas
tales como la neurocirugía, radioterapia, radiología, física médica e
ingeniería.
El procedimiento requiere la colocación de una estructura externa (halo
de estereotaxia) que se fija a la cabeza del paciente y constituye un
marco de referencia para las coordenadas ortogonales. Es útil para la
toma de biopsias o para la resección de lesiones profundas de pequeño
tamaño. Es una técnica de alta precisión, utilizada en numerosas
patologías que por su tamaño o localización son de difícil abordaje por
las técnicas neuroquirúrgica convencionales. El perfeccionamiento de
las técnicas de imagenología (TAC - RMN) ha colaborado para un mayor
desarrollo y uso de esta técnica, al mejorar y simplificar su manejo,
facilitando y asegurando la localización y tratamiento de pequeñas
lesiones.
Fundamento diagnóstico:
- Imágenes diagnósticas de la lesión (TAC- RMN - Angioresonancia-TAC
multicorte - Angiografía — PET).
Fundamento Terapéutico: Lesiones
ocupantes que por su, localización, características anatómicas o estado
clínico del paciente no permitan ser abordadas por las técnicas
quirúrgicas convencionales.
- Tumores primarios de cerebro
- Tumores metastáticos del cerebro
Documentación médica específica a
presentar para el reintegro:
- Estudios por imágenes donde se constate la presencia de la lesión a
tratar con firma y sello del profesional interviniente y del Auditor
Médico del Agente del Seguro de Salud.
- Protocolo quirúrgico, con firma y sello de profesional interviniente
y del Auditor Médico del Agente del Seguro de Salud.
Sistema
Orgánico Funcional: Nervioso central y periférico.
Afección de la salud: Enfermedad
Vascular Cerebral.
Patología: Varias (aneurismas,
malformaciones arteriovenosas o tumores vascularizados cerebrales).
Tecnología: Práctica terapéutica -
Módulo de Terapia Endovascular Neurológica (Neuroembolización)
La terapia endovascular neurológica (TEV) o neuroembolización es el
tratamiento mínimamente invasivo que puede utilizarse como terapia
única o complementaria de otro tratamiento, que se aplica en diversas
patologías vasculares o tumores vascularizados cerebrales, a través de
un procedimiento de navegación intravascular selectiva. Para su
realización se utilizan catéteres guiados por fluoroscopia desde un
acceso vascular periférico.
Fundamento diagnóstico:
Imágenes confirmatorias del diagnóstico:
- TAC
- RMN
- Angioresonancia
- TAC Multicorte
- Angiografía
- Biopsia (si corresponde),
Fundamento Terapéutico:
- Aneurismas de la circulación posterior (en especial tronco de la
arteria basilar):
- Cuando hay alto riesgo operatorio (predictor más importante: edad
avanzada);
- Edema cerebral y escala de Hunt y Hess avanzado.
- Aneurismas de tamaño intermedio y en circulación anterior.
- Malformaciones arteriovenosas (MAV): (según Escala de Spetzler
modificada por Oliveira)
- Tipo III a (MAV grandes de la convexidad): terapia endovascular
previa a la microcirugía
- Grado IV y V embolización previa a la cirugía sólo si hay hemorragias
a repetición/si existe déficit fijo ya instalado o si hay deterioro
progresivo de la capacidad funcional
- MAV dural: la embolización preoperatoria puede facilitar el
tratamiento quirúrgico
- En lesiones de alto flujo identificado por angiografías considerar la
embolización preoperatoria
- Fístulas Arteriovenosas durales intracraneales
- En los pacientes con Hemorragia subaracnoidea (HSA) con menos de 48
horas de evolución y escala de Hunt y Hess grados I y II
- Tumores vascu lanzados cerebrales: hemangioblastomas, metástasis
intracraneales, meningiomas, tumores neurogénicos, hemangiopericitomas
(por ejemplo, los schwannomas), paragangliomas, angiofibromas
nasofaríngeos juveniles, hemangiomas
Módulo de Neuroembolización, incluye:
- Honorarios de todos los integrantes del equipo de
Neurointervencionismo: neurocirujanos, radiólogos, anestesistas,
técnicos y/u otros involucrados en el procedimiento.
- Estudios de laboratorio e imágenes (TAC - RMN- angiografías) que se
necesiten durante y después del procedimiento
- Internación en UTI por 24 hs. y 48hs. en piso clínico o quirúrgico
- Todos los materiales que sean necesarios para la neuroembolización
(coils.- balones Stents-, micropartículas, ónix- metacrilatos - etc-)
- Todo el material descartable necesario durante el procedimiento y la
internación
- Toda la medicación necesaria vinculada al procedimiento incluida
anticoagulación
Documentación médica específica a
presentar para el reintegro:
- Estudios por imágenes donde se constate la presencia de la lesión a
tratar con firma y sello del profesional interviniente y del Auditor
Médico del Agente del Seguro de Salud.
- Indicación médica fundamentada firmada y sellada por el médico
tratante y el Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo del procedimiento.
Sistema
Orgánico Funcional: Nervioso central y periférico
Afección de la salud: Traumatismo
craneoencefálico y otras patologías craneanas
Patología: Lesión de la Calota Craneana
Tecnología: Insumo - Reconstrucción en
3D de calota craneana + prótesis bajo modelo y procedimiento de
implante.
La prótesis con utilización de materiales plásticos especiales que se
pueden emplear para una reconstrucción craneofacial se confeccionan a
partir de un modelo computarizado en 3-D, confiriendo un resultado que
supera las técnicas de moldeado manual.
Fundamento diagnóstico:
Imágenes confirmatorias del diagnóstico (TAC, RMN)
Fundamento Terapéutico:
- Fracturas de cráneo complejas
- Craneosinostosis,
- Encefalocele fronto-nasal
- Deformidades faciales
- Secuelas deformantes pos-traumáticas o post cirugía oncológica
- Tumores invasores con grandes destrucciones de tejido óseo
El Módulo de reconstrucción en 3D de
la calota incluye:
Internación en la complejidad que se requiera - hotelería -
procedimiento de confección del modelo computarizado sobre las imágenes
de TAC y RMN, confección de la prótesis definitiva- Procedimiento
quirúrgico de Implante - todo el material de osteosíntesis necesario
para la fijación de la prótesis - Honorarios del equipo médico de
especialistas-anestesista- instrumentadora y técnicos que se requieran
para para llevar a cabo el procedimiento- Todo el material descartable
que se requiera para el acto quirúrgico, en internación y hasta el alta
- Todos los medicamentos y drogas anestésicas necesarias - Derecho
quirúrgico- de anestesia y de internación.
Documentación médica específica a
presentar para el reintegro:
- Estudios por imágenes donde se constate el diagnóstico (TAC, RMN) con
firma y sello del profesional interviniente y del Auditor Médico del
Agente del Seguro de Salud.
- Indicación del jefe de neurocirugía de la entidad como la única
opción terapéutica para el paciente con firma y sello del mismo y del
Auditor Médico del Agente del Seguro de Salud.
- Protocolo de confección de la prótesis bajo modelo computarizado en
3D con firma y sello del profesional interviniente y del Auditor Médico
del Agente del Seguro de Salud.
Sistema
Orgánico funcional: Otorrinolaringológico
Afección de la salud: Enfermedad
Auditiva
Patología: Hipoacusia de diferentes
Orígenes
Tecnología: Práctica e Insumo -
Prótesis Implantable Codear y Módulo de Procedimiento Quirúrgico de
Implante.
La prótesis para implante coclear es un dispositivo de alta tecnología
y precisión que está destinado a proporcionar o restablecer la audición
en aquellas personas que padecen hipoacusia de diferentes etiologías.
Consta de un dispositivo interno que se coloca bajo anestesia general
en el hueso temporal y ejerce la función de trasductor del cual emergen
dos finos cables uno de masa, que queda anclado en el músculo temporal
y otro que lleva electrodos que se insertan en la rampa timpánica de la
cóclea.
El dispositivo externo consta de un procesador de sonidos y una bobina.
El procesador capta los sonidos a través de un micrófono, los trasmite
a un microprocesador que ejerce la función de codificar la información
sonora recibida y la trasmite a la bobina. Esta última se mantiene en
relación con el dispositivo interno a través de un campo magnético
generado por un imán y trasmite por radiofrecuencia los sonidos
codificados por el microprocesador produciéndose así la estimulación
del nervio auditivo.
Fundamento diagnóstico:
1. Estudios preimplante
1.1.-Estudios audiológicos
- Otoemisiones acústicas.
- B.E.R.A (Potenciales Evocados de Tronco Cerebral).
- Audiometría tonal a campo libre sin audífonos.
- Audiometría tonal a campo libre con audífonos (oídos por separado).
- Timpanometría y reflejos estapediales.
- Test de percepción de los sonidos del habla (oídos por separados sin
audífonos ycon audífonos).
- Logoaudiometría en adultos y evaluación de bisílabos y frases.
- Selección de audífonos.
1.2.-Estudios médicos
- Examen otológico
- Estudios por imágenes (TAC y, eventualmente, RMN)
- Examen pre-quirúrgico
1.3.- Estudios psicológicos
1.4.- Estudios neurolingüísticos
1.5.- Estudios psicopedagógicos que incluyan profesionales en contacto
con el paciente, docentes y rehabilitadora a los fines de evaluar
pronóstico y expectativas con devolución familiar.
2. Seguimiento y control
2.1. Calibraciones
2.2. Evolución: debe evaluarse la evolución lingüística a los tres
meses y los niveles de umbral auditivo en cada calibración. Los datos
obtenidos deben ser consignados adecuadamente y cotejados con
pronósticos y expectativas, conjuntamente con la rehabilitadora.
Fundamento Terapéutico:
1. Prelinguales:
- Desde los doce meses de edad con hipoacusia perceptiva
(neurosensorial) profunda: pérdida de más de 90 db bilateral en las
frecuencias del habla (500 a 2000 cps).
- Desde los veinticuatro meses de edad con hipoacusia perceptiva
(neurosensorial) severa a profunda: pérdida de entre 60 y 90 db
bilateral en las frecuencias del habla (500 a 2000 cps).
- El uso de audífonos específicos (selección de audífonos) y
estimulación auditiva adecuada (respuesta a los audífonos) durante seis
meses, son requisitos previos necesarios, salvo casos de urgencia como
osificación codear postmeningitis.
Esta última sustituye al primer requisito.
- Prelinguales de más de seis años: los resultados dependerán de las
adquisiciones lingüísticas previas al implante, es decir del grado de
oralización alcanzado. Evaluación según Categorías de Geers y Moog.
2. Postlinguales
- A cualquier edad hasta los sesenta años según condición física
adecuada, sin contraindicaciones médicas ni psicológicas, con
hipoacusias severas a profundas con porcentajes de discriminación de
oraciones de hasta 50% con audífonos en el oído a implantar y con
audición residual de hasta 60% con audífonos en el oído contralateral.
- En hipoacusias progresivas el implante se indicará cuando la
evolución de las adquisiciones lingüísticas se vean limitadas de
acuerdo a la edad y la discriminación auditiva descienda de los valores
mencionados.
Particularidades:
- La presencia de discapacidades concomitantes requieren evaluaciones
particulares para el Implante Codear, algunas como la visual y sordera
puede ser prioridad uno, en otros casos con discapacidades motoras o
sensoriales asociadas el implante puede también ser prioritario.
A pesar de mejorar la discapacidad global, en algunos casos el
aprovechamiento del implante es reducido.
- Todo niño a implantar debe tener posibilidad de rehabilitación a
cargo de profesionales con capacitación adecuada, en su lugar de
residencia, rehabilitación que debe estar realizando, previamente al
implante, con audífonos.
Módulos para implantes de prótesis
cocleares:
A.- Módulo preimplante:
comprende al menos los siguientes estudios:
- Audiometría
- B.E.R.A
- Entrenamiento en lectura labial en los casos que la requieran
- Estimulación eléctrica del promontorio
- Evaluación psicológica
- Examen vestibular
- Impedanciometría
- Logoaudiometría
- Otoemisiones acústicas
- Selección de otoamplífonos
- Timpanometría
B.- Módulo Quirúrgico: comprende
al menos las siguientes prestaciones:
- Internación de adultos o pediátrica.
- Honorarios (de todo el equipo profesional) y derechos operatorios, de
anestesia, de monitoreo, de oximetría de pulso, clínicos y de monitoreo
del facial.
- Medicamentos y materiales descartables y quirúrgicos.
C.- Módulo de Seguimiento:
comprende las siguientes prestaciones, durante 3 (tres) meses
postquirúrgicos.
- Calibraciones (las necesarias), incluyendo evaluación audiológica, de
percepción del habla y orientación familiar. Incluye supervisión del
profesional rehabilitador.
- Rehabilitación y adiestramiento auditivo.
- Eventualmente evaluación psicológica y apoyo psicoterapéutico.
Documentación médica específica a
presentar para el reintegro:
- Todos los estudios del módulo preimplante con firma y sello del
profesional interviniente y del Auditor Médico del Agente del Seguro de
Salud.
- Solicitud del implante coclear firmada y sellada por el médico
tratante y el Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo del procedimiento.
- Registro de calibraciones con firma y sello del profesional
interviniente y del Auditor Médico del Agente del Seguro de Salud.
Sistema
Orgánico funcional: Otorrinolaringológico.
Afección de la salud: Enfermedad
Auditiva.
Patología: Hipoacusia de diferentes
Orígenes.
Tecnología: Práctica e Insumo -
Recambio del procesador de la palabra
El procesador de la palabra es el componente externo necesario para el
funcionamiento del Implante Coclear. Consta de: micrófono (recoge los
sonidos) - microprocesador (procesa los sonidos codificándolos), bobina
(recibe los sonidos codificados por el microprocesador) y cable (por el
cual se conecta con la parte interna del implante) permitiendo que las
señales sonoras codificadas lleguen a los electrodos implantados y así
se pueda estimular el nervio auditivo.
Documentación médica específica a
presentar para el reintegro:
- Estudios audiológicos necesarios para comprobar la disfunción del
procesador con firma y sello del profesional interviniente y del
Auditor Médico del Agente del Seguro de Salud.
No podrá invocarse el recambio del procesador en forma anticipada por
defectos de fabricación.
Sistema
orgánico funcional: Otorrinolaringológico
Afección de la salud: Enfermedad
auditiva
Patología: Hipoacusia de diferentes
orígenes
Tecnología: Práctica e Insumo -
Audífono de implantación ósea (BAHA)
Los audífonos de implantación ósea (Bone Anchored Hearing Aid) cuentan
con un componente implantable, un tornillo de titanio, el cual se
coloca por medio de una cirugía en la cortical de la mastoides y que
necesita ser osteointegrado. Una vez finalizado ese proce.so se coloca
en el exterior una terminación externa y un procesador de la palabra.
El procesador de la palabra trasmite el sonido amplificado a través de
conducción ósea directamente a la cóclea del paciente.
Fundamentos diagnósticos:
1. Estudios preimplante
1.1.-Estudios audiológicos
- Otoemisiones acústicas.
- B.E.R.A (Potenciales Evocados de Tronco Cerebral).
- Audiometría tonal a campo libre (oídos por separado sin audífonos y
con audífonos).
- Timpanometría y reflejos estapediales.
- Test de percepción de los sonidos del habla (oídos por separados sin,
audífonos y con audífonos).
- Logoaudiometría en adultos y evaluación de bisílabas y frases.
- Selección de audífonos.
1.2.-Estudios médicos
- Examen otológico
- Estudios por imágenes (TAC y, eventualmente, RMN)
- Examen pre-quirúrgico
Fundamento terapéutico:
Pacientes con indicación de audífonos en los cuales no pueden ser
utilizados los convencionales: a) malformación del pabellón auricular
(microtia, agenesia) y del oído medio; b) infecciones a repetición; c)
dermatitis ocasionada por audífonos convencionales que no responde al
tratamiento médico; d) cualquier condición médicamente justificada que
contraindique el uso de audífonos externos.
Documentación médica específica a
presentar para el reintegro:
- Todos los estudios del módulo preimplante con firma y sello del
profesional interviniente y del Auditor Médico del Agente del Seguro de
Salud.
- Solicitud del dispositivo firmado y sellado por el médico tratante y
el Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo del procedimiento.
- Registro de calibraciones con firma y sello del profesional
interviniente y del Auditor Médico del Agente del Seguro de Salud.
Sistema
Orgánico Funcional: Urogenital
Módulo Cirugía de Adecuación de
Genitalidad a la Identidad de Género
Autopercibida en los términos del artículo 11 de la Ley N° 26.743.
Requisitos:
a) Mayoría de edad. En el caso de menores, se debe acreditar
conformidad judicial;
b) Consentimiento informado; c) Se explicitarán las condiciones de
salud concomitante si las hubiere y del mismo modo en casos de haberse
realizado terapia hormonal.
Documentación médica específica a
presentar para el reintegro:
- Protocolo quirúrgico de los procedimientos efectuados con firma y
sello del profesional interviniente y del Auditor Médico del Agente del
Seguro de Salud.
- Consentimiento informado.
Sistema
Orgánico Funcional: Urogenital
Afección de la salud: Enfermedad
Genitourinaria
Patología: Incontinencia Urinaria
Tecnología: Insumo - Esfínter Urinario
Artificial
Fundamento diagnóstico:
Antecedente de prostatectomía radical, vejiga neurogénica, radioterapia
previa, lesión medular, traumatismo pelviano.
- Descripción del tipo y la severidad de la incontinencia
- Período de seguimiento postquirúrgico de por lo menos 12 meses antes
de determinar el grado final de incontinencia
- Estudio urodinámico (determina la causa de la incontinencia y valora
el tipo de tratamiento a efectuar, confirma o no la existencia de una
disfunción vesical o esfinteriana durante la fase de llenado y
establece si hay obstrucción durante la micción).
- Exámenes de Laboratorio que descarten infección urinaria activa
Fundamento Terapéutico:
- Incontinencia urinaria severa que afecta la calidad de vida del
paciente
- Incontinencia secundaria a prostatectomía radical
- Disfunción esfinteriana intrínseca secundaria a fractura pélvica
- Lesión de la médula espinal
- Reconstrucción uretral
Documentación médica específica para
solicitar el reintegro:
- Resultado del estudio urodinámico con firma y sello del profesional
interviniente y del Auditor Médico del Agente del Seguro de Salud.
- Estudios complementarios que avalen de forma fehaciente el origen de
la incontinencia urinaria con firma y sello del profesional
interviniente y del Auditor Médico del Agente del Seguro de Salud.
- Solicitud del insumo firmada y sellada por el médico tratante y el
Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo del procedimiento.
Sistema
Orgánico Funcional: Sistema Urogenital
Afección de la salud: Enfermedad
Genitourinaria
Patología: Cistitis
Tecnología: Producto médico:
Hialuronato de Sodio para instilación vesical Fundamento diagnóstico:
Anamnesis, examen clínico, exámenes complementarios de laboratorio,
urocultivo, exámenes de imágenes que descarten otras causas de cistitis.
Fundamento terapéutico: Pacientes
adultos con diagnóstico de cistitis secundaria a radioterapia o con
diagnóstico de cistitis intersticial y reducción de la capacidad
urinaria.
Documentación médica específica a
presentar para el reintegro:
- Resumen de Historia Clínica con detalle del cuadro clínico, estudios
complementarios efectuados para arribar al diagnóstico y esquema
terapéutico previo instituido, con firma y sello del médico tratante y
del Auditor Médico del Agente del Seguro de Salud.
- Justificación médica de la utilización del producto sobre el cual se
solicita el reintegro, informando dosis utilizadas, tiempo y respuesta,
firmada y sellada por el médico tratante y por el Auditor Médico del
Agente del Seguro de Salud.
Sistema
Orgánico Funcional: Multisistémico
Afección de la salud: Gran quemado
Tecnología: Práctica - Módulo de
Paciente Quemado
Las quemaduras son lesiones que afectan a la integridad de la piel,
tejidos y órganos en los casos más graves, pudiendo producir pérdidas
de substancia. Diferentes agentes pueden producirlas tales como calor,
frío, productos químicos, electricidad o radiaciones, luz ultravioleta
o infrarroja, ocasionando un desequilibrio bioquímico por
desnaturalización proteica, edema y pérdida del volumen del líquido
intravascular debido a un aumento de la permeabilidad vascular. En la
evaluación de todo paciente quemado se debe determinar la profundidad,
la extensión y la gravedad y el tratamiento se debe abordar por equipo
multidisciplinario con la inclusión del especialista en Terapia
Intensiva.
Fundamentación Diagnóstica:
Nivel de extensión de la quemadura y % de la superficie corporal
comprometida por regla de los 9. Describir localización - Nivel de
gravedad por Indice de Garcés.
Fundamentación Terapéutica:
El reintegro se podrá solicitar en las siguientes condiciones clínicas:
- Indice de gravedad de Garcés mayor o igual a 70 puntos o con
quemaduras AB o B en más del 20% de la superficie corporal
- Pacientes pediátricos menores de 2 años o adultos mayores de 65 años
con más del 10% de quemadura AB o B.
- Pacientes con quemadura respiratoria o con inhalación de humo
Módulo de paciente quemado:
- Internación en sala común, Terapia Intensiva, aislamiento, o en el
nivel de complejidad que corresponda.
- Honorarios del equipo clínico-quirúrgico del
anestesista-instrumentadora-enfermería.
- Honorarios de todos los especialistas que se requieran.
- Todas las curaciones en quirófano con o sin anestesia general.
- Materiales de curación y material descartable.
- Medicación para las curaciones locales y medicación general de todo
tipo incluida albúmina, cristaloides y hemoderivados.
- Sustitutos de piel.
- Alimentación enteral o parenteral según corresponda.
- Exámenes complementarios y todas las prácticas diagnósticas o
terapéuticas que se necesiten.
- Medicina transfusional.
- Oxigenoterapia.
Documentación médica a presentar para
el reintegro:
- Historia Clínica, donde conste estadía en los diferentes niveles
(Terapia Intensiva, Aislamiento, Sala común Registro de prácticas
realizadas incluyendo protocolos de toilette quirúrgica) y tratamiento
instituido, firmado por médico tratante, con aval del Auditor Médico
del Agente del Seguro de Salud.
Sistema Orgánico Funcional:
Multisistémico
Patología: Diabetes Tipo 1
Tecnología: Insumo - Bomba de Insulina
— Insumos Bomba de Insulina Subcutánea
Bombas de Insulina y sus insumos: Son dispositivos que permiten la
infusión de insulina en forma continuada en el tejido subcutáneo con el
objetivo de mantener un mejor control metabólico, minimizando el número
y riesgo de episodios de hipoglucemia. Es un método que mantiene la
mayor analogía al estado fisiológico para la administración de insulina
en la diabetes. Son considerados insumos: cánulas, reservorios,
depósitos, catéteres, pacth / set de infusión, sensores, guías y agujas.
Fundamento diagnóstico:
Diabetes lábil definida como todo estado de inestabilidad glucémica
impredecible y de una severidad tal que conlleva a un significativo e
importante compromiso en su calidad de vida frecuentemente asociado a
recurrentes y/o prolongadas hospitalizaciones.
Fundamento Terapéutico:
Paciente con diagnóstico de Diabetes Mellitus tipo 1.
Considerando como condición excluyente que el paciente (o sus padres o
tutores o cuidadores) deberán estar capacitados sobre la necesidad de
mantener el automonitoreo habitual de la glucemia, cumplir con las
medidas básicas de higiene y bioseguridad para cambios adecuados de
catéteres y depósitos, respetar la dosificación adecuada de insulina,
controlar el régimen nutricional y la actividad física, además de
contar con un adecuado asesoramiento y apoyo del médico tratante que ha
indicado el uso de la bomba y el apoyo de enfermería, porque de lo
contrario el control metabólico fracasará. Si no se cumplen estos
requisitos no se justifica de ninguna manera esta terapia.
Criterios generales
Deberá reunir los siguientes
requisitos (todos):
1. Tener suficiente capacidad intelectual para leer, retener la
información y realizar los ajustes necesarios en la dosis de insulina,
habida cuenta que su mal uso conlleva un grave riesgo, en tal sentido
vale destacar que ias bombas no siempre son sistemas inteligentes que
modifiquen automáticamente la velocidad y/o cantidad de insulina a
administrar.
2. Haber realizado un programa educativo sobre el cuidado en la
diabetes.
3. Haber mantenido un programa de inyecciones múltiples (como mínimo
tres diarias), con autoajustes frecuentes de la dosis de insulina y
haber realizado autocontroles de glucemia, con una frecuencia media de
cuatro controles diarios, durante los dos meses previos a la indicación
de la bomba, experimentando durante el mismo algunas de las siguientes
circunstancias:
- Hemoglobina glicosilada (HbA1c) > 7,0%
- Historia de hipoglucemia recurrente
- Amplias variaciones en la glucemia preprandial
- Fenómeno del alba con glucemias que superen los 200 mg/dl
- Historia de variaciones glucémicas severas
Nota: Los requisitos 1 y 2 aluden al paciente o a su cuidador primario
y el 3 al paciente.
Criterios específicos:
a) Adultos o niños > 12 años con diabetes tipo I:
- Episodios de hipoglucemia frecuentes o de aparición súbita que
originan en el paciente un estado de inestabilidad y preocupación
constante ante la posibilidad de ocurrencia de otro episodio, y,
consecuentemente un impacto negativo en su calidad de vida; o
hipoglucemias silentes.
- Niveles de hemoglobina glicosilada que se mantienen elevados (8,5% o
más) a pesar de múltiples inyecciones diarias, incluyendo el uso de
análogos de insulina de acción prolongada.
- Evolución acelerada de las complicaciones crónicas
b) Niños < 12 años con diabetes tipo I:
Como alternativa terapéutica si el tratamiento con múltiples
inyecciones diarias no es práctico o se considera inapropiado.
c) Mujer con diabetes tipo 1, cursando embarazo o planificando embarazo
con mal control de glucemia a pesar del tratamiento intensivo.
Documentación médica específica a
presentar para el reintegro:
- Indicación médica fundamentada con solicitud del tipo de bomba y
detalles técnicos, y/o insumos solicitados, firmada y sellada por el
médico tratante y Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
Sistema
Orgánico Funcional: Multisistémico
Afección de la Salud: Enfermedad
Oncológica
Tecnología: Módulo de Radioterapia
Tridimensional Conformada (RTC 3D) y Radioterapia de Intensidad
Modulada (IMRT)
La radioterapia conformacional de haz externo de alta energía, es
aquella radioterapia en la que se usa tecnología de avanzada para
adaptar la radioterapia a las estructuras anatómicas de cada paciente.
Con la ayuda de imágenes tridimensionales computarizadas, es posible
moldear el haz de radiación para que se ajuste a la forma de los
tumores. De esta manera (lega menos radiación a los tejidos normales
circundantes.
Actualmente hay dos niveles de radioterapia conformacional: la
radioterapia conformacional tridimensional y la radioterapia de
intensidad modulada (IMRT).
Ambas modalidades permiten administrar mayores dosis de radiación al
tumor mientras se protegen los órganos normales circundantes. La
diferencia entre la Radioterapia Tridimensional Conformada (RTC 3D) y
la IMRT es que, en la IMRT el campo de tratamiento se divide en
múltiples pequeños campos, cada uno de ellos con distintas intensidades
de radiación según la planificación propuesta.
Igualmente, ambas modalidades son menos tóxicas a dosis iguales que la
radioterapia convencional.
1. Módulo de Radioterapia de
Intensidad Modulada (IMRT) para Cáncer de próstata y cánceres de cabeza
y cuello
Los criterios para utilizar la IMRT en distintas localizaciones
anatómicas tumorales se fundamentan en:
Mejorar la adaptación al volumen tumoral con formas cóncavas, convexas
o con invaginaciones. Conseguir dosis heterogéneas en el volumen
tratado, adaptadas a la distinta prescripción sobre zonas tumorales o
ganglionares.
- CANCER DE PROSTATA
Fundamento diagnóstico:
- Anatomía Patológica
- PSA
- Ecografía Prostática
- Centellograma óseo corporal total
- TAC abdomino-pelviana
Indicaciones terapéuticas de la IMRT para el reintegro:
- Tumor localizado (ausencia de extensión del tumor a ganglios
linfáticos o metástasis a distancia) T1 N0 M0.
- Buen estado general del paciente
- Edad no mayor a 65 años.
Documentación médica específica a
presentar para el reintegro:
- Informe de Anatomía Patológica, PSA, Ecografía Prostática,
Centellograma óseo corporal total y TAC abdomino-pelviana con firma y
sello del profesional interviniente y del Auditor Médico del Agente del
Seguro de Salud
- Protocolo de IMRT con dosis total aplicada firmado y sellado por el
profesional interviniente y el Auditor Médico del Agente del Seguro de
Salud.
- CANCER DE CABEZA Y CUELLO
La zona de cabeza y cuello es una región anatómica compleja por las
estructuras que contiene, las que además de ser de reducido tamaño se
encuentran muy próximas entre sí. Estos condicionantes anatómicos hacen
que el tipo de radioterapia a utilizar en esta región para el
tratamiento de diferentes tipos de neoplasias, sea aquella que ofrece
la posibilidad de cubrir una mejor irradiación del tumor con la menor
toxicidad de los órganos vecinos.
Fundamento diagnóstico:
- Anatomía Patológica
- TAC de cabeza y cuello
- Resonancia Magnética Nuclear de cabeza y cuello
Indicaciones terapéuticas de la IMRT para el reintegro:
- Cáncer de cavidad oral y labios
- Cáncer de laringe, hipofaringe, orofaringe, nasofaringe
- Cáncer de senos paranasales y de cavidad nasal
- Cáncer de glándulas salivales
- Cáncer primario oculto en cabeza y región del cuello
Documentación médica específica a
presentar para el reintegro:
- Resumen de Historia Clínica con estudios complementarios y
fundamentación de solicitud de la IMRT con firma y sello del médico
tratante y del Auditor Médico del Agente del Seguro de Salud.
- Protocolo de IMRT con dosis total aplicada firmado y sellado por el
profesional interviniente y el Auditor Médico del Agente del Seguro de
Salud.
2. Módulo de Radioterapia
Tridimensional Conformada
A partir de la toma de imágenes de TAC y RMN se puede valorar el tumor
en 3 dimensiones y con el programa computarizado diseñar que los haces
de radiación sigan la forma del tumor y eviten el tejido sano en la
medida de lo posible. Esto se llama radioterapia conformada 3D (RTC 3D).
Existe consenso entre los oncólogos radioterapeutas y los físicos
médicos en reconocer a la radioterapia conformacional 3D como una
técnica más precisa y elaborada que la radioterapia convencional. La
comparación de los planes dosimétricos mostrando una disminución de las
dosis de radiación en los tejidos sanos ha conseguido la adhesión a
esta modalidad.
Fundamento diagnóstico:
- Anatomía Patológica
- Laboratorio con marcadores tumorales (según corresponda)
- Estudios Endoscópicos (según corresponda)
- Estudios por imágenes: ecografía, TAC y/o RMN (según corresponda)
- Centellograma (según corresponda)
Indicaciones terapéuticas:
- Cáncer de cabeza y cuello
- Tumores cerebrales
- Cáncer de laringe
- Cáncer de esófago
- Cáncer de mama
- Cáncer de pulmón
- Cáncer de páncreas
- Cáncer de hígado
- Cáncer de vejiga
- Cáncer de recto
- Cáncer de próstata
- Otros tipos de tumores oncológicos
Documentación médica específica a
presentar para el reintegro:
- Resumen de Historia Clínica con estudios complementarios y
fundamentación de solicitud de la RTC 3D con firma y sello del médico
tratante y del Auditor Médico del Agente del Seguro de Salud.
- Protocolo de RTC
3D con dosis total
aplicada firmado y sellado por el profesional interviniente y el
Auditor Médico del Agente del Seguro de Salud.
Sistema
Orgánico Funcional: Multisistémico
Tecnología: Práctica - Módulo de
internación domiciliaria Pediátrica de alta complejidad con
requerimiento permanente de Asistencia Respiratoria Mecánica (ARM).
La internación domiciliaria ofrece la utilización de la tecnología en
el espacio cotidiano de los pacientes y su familia, favoreciendo la
evolución de las patologías, disminuyendo complicaciones o eventos
adversos evitando internaciones prolongadas
Fundamento terapéutico:
Pacientes menores de 21 años de edad cuya condición clínica justifique
la condición de internación domiciliaria con requerimiento de ARM
continua en cualquiera de sus modalidades, con soporte nutricional y
asistencia de enfermería continua.
Documentación médica específica a
presentar para el reintegro:
- Resumen de Historia Clínica donde se consignen antecedentes
personales del paciente, tratamientos instituidos y resultados
obtenidos con firma y sello del médico tratante y del Auditor Médico
del Agente del Seguro de Salud.
- Detalle del módulo de internación domiciliaria donde conste:
requerimiento y modalidad de ARM, esquema de seguimiento por parte de
profesionales con detalle de prestaciones realizadas contextualizadas
en tiempo (diario, semanal, mensual), requerimiento nutricional,
medicamentos que se administran. Firma y sello del profesional a cargo
y del Auditor Médico del Agente del Seguro de Salud.
- Indicación del requerimiento de internación domiciliaria con firma y
sello del médico tratante con aval del Auditor Médico del Agente del
Seguro.
- Consentimiento informado de los padres, tutores o responsables
legales.
Sistema
Orgánico Funcional: Multisistémico
Afección de la salud: Insuficiencia
con riesgo de vida de uno o más órganos o tejidos
Patología: Patología -: Enfermedad con
insuficiencia orgánica grave.
Tecnología: Módulo de Trasplante de
Organos
1. MODULO PRE TRASPLANTE DE ORGANOS
El módulo comprende la realización de los estudios necesarios para
decidir un trasplante. En este marco, debe quedar establecido el
criterio que en la evaluación del paciente, se deberán efectuar todos
los exámenes complementarios racionales y necesarios, así como también
las interconsultas especializadas (y los estudios y/o prácticas de
ellas derivadas), adecuados para una correcta evaluación de la
condición de receptor.
Asimismo igual criterio en caso del donante vivo relacionado se deberán
efectuar en el candidato a donar, todos los estudios necesarios para
una correcta evaluación de su condición de donante.
Deberá incluirse el Informe psico-social producido por el Centro de
Trasplante, a fin de evaluar el contexto socio-ambiental para
garantizar las condiciones para una mejor evolución del trasplante.
En caso de Donante vivo relacionado se reintegrará únicamente el valor
del estudio pre-trasplante del donante que ha sido seleccionado como
dador.
Documentación médica específica a
presentar para el reintegro:
- Resumen de Historia Clínica, con antecedentes que justifiquen la
inclusión en el módulo pre trasplante con firma del médico tratante y
del Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
2. MODULO TRASPLANTE DE ORGANOS
Este módulo es abarcativo a todos los trasplantes de órganos listados
en el Anexo
III.2.
Composición del módulo
Incluye:
- Ablación del órgano: en todos los órganos salvo en riñón que la
ablación la efectúa el INCUCAI. En los restantes órganos sólidos la
ablación está a cargo del Equipo de trasplante.
- Internación en los diferentes sectores acorde a necesidad.
- Honorarios del equipo médico clínico, quirúrgico, de anestesia,
interconsultores y técnicos intervinientes en la cirugía y durante la
internación.
- Gastos quirúrgicos, derechos quirúrgicos, de anestesia.
- Estudios complementarios necesarios relacionados con el
procedimiento, de cualquier nivel de complejidad, que requieran ser
efectuados estando el paciente internado.
- Medicamentos y material descartable utilizados durante la cirugía y
en la internación.
- Medicina transfusional.
- Estudios endoscópicos necesarios.
- Estudios hemodinámicos.
- Estudios de anatomía patológica (biopsias de todo tipo).
- Todas las reoperaciones por complicaciones propias de la cirugía
original.
NORMAS GENERALES DE TRASPLANTE
Para las de prácticas de Pre-Trasplante y Trasplante de órganos, los
Agentes del Seguro de Salud deberán tener en cuenta que:
- Los prestadores, sean públicos o privados, deberán estar habilitados
(tanto la Institución como el Equipo de Trasplante) por el INSTITUTO
NACIONAL CENTRAL UNICO COORDINADOR DE ABLACION E IMPLANTE (INCUCAI).
- La solicitud de reintegro del módulo pre-trasplante se gestiona en
expediente aparte. Será abonado por única vez y contempla para todos
los estudios de histocompatibilidad requeridos para ese trasplante
según Indicación del INCUCAI.
- En caso de donante vivo se dará cobertura de reintegro al Estudio
Pre-Trasplante del dador seleccionado, único de los probables dadores
estudiados.
- En toda presentación relacionada con pre-trasplante se deberá
adjuntar: Constancia de inscripción en lista de espera oficial del
INCUCAI.
- Para poder acceder al reintegro del
Módulo
Pre-trasplante se deberá demostrar fehacientemente que el tiempo
que medie entre el diagnóstico de insuficiencia orgánica con indicación
de trasplante y la finalización del estudio que defina la condición de
candidato o no al mismo, no deberá superar los tres (3) meses para los
trasplantes de órgano único, salvo riñón, que será de seis (6) meses.
Para los trasplantes combinados este período será de seis (6) meses.
- Para el caso específico de trasplante de riñón o reno páncreas este
período se contará desde la fecha Alta en el Registro Nacional de
Insuficiencia Renal Crónica Terminal del INCUCAI o bien desde el
diagnóstico e indicación de trasplante para aquellos casos en los que
el paciente no ingresa nunca en hemodiálisis.
- En los casos en que se hubieran efectuado prácticas de pre-trasplante
y se hubiese producido el fallecimiento del paciente beneficiario, se
admitirá la solicitud de reintegro para la cobertura financiera de
dichas prácticas, debiéndose presentar el certificado de defunción y la
constancia de la realización de las mismas.
- Los apoyos financieros respecto de trasplantes se liquidarán y
abonarán una vez acreditada la efectivización de la práctica,
adjuntándose a la presentación el Protocolo Quirúrgico, el Certificado
de Implante y el informe de Auditoría.
- Se otorgará al INCUCAI reintegro para la cobertura de Procuración de
Organos conforme a las normas y valores establecidos vigentes al
momento de la prestación. Según Ley N° 24.193 y su Decreto
Reglamentario.
- Ultima Resolución vigente: Resolución N° 1706/2016 MS
- El INCUCAI gestionara los reintegros a través de los mecanismos
establecidos
- Para la gestión de la medicación Inmunosupresora se deberá presentar
la constancia de seguimiento inmediato (30 días) o seguimiento anual
del INCUCAI (según corresponda) acorde al tiempo de evolución del
trasplante.
Documentación médica específica a
presentar para el reintegro:
- Resumen de Historia Clínica, con detalle del cuadro que justifica el
trasplante con firma y sello del médico tratante y del Auditor Médico
del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo del trasplante.
Sistema
Orgánico Funcional: Multisistémico
Afección de la salud: Insuficiencia
con riesgo de vida de uno o más órganos o tejidos
Patología: Patologías
hematológicasioncológicas/hereditarias/inmunológicas
Tecnología: Módulo de Trasplante de
Precursores Hematopoyéticos
Bajo este nombre se engloba al Trasplante de Precursores
Hematopoyéticos (Células Madre) la fuente de origen y extracción de las
células madre puede ser la médula ósea o bien la sangre periférica. La
sangre del cordón umbilical que se encuentra en el cordón y la placenta
después del parto, es otra fuente de células madre progenitoras
utilizadas en la práctica clínica en el ámbito de los trasplantes
alogénicos.
Si las células proceden del propio paciente, se denomina trasplante
autólogo, si provienen de un donante celular distinto del paciente se
denomina trasplante alogénico.
El trasplante alogénico tiene a su vez distintas variedades según el
donante y la similitud del sistema de Antígenos Leucocitarios Humanos
(Human Luekocyte Antigens - HLA).
Si el donante es un hermano gemelo univitelino se denomina trasplante
singénico. Cuando el donante es un familiar HLA idéntico (en general,
un hermano), se denomina trasplante alogénico de hermano HLA idéntico.
En el caso de que el donante sea un familiar que comparte un solo
haplotipo del sistema HLA se denomina trasplante haploidéntico, y el
donante puede ser un familiar cualquiera (padre, madre, primos) que
comparte sólo la mitad de los genes implicados en el sistema HLA.
En el caso de un donante no emparentado se denomina trasplante de
donante no emparentado y en este caso se procede a la activación de la
Búsqueda Internacional y a la Procuración de un donante a través del
INCUCAI.
El procedimiento del trasplante consta de diferentes etapas sucesivas a
saber: selección del dador, administración de agentes de movilización
celular, extracción y aféresis, preparación del producto obtenido para
su conservación, criopreservación, administración del régimen
preparatorio al paciente, trasplante por infusión de las células madre
obtenidas, arraigo del injerto y recuperación.
Fundamento Terapéutico:
Según las indicaciones validadas por el INCUCAI (Resolución 309/07
INCUCAI y su Modificatoria 414/12)
1. Módulo de Trasplante de Precursores
Hematopoyéticos con o sin criopreservación
Este módulo es aplicable indistintamente a las tres variedades de
trasplante: Autólogo- Alogénico con donante emparentado o Alogénico con
donante no emparentado- Difieren por la fuente de obtención de las
células precursoras hematopoyéticas
Composición del Módulo
Incluye:
- Honorarios médicos de la totalidad del equipo de trasplante,
incluyendo todas las especialidades médicas que se requieran durante la
internación.
- Internación en habitación individual con aire filtrado y climatizada,
con baño privado, en la Unidad de Trasplante de Médula Osea. Medidas de
aislamiento. Personal de enfermería especializado para el cuidado de
pacientes neutropénicos y trasplantados. Alimentación balanceada y
descontaminada bajo supervisión de Nutricionista. Eventual alimentación
parenteral.
- Derechos asistenciales y de quirófano, colocación de catéteres,
prácticas y estudios necesarios inherentes a la patología de base
durante el procedimiento (análisis de laboratorio clínico,
hematológicos, bacteriología y virología).
- Anatomía Patológica, Inmunología.
- Diagnósticos por Imágenes: Radiología, Ecografía, TAC y RMN.
- Hemoterapia: Procesamiento y Transfusión de Glóbulos rojos, Plaquetas
y Hemoderivados, irradiación de los Hemoderivados.
- Medicamentos y material descartable: Citostáticos e Inmunosupresores,
Antibióticos, Soluciones parenterales, antifúnguicos y antivirales,
Kits para separación celular, Set de infusión para Alimentación
parenteral y entera! y todo otro material necesario para los
procedimientos.
- Implementación de técnicas específicas para la recolección de células
progenitoras del propio paciente (trasplante autólogo) o de dador
relacionado (trasplante alogénico con donante relacionado) —Aféresis
celular— Recuentos celulares del producto obtenido por citometría de
flujo para determinar el número de células progenitoras (CD34)
Procesamiento de las células previo a la preservación. Criopreservación
y conservación de Nitrógeno líquido.
- Drogas y factores estimulantes que se requieran para el procedimiento
de movilización de células progenitoras de sangre periférica.
Documentación médica específica a
presentar para el reintegro:
- Protocolo de la infusión celular (etapa del trasplante) con firma y
sello del profesional interviniente y del Auditor Médico del Agente del
Seguro de Salud.
- Constancia del Registro de Trasplantes de Precursores Hematopoyéticos
del INCUCAI.
Sistema
Orgánico Funcional: Multisistémico
Afección de la salud: Eventos médicos
que ponen en riesgo la vida, que no pueden ser asistidos en el lugar,
por la complejidad o por falta de estructura medico asistencial acorde
a la patología.
Patología: Eventos o patologías
graves con riesgo de vida que necesitan ser trasladados via aérea por
su extrema urgencia, dentro de los límites de la República Argentina
Tecnología: Módulo de Traslado
Aéreo Sanitario en Territorio Nacional
Bajo este nombre se engloba todas aquellas situaciones medicas graves
que ponen en juego la vida, y que por la localización geográfica del
paciente o por la falta de estructura medico asistencial para resolver
la misma in sito, se deba requerir Traslado Aéreo Sanitario, mediante
el cual se resuelva la llegada del paciente, en el menor tiempo
posible, al Centro Medico acorde y capacitado para resolver la
patología.
Fundamento del Traslado:
Indicar motivos, patología, gravedad de la misma y urgencia.
Documentación médica específica a
presentar para el reintegro:
- Historia Clínica que demuestre la necesidad y motivo del traslado,
Prescripción Médica con diagnostico con firma y sello del profesional
interviniente y del Auditor Médico del Agente del Seguro de, Salud.
Sistema
Orgánico Funcional: Osteo-Músculo-Esquelético
Afección de la salud: Enfermedad ósea
congénita y/o traumática y/o degenerativa
Patología: Enfermedad Osteo-articular
o sistémica
Tecnología: Insumo-: 1.- Prótesis de
Cadera (Nacional/Mercosur/FDA/EMA)
1.1.- Prótesis de Cadera Primaria
Cementada
Híbrida
No Cementada
Prótesis Primarias Especiales (Prótesis de superficie, Prótesis con
tallos de micro-fijación - superficie cerámica-cerámica - cerámica-
polietileno o metal- metal-grandes cabezas: 32mm - 36 mm -40 mm)
1.2.- Prótesis de Cadera de Revisión
Cementada
Híbrida
No Cementada
Prótesis Especiales de Revisión (Incluyen: Modulares - Superficies
cerámica- cerámica / cerámica - polietileno o metal - metal/ de cabezas
grandes 32mm / 36 mm/ 40 mm / superficie metal trabeculadas)
1.3.- Prótesis de Cadera Oncológicas o
No Convencionales
Fundamento terapéutico: Dentro
de las patologías que pueden requerir la utilización de prótesis se
encuentran: Osteoartrosis primaria sintomática, Osteoartritis, Artritis
reumatoidea del adulto o juvenil, Fracturas confirmadas no resolutivas,
Tumores Oseos benignos o malignos, Enfermedad de Paget, Luxaciones
recidivantes, Necrosis Avasculares, Alojamiento Séptico o mecánico,
Otras causas médicamente documentadas y fundamentadas.
Documentación médica específica a
presentar para el reintegro:
- Solicitud del tipo de Prótesis especificada por los detalles
técnicos, sin marcas ni modelos, con firma y sello del médico tratante
y del Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo quirúrgico firmado y sellado por el profesional
interviniente y Auditor Médico del Agente del Seguro de Salud.
- Certificado de implante original que contenga los stickers
correspondientes.
- Para la solicitud de reintegro en caso de prótesis no convencionales
o especiales se deberá presentar toda la Documentación médica que
fundamente y justifique la utilización de la prótesis cuyo reintegro se
solicita.
- En los casos de beneficiarios con enfermedades reumáticas se deberá
acompañar, además, un informe médico confeccionado por un Especialista
en Reumatología, avalando la indicación de la artroplastia.
Los valores de reintegro son por todo concepto e incluyen: cemento
quirúrgico en cantidades y tipo que el cirujano utilice - asistencia
técnica en quirófano - Set de colocación y extracción - Set completo en
préstamo, incluidas las sierras - Set de descartables: Steri-Drape,
U-Drape - hemosuctores y otros).
Tecnología: Insumo-: 2.-Prótesis de
Rodilla (Nacional/Mercosur/FDA/EMA)
2.1.- Prótesis de Rodilla Primaria
2.2.- Prótesis de Rodilla de Revisión
2.3.- Prótesis de Rodilla Oncológicas
o No Convencionales
Fundamento terapéutico: Dentro
de las patologías que pueden requerir la utilización de prótesis..se
encuentran: Osteoartrosis primaria sintomática, Artritis reumatoidea
del adulto o juvenil, Fracturas, Tumores Oseos benignos o malignos,
Luxaciones recidivantes, Osteólisis localizadas, Aflojamiento séptico o
mecánico, Otras causas debidamente fundamentadas médicamente.
Documentación médica específica a
presentar para el reintegro:
- Solicitud del tipo de Prótesis especificada por los detalles
técnicos, sin marcas ni modelos, firmada y sellada por el médico
especialista interviniente y el Auditor Médico del Agente del Seguro de
Salud.
- Consentimiento informado.
- Protocolo quirúrgico firmado y sellado por el médico especialista
interviniente y Médico Auditor del Agente del Seguro de Salud.
- Certificado de implante original que contenga los stickers
correspondientes.
- Para la solicitud de reintegro en caso de prótesis no convencionales
o especiales se deberá presentar toda la Documentación médica que
fundamente y justifique la utilización de la prótesis cuyo reintegro se
solicita.
- En los casos de beneficiarios con enfermedades reumáticas se deberá
acompañar, además, un informe médico confeccionado por un Especialista
en Reumatología, avalando la indicación de la artroplastia.
Los valores de reintegro son por todo concepto e incluyen: cemento
quirúrgico en cantidades y tipo que el cirujano utilice - asistencia
técnica en quirófano - Set de colocación y extracción - Set completo en
préstamo, incluidas las sierras - Set de descartables: Steri-Drape,
U-Drape - hemosuctores y otros).
Tecnología: Insumo-: 3.- Prótesis
Total Traumatológica Oncológica o No Convencional (FDA/EMA)
La prótesis incluye la articulación de la cadera, el fémur completo y
la articulación de la rodilla. En este tipo de prótesis al momento de
elaboración de la normativa no existen opciones de origen Nacional.
Documentación médica específica a
presentar para el reintegro:
- Solicitud del tipo de Prótesis especificada por los detalles
técnicos, sin marcas ni modelos, con firma y sello del médico tratante
y del Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo quirúrgico firmado y sellado por el profesional
interviniente y Auditor Médico del Agente del Seguro de Salud.
- Certificado de implante original que contenga los stickers
correspondientes.
Los valores de reintegro son por todo concepto e incluyen: cemento
quirúrgico en cantidades y tipo que el cirujano utilice - asistencia
técnica en quirófano - Set de colocación y extracción - Set completo en
préstamo, incluidas las sierras - Set de descartables: Steri-Drape,
U-Drape - hemosuctores y otros).
Tecnología: Insumo-: 4.- Prótesis de
Hombro Primaria (FDA - EMA)
Fundamento terapéutico: Dentro
de las patologías que pueden requerir la utilización de prótesis se
encuentran: Osteoartrosis glenohumeral primaria o postraumatica ,
Osteoartrosis glenohumeral primaria o postraumatica asociada a rotura
del manguito de los rotadores, Artritis reumatoidea del adulto o
juvenil, Fracturas Fractura/luxación, Tumores Oseos benignos o
malignos, Hombro pseudoparalitíco asociado a rotura masiva de manguito
de los rotadores, Aflojamiento séptico o mecánico, Lesiones secuelares,
Otras causas debidamente fundamentadas médicamente.
Documentación médica específica a
presentar para el reintegro:
- Solicitud del tipo de Prótesis especificada por los detalles
técnicos, sin marcas ni modelos, con firma y sello del médico tratante
y del Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo quirúrgico firmado y sellado por el profesional
interviniente y Auditor Médico del Agente del Seguro de Salud.
- Certificado de implante original que contenga los stickers
correspondientes.
- Para la solicitud de reintegro en caso de prótesis no convencionales
o especiales se deberá presentar toda la Documentación médica que
fundamente y justifique la utilización de la prótesis cuyo reintegro se
solicita.
- En los casos de beneficiarios con enfermedades reumáticas se deberá
acompañar, además, un informe médico confeccionado por un Especialista
en Reumatología, avalando la indicación de la artroplastia.
Los valores de reintegro son por todo concepto e incluyen: cemento
quirúrgico en cantidades y tipo que el cirujano utilice - asistencia
técnica en quirófano - Set de colocación y extracción - Set completo en
préstamo, incluidas las sierras - Set de descartablea: .Steri-Drape,
U-Drape - hemosuctores y otros)
Tecnología: Insumo-: 5.- Materiales
para Cirugía de Columna Vertebral (Nacional, Mercosur, FDA, EMA)
5.1.- Prótesis de Reemplazo de Discos
Vertebrales.
5.2.- Sistema de Instrumentación para
Fijación de Columna: Incluye barras, casquillos de cierre,
tornillos pediculares mono y poliaxiales, conectores laterales, etc.
5.3.- Sistema de Instrumentación de
Columna para Escoliosis: Evolutivas de más de 30°
(instrumentación por vía anterior o posterior) en pacientes adultos o
pediátricos.
5.4.- Sistema de Instrumentación de
Columna para Fijación Cervical Mínimamente Invasiva (MIS).
5.5.- Sistema de Instrumentación de
Columna para Fijación Lumbar Mínimamente Invasiva (MIS).
Fundamento terapéutico: Dentro de las patologías que pueden requerir la
utilización de prótesis se encuentran: Discopatía degenerativa,
Espondilolistesis, Escoliosis, Traumatismos (p. ej., fractura o
luxación), Tumores, Estenosis del canal, Seudoartrosis, Fracaso de una
fusión previa, Deformidades (es decir, escoliosis, cifosis, lordosis o
todas ellas), otras patologías debidamente fundamentadas médicamente.
Documentación médica específica a
presentar para el reintegro:
- Solicitud de los materiales sólo los detalles técnicos, sin marcas ni
modelos, con firma y sello del médico tratante y del Auditor Médico del
Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo quirúrgico firmado y sellado por el profesional
interviniente y Auditor Médico del Agente del Seguro de Salud.
- Certificado de implante que contenga los stickers correspondientes.
Tecnología: Insumo-: 6.- Prótesis
Mandibular Completa
Fundamentación Terapéutica:
- Traumatismos.
- Tumores con destrucción importante del maxilar.
Documentación médica específica a
presentar para el reintegro:
- Solicitud de los materiales sólo los detalles técnicos, sin marcas ni
modelos, con firma y sello del médico tratante y el Auditor Médico del
Agente del Seguro de Salud.
- Consentimiento informado.
- Protocolo quirúrgico firmado y sellado por el profesional
interviniente y Auditor Médico del Agente del Seguro de Salud.
- Certificado de implante que contenga los stickers correspondientes.
Tecnología: Insumo-: 7.- Prótesis para
Amputaciones de los Miembros
Fundamentación Diagnóstica y
Terapéutica y Documentación Específica a Presentar:
- Prescripción por médico especialista.
- Diagnóstico que incluya antecedentes de equipamientos, si los
tuviera. Criterios Generales:
- Descripción del estado funcional general del paciente que justifique
la utilización de los elementos protésicos.
- Conformidad del afiliado en cuanto a la utilización del elemento
provisto.
7.1.- Prótesis para desarticulación de
cadera con unidades de cadera y de rodilla con sistemas de propulsión
hidráulicos y/o neumáticos.
Fundamento terapéutico: Pacientes
hasta 60 años de edad con amputación de miembro inferior, activos que
ya hayan cumplido el tratamiento pre-protésico con buenos resultados
demostrables de marcha sin requerir asistencia mecánica o que hayan
utilizado equipamiento previo con resultados demostrables de marcha sin
requerir asistencia mecánica.
7.2.- Prótesis para amputación de
miembro inferior sobre rodilla con rodillas controladas por
microprocesadores:
Fundamento terapéutico: Pacientes
hasta 50 años de edad con amputación supracondilea de miembro inferior,
activos que ya hayan cumplido el tratamiento pre-protésico con buenos
resultados demostrables de marcha sin requerir asistencia mecánica o
que hayan utilizado equipamiento previo con resultados demostrables de
marcha sin requerir asistencia mecánica.
7.3.- Prótesis para amputación
supracondilea de miembro inferior con unidades de rodilla con sistemas
de propulsión hidráulicos y/o neumáticos:
Fundamento terapéutico:
Pacientes hasta 50 años de edad con amputación supracondilea de miembro
inferior, activos que ya hayan cumplido el tratamiento pre-protésico
con buenos resultados demostrables de marcha sin requerir asistencia
mecánica o que hayan utilizado equipamiento previo con resultados
demostrables de marcha sin requerir asistencia mecánica.
7.4.- Prótesis para amputación bajo
rodilla con módulos y pie en fibra de carbono, conos de siliconas,
sistemas de vacío mediante bomba expulsora:
Fundamento terapéutico: Pacientes hasta 50 años de edad con
amputación de miembro inferior, activos que ya hayan cumplido el
tratamiento pre-protésico con buenos resultados demostrables de marcha
sin requerir asistencia mecánica o que hayan utilizado equipamiento
previo con resultados demostrables de marcha sin requerir asistencia
mecánica.
7.5.- Prótesis para amputación de
miembro superior bajo codo con mano mioeléctrica:
Fundamento terapéutico: Amputación
o pérdida del miembro a nivel de la muñeca o más arriba; imposibilidad
de utilizar la prótesis estándar o insuficiencia de ésta para
satisfacer las necesidades funcionales del paciente en la realización
de actividades de la vida diaria; preservación, en el muñón, de un
umbral de microvoltios suficiente para permitir el correcto
funcionamiento de la prótesis; función neurológica, miocutánea y
cognitiva suficiente para manejar el dispositivo; ausencia de
comorbilidades que podrían interferir con el mantenimiento de la
función de la prótesis; desempeño de actividades en un entorno que no
inhiba la función de la prótesis (por ejemplo, un ambiente húmedo o
descargas eléctricas puedan afectar el aparato); superación de una
prueba de control para ser considerado candidato.
7.6.- Prótesis para amputación de
miembro superior sobre codo con codo y mano mioeléctrica:
Fundamento terapéutico: Amputación
o pérdida del miembro con imposibilidad de utilizar la prótesis
estándar o insuficiencia de ésta para satisfacer las necesidades
funcionales del paciente en la realización de actividades de la vida
diaria.
Documentación médica específica a
presentar para el reintegro:
- Resumen de Historia Clínica donde se detalle la patología del
paciente, su estado clínico general y su estado funcional con firma y
sello del médico tratante y del Auditor Médico del Agente del Seguro de
Salud.
- Solicitud del tipo de Prótesis especificada por los detalles
técnicos, sin marcas ni modelos, firmada y sellada por el médico
tratante y el Auditor Médico del Agente del Seguro de Salud.
- Consentimiento informado.
Sistema
Orgánico Funcional: Órganos Reproductivos
Afección de la Salud: Fertilidad
Tecnología: Fecundación Medicamente
Asistida de Alta Complejidad
Requisitos: Persona Mayor de
edad; Consentimiento Informado
Módulos: Cada módulo
comprenderá:
-
Estudios de imágenes u otros
estudios de diagnóstico complementarios.
-
Medicamentos utilizados para
la inducción y/o preparación de la gestación. Las drogas podrán incluir
cualquiera de las siguientes: Estrógenos; Derivados del Pregneno;
Gonadotropina Coriónica Humana; Hormona Foliculoestimulante (FSH);
Coriogonadotropina alfa; Corifolitrópina alfa; FSH- + Hormona
Luteinizante; FSH + Lupotrina Alfa; Clomifeno y los análogos de la GnRh
(agonistas y antagonistas).
-
Consultas profesionales de
la totalidad del equipo interviniente y procedimientos efectuados.
Sólo se dará curso a las solicitudes de reintegro presentadas por los
Agentes del Seguro que tengan por beneficiario a la mujer receptora o
potencial receptora de los embriones, debiendo ser personas mayores de
edad en los términos que determina la Ley N° 26.862.
Requisitos generales para acceder al
Reintegro:
Las solicitudes de apoyo financiero de Procedimientos de Reproducción
Médicamente Asistida de Alta Complejidad deben cumplir con lo
estipulado en el ANEXO I de la Resolución N° 400/2016 SSSALUD de NORMAS
GENERALES y lo dispuesto en el ANEXO II de LAS NORMAS Y PROCEDIMIENTO
DE LOS REINTEGROS de la citada Resolución
Requisitos específicos para acceder al
reintegro (Res. N° 1709/2014 SSSalud), los Agentes del Seguro
deberán presentar la siguiente información:
1. Resumen de Historia Clínica en el cual deberá constar de
corresponder antecedentes personales, firmada por médico tratante y
avalada por el médico auditor con firma y sello.
2. Listado completo de procedimientos, diagnósticos y terapéuticos
realizados, firmada por médico tratante y avalada por el médico auditor
con firma y sello.
3. Constancia de administración de las drogas con detalle del esquema
(dosis y número de aplicaciones) firmada por médico tratante y avalada
por el médico auditor con firma y sello.
4. Consentimiento informado en el cual se asesore en detalle a los
beneficiarios acerca de las técnicas de Reproducción Médicamente
Asistida en lo concerniente al procedimiento, así como a las
consecuencias, efectos y posibles complicaciones de conformidad con lo
previsto en la Ley 26.529 y normas complementarias.
5. Constancia de inscripción de los prestadores en el Registro Federal
de Establecimientos de Salud —REFES— del Ministerio de Salud de la
Nación.
6. Planilla de inscripción en el Sistema de Tutelaje de Tecnologías
Sanitarias Emergente para ser presentada ante la Gerencia de Gestión
Estratégica que se detalla a continuación:
Planilla de Información para ser presentada ante el Sistema de Tutelaje
de Tecnologías Sanitarias Emergentes
ANEXO
III.2
ANEXO
IV.1
MEDICAMENTOS SUJETOS A REINTEGRO
NOTA: Valores a reintegrar detallados
en el Anexo IV.2
Sistema orgánico funcional: Cutáneo
Afección de la salud: Enfermedad
dermatológica
Patología: Psoriasis en Placa
Fundamento diagnóstico: Las características clínicas de las lesiones
cutáneas y su localización son los criterios más relevantes para el
diagnóstico de la enfermedad. En ciertos casos dudosos puede requerirse
realizar anatomía patológica.
Droga: Adalimumab
Fundamento terapéutico: Pacientes adultos con psoriasis en placa de
moderada a severa intensidad, quienes sean candidatos para terapia
sistémica o fototerapia, y cuando otras terapias sistémicas sean
médicamente menos apropiadas.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico, *Estudios
complementarios efectuados para arribar al diagnóstico de certeza
(clínica de las lesiones, distrofia ungueal, historia familiar positiva
y eventual biopsia), *Esquema terapéutico previo instituido con detalle
de drogas utilizadas/dosis/tiempo y respuesta, *Justificación médica de
la utilización del agente biológico sobre el cual se solicita el
reintegro informando: dosis utilizada, tiempo y respuesta, firmada y
sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado. El reintegro sólo será
reconocido ante el fracaso de otras terapias ensayadas previamente.
Droga: Etanercept
Fundamento terapéutico: Pacientes adultos, y niños desde 6 años en
adelante con psoriasis en placa de moderada a severa intensidad,
quienes sean candidatos para terapia sistémica o fototerapia, y cuando
otras terapias sistémicas sean médicamente menos apropiadas.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico, *Estudios
complementarios efectuados para arribar al diagnóstico de certeza
(clínica de las lesiones, distrofia ungueal, historia familiar positiva
y eventual biopsia), *Esquema terapéutico previo instituido con detalle
de drogas utilizadas/dosis/tiempo y respuesta, *Justificación médica de
la utilización del agente biológico sobre el cual se solicita el
reintegro informando: dosis utilizada, tiempo y respuesta, firmada y
sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado. El reintegro sólo será
reconocido ante el fracaso de otras terapias ensayadas previamente.
Droga: Infliximab
Fundamento terapéutico: Pacientes adultos con psoriasis en placa de
moderada a severa intensidad, quienes sean candidatos para terapia
sistémica o fototerapia, y cuando otras terapias sistémicas sean
médicamente menos apropiadas.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico, *Estudios
complementarios efectuados para arribar al diagnóstico de certeza
(clínica de las lesiones, distrofia ungueal, historia familiar positiva
y eventual biopsia), *Esquema terapéutico previo instituido con detalle
de drogas utilizadas/dosis/tiempo y respuesta, *Justificación médica de
la utilización del agente biológico sobre el cual se solicita el
reintegro informando: dosis utilizada, tiempo y respuesta, firmada y
sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado. El reintegro sólo será
reconocido ante el fracaso de otras terapias ensayadas previamente.
Sistema
orgánico funcional: Digestivo
Afección de la salud: Enfermedad
digestiva
Patología: Colitis Ulcerosa
Fundamento diagnóstico: La presentación más característica de la
colitis ulcerosa es la diarrea con sangre. Pueden asociarse otros
síntomas como: dolor abdominal (sobre todo en fosa ilíaca izquierda),
fiebre en los brotes severos y extensos, tenesmo rectal, urgencia o
incontinencia en las formas de afectación más dista!, o síntomas de
afectación general como pérdida de peso y/o anorexia. Además, pueden
aparecer manifestaciones extraintestinales, fundamentalmente
articulares, cutáneas y oculares. Los hallazgos en colonoscopía y
anatomía patológica suelen ser confirmatorios.
Droga: Adalimumab
Fundamento terapéutico: Colitis ulcerosa activa moderada a grave en
pacientes que respondieron inadecuadamente al tratamiento convencional,
incluyendo corticoesteroides y 6-MP o 5-ASA, o que presentan
intolerancia o tienen contraindicaciones médicas al empleo de los
mismos.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico, *Estudios
complementarios efectuados para arribar al diagnóstico de certeza
(endoscopía y biopsia), *Esquema terapéutico previo instituido con
detalle de drogas utilizadas/dosis/tiempo y respuesta, *Justificación
médica de la utilización del agente biológico sobre el cual se solicita
el reintegro, informando dosis utilizada, tiempo y respuesta, firmada y
sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Golimumab
Fundamento terapéutico: Colitis ulcerosa activa moderada a grave en
pacientes mayores de 6 años de edad que respondieron inadecuadamente al
tratamiento convencional, incluyendo corticoesteroides y 6-MP o 5-ASA,
o que presentan intolerancia o tienen contraindicaciones médicas al
empleo de los mismos.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico, estudios
complementarios efectuados para arribar al diagnóstico de certeza
(endoscopía y biopsia), *Esquema terapéutico previo instituido con
detalle de drogas utilizadas/dosis/tiempo y respuesta, *Justificación
médica de la utilización del agente biológico sobre el cual se solicita
el reintegro, informando dosis utilizadas, tiempo y respuesta, firmada
y sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Infliximab
Fundamento terapéutico: Colitis ulcerosa activa moderada a grave en
pacientes mayores de 6 años de edad que respondieron inadecuadamente al
tratamiento convencional, incluyendo corticoesteroides y 6-MP o 5-ASA,
o que presentan intolerancia o tienen contraindicaciones médicas al
empleo de los mismos. Fundamento para reintegro: Documentación médica
específica: *Resumen de Historia Clínica con detalle del cuadro
clínico, *Estudios complementarios efectuados para arribar al
diagnóstico de certeza (endoscopía y biopsia), *Esquema terapéutico
previo instituido con detalle de drogas utilizadas/dosis/tiempo y
respuesta, *Justificación médica de la utilización del agente biológico
sobre el cual se solicita el reintegro, informando dosis utilizada,
tiempo y respuesta, firmada y sellada por el médico tratante y por el
Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Patología: Enfermedad de Crohn
Fundamento diagnóstico: El diagnóstico de certeza de Enfermedad de
Crohn se realiza mediante la combinación de un criterio de biopsia
(presencia de granulomas o infiltrados linfoides), sumado a la
presencia de al menos dos de los siguientes: a) Lesión digestiva alta,
b) Lesión anal, c) Distribución segmentaria, d) Lesión transmural, e)
Fisura anal, f) Absceso, g) Fístula, e) Estenosis.
Droga: Adalimumab
Fundamento terapéutico: Pacientes adultos y niños a partir de los 6
años de edad con enfermedad activa moderada a severa que ha tenido una
respuesta inadecuada a la terapia convencional.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico, *Estudios
complementarios efectuados para arribar al diagnóstico de certeza
(endoscopía y biopsia), *Esquema terapéutico previo instituido con
detalle de drogas utilizadas/dosis/tiempo y respuesta, *Justificación
médica de la utilización del agente biológico sobre el cual se solicita
el reintegro, informando dosis utilizada, tiempo y respuesta, firmada y
sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Certolizumab pegol
Fundamento terapéutico: Pacientes adultos y niños a partir de los 6
años de edad con enfermedad activa moderada a severa que ha tenido una
respuesta inadecuada a la terapia convencional.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico, estudios
complementarios efectuados para arribar al diagnóstico de certeza
(endoscopía y biopsia), *Esquema terapéutico previo instituido con
detalle de drogas utilizadas/dosis/tiempo y respuesta, *Justificación
médica de la utilización del agente biológico sobre el cual se solicita
el reintegro, informando dosis utilizadas, tiempo y respuesta, firmada
y sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Infliximab
Fundamento terapéutico: 1) Pacientes adultos y niños a partir de los 6
años de edad con enfermedad activa moderada a severa que ha tenido una
respuesta inadecuada a la terapia convencional, incluyendo
corticoesteroides y 6-MP o 5-ASA. 2) Enfermedad de Crohn activa,
fistulizante, moderada a grave en pacientes mayores de 6 años de edad
que respondieron inadecuadamente al tratamiento convencional,
incluyendo antibioticoterapia, drenaje e inmunosupresores, o que
presentan intolerancia o tienen contraindicaciones médicas al empleo de
los mismos
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico, *Estudios
complementarios efectuados para arribar al diagnóstico de certeza
(endoscopía y biopsia), *Esquema terapéutico previo instituido con
detalle de drogas utilizadas/dosis/tiempo y respuesta, *Justificación
médica de la utilización del agente biológico sobre el cual se solicita
el reintegro, informando dosis utilizada, tiempo y respuesta, firmada y
sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Sistema
orgánico funcional: Hematopoyético
Afección de la salud: Enfermedad
Hematológica
Módulo de tratamiento para la Hemofilia
La Hemofilia es un desorden hemorrágico infrecuente, originado por
mutaciones en el cromosoma X, que genera una disminución o ausencia de
actividad funcional de los factores VIII y IX. La expresión clínica de
la hemofilia es la hemorragia en diversas localizaciones del organismo:
articulaciones, músculos en miembros inferiores y superiores,
hemorragias internas, aparato digestivo, urinario y otros en menor
frecuencia.
La enfermedad de von Willebrand (EvW) es una anomalía en la coagulación
de carácter hereditario que ocasiona una deficiencia cualitativa o
cuantitativa del factor de von Willebrand (FvW), proteína involucrada
en la adhesión plaquetaria.
La mayor parte de los casos de hemofilia son hereditarios, motivo por
el cual el rastreo y consejo genético de los progenitores constituyen
una herramienta fundamental para el control de la patología.
1) Drogas incluidas en los módulos:
- Factor VIII-C Sinónimo: Factor de Von Willebrand.
- Factor de coagulación VIII Sinónimo: Factor VIII/Factor VIII
Recombinante/Optacog Alfa.
- Factor de coagulación VIIa recombinante Sinónimo: Eptacog alfa
(activado)
- Anti Inhibidor del Factor VIII: Sinónimo: Complejo Protrombínico
Activo.
- Factor de coagulación IX Sinónimo: Factor IX/Factor IX Recombinante
2) Tipos de tratamiento comprendidos
en el módulo:
Tratamiento a demanda
Fundamento terapéutico: Pacientes con diagnóstico de hemofilia A o B
severa para el tratamiento de la hemorragia aguda espontánea o
tratamiento odontológico o prequirúrgico preventivo.
Para el caso específico del Anti Inhibidor del Factor VIII y del Factor
de coagulación Vila recombinante se requiere además que el paciente
presente dosaje de inhibidor circulante por encima a las 5 Unidades
Bethesda (no siendo requerido que el dosaje sea efectuado en el momento
del evento).
Tratamiento como profilaxis
Fundamento terapéutico:
Profilaxis primaria: Pacientes afectados de Hemofilia A o B severa (con
factores por debajo de 1% en sangre), luego del primer episodio de
hemorragia mayor o articular. Profilaxis secundaria: Pacientes
afectados de Hemofilia A o B severa (con factores por debajo de 1% en
sangre) mayores de dos años de edad y menores de 18, que presenten más
de dos hemorragias articulares, en una o más articulaciones blanco y
sin secuelas articulares graves.
Inmunotolerancia
La inmunotolerancia constituye una estrategia para la desensibilización
del sistema inmunológico en pacientes con hemofilia que han
desarrollado anticuerpos contra los factores VIII/IC por medio de la
exposición al antígeno. El éxito se determina por el logro de niveles
indetectables de inhibidor.
Fundamento terapéutico: Pacientes afectados por Hemofilia A o B severa
con inhibidor circulante por encima a las 5 Unidades Bethesda. Si no se
logra respuesta objetivable (niveles indetectables de inhibidor
circulante) dentro de los 33 meses debe suspenderse la inmunotolerancia.
Fundamento para reintegro de todas las
modalidades terapéuticas: Documentación médica específica:
*Receta prescripta por médico tratante. *Certificación de médico
especialista hematólogo o hemoterapeuta del tipo y severidad de la
hemofilia. *Resumen de Historia Clínica con fecha de diagnóstico,
cuadro de presentación, tipo de tratamiento (inmunotolerancia,
profiláctico o a demanda), presencia o ausencia de inhibidores
circulantes. *Estrategia terapéutica con detalle del tipo y dosis en
unidades por Kg de peso corporal (respetando normas de la Ley N° 25.649
sobre prescripción por nombre genérico o denominación común
internacional). *Consentimiento informado firmado por el paciente/sus
padres o tutores. *Constancias de aplicación. *Para tratamiento
profiláctico presentar estudio social que verifique familia continente;
acceso a equipo de enfermería entrenado en técnicas de venopunción en
niños de corta edad y posibilidad de desarrollar la tarea en medio que
le permita respetar las medidas de bioseguridad. *Certificado de
concurrencia del paciente o sus padres/tutores a cursos de
entrenamiento en técnicas de venopunción y administración de
concentrados de factores de coagulación, así como también en la
importancia y el significado de la profilaxis, sus beneficios y
significado a futuro. *Certificado de vacuna para la Hepatitis A y B
previo al inicio del tratamiento.
Patología: Hemoglobinuria Paroxística
Nocturna
Fundamento diagnóstico: Cuadro clínico que suele presentarse como
anemia grave, con cifras de hemoglobina bajas, leucopenia y
trombocitopenia. Test de sensibilidad de los glóbulos rojos (Test de
Ham, prueba de Sucrosa, prueba de Sacarosa, prueba de Trombina).
Citometría de flujo donde se demuestra la presencia de glóbulos rojos
y/o granulocitos carentes de proteínas de membrana ligadas al GPI
mediante el uso de anticuerpos monoclonales (CD55 y CD59).
Droga: Eculizumab
Fundamento terapéutico: Pacientes mayores de 18 años de edad, con
diagnóstico de Hemoglobinuria Paroxística Nocturna, con antecedentes de
por lo menos cuatro transfusiones en los últimos 12 meses, que no se
encuentren cursando infección aguda por Neisseria meningitidis, y
cuenten con vacunación para Neisseria meningitidis al menos 2 semanas
previas al inicio del tratamiento.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de antecedentes, estadio evolutivo y
tratamiento utilizados. *Estudios complementarios para arribar al
diagnóstico (ver detalle de fundamento diagnóstico). *Fundamentación
médica del uso del agente biológico sobre el cual se solicita el
reintegro con detalle de dosis/tiempo, respuesta, asociación a otros
tratamientos, firmada y sellada por médico tratante y por el Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado (dejar
constancia del consejo genético y/o inscripción del paciente en
programa de trasplante de médula ósea). *Aprobación por parte del
Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias
Emergentes:
Información de efectividad:
Número de transfusiones
Niveles de LDH, hemoglobina y reticulocitos
Eventos tromboembólicos, con detalle del número y localización
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Infección por meningococo
Neoplasias
Reacciones infusionales
Patología: Síndrome Urémico Hemolítico
atípico (SUHa)
Fundamento diagnóstico: Cuadro clínico de insuficiencia renal aguda,
anemia hemolítica microangiopática y trombocitopenia grave, con
microangiopatía selectiva a nivel renal y manifestaciones isquémicas en
otros órganos blancos (sistema nervioso central, páncreas, miocardio).
Exámenes complementarios: determinación de infección por E. Coli O157:
H7, alteraciones del complemento (C3, C4, FH, FI, FB), determinación de
mutaciones (FH, FI, MCP, C3, FB +/- THBD).
Droga: Eculizumab
Fundamento terapéutico: Pacientes adultos y pediátricos con diagnóstico
de SHU atípico, con manifestaciones microangiopáticas, que no se
encuentren cursando infección aguda por Neisseria meningitidis, y
cuenten con vacunación para Neisseria meningitidis al menos 2 semanas
previas al inicio del tratamiento.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de antecedentes, estadio evolutivo y
tratamiento utilizados. *Estudios complementarios para arribar al
diagnóstico (ver detalle de Fundamento diagnóstico). *Fundamentación
médica del uso del agente biológico sobre el cual se solicita el
reintegro con detalle de dosis/tiempo, respuesta, asociación a otros
tratamientos, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado (dejar
constancia de la inscripción del paciente en programa de trasplante
renal si fuera necesario). *Aprobación por parte del Sistema de
Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias
Emergentes:
Información de efectividad:
Manifestaciones tromboangiopáticas
Utilización de plasmaféresis
Función renal y recuento plaquetario
Sobrevida libre de progresión y/o hasta recurrencia
Sobrevida global
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Infección por meningococo
Neoplasias
Reacciones infusionales
Patología: Sobrecarga crónica de hierro
Fundamento diagnóstico: Concentración de hierro en sangre mayor a 100
mg/dL.
Droga: Deferasirox
Fundamento terapéutico: 1) Tratamiento de la sobrecarga férrica crónica
debida a transfusiones sanguíneas frecuentes (=7 ml/kg/mes de
concentrado de hematíes) en pacientes mayores de 2 años, cuando el
tratamiento con deferoxamina esté contraindicado o haya fallado, 2)
Tratamiento de la sobrecarga férrica crónica que requiere tratamiento
quelante cuando el tratamiento con deferoxamina está contraindicado o
haya fallado en pacientes con síndromes talasémicos no dependientes de
transfusiones de edad igual o superior a 10 años.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con cuadro clínico, y estudios complementarios que
fundamenten el diagnóstico (ver detalle en fundamentos diagnósticos).
*Tratamientos instituidos previamente (droga o
procedimiento/dosis/tiempo y respuesta). *Fundamentación del médico
especialista del medicamento sobre el cual se solicita el reintegro,
dosis utilizada/tiempo y respuesta, firmada y el sellada por el médico
tratante y por Auditor Médico del Agente del Seguro de Salud.
*Consentimiento informado.
Sistema
orgánico funcional: Inmune
Afección de la salud: Desórdenes del
Sistema Inmunológico
Patología: Angioedema Hereditario
Fundamento diagnóstico: Cuadro clínico compatible, sumado a niveles
bajos de C4. Otras pruebas del complemento son necesarias para
diferencias cuadros (C1q, nivel y funcionalidad del C1-INH, anticuerpos
anti C1-INH, etc). En determinadas situaciones pueden requerirse
estudios genéticos.
Droga: Inhibidor del C1 Esterasa
Fundamento terapéutico: Tratamiento de episodios agudos de Angioedema
Hereditario tipos I y II.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica. *Estudios complementarios para arribar al diagnóstico.
*Esquemas terapéuticos instituidos previamente. *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, firmada y sellada por médico
tratante y por el Auditor Médico del Agente del Seguro de Salud.
*Consentimiento informado.
Afección de la salud: Enfermedad
Autoinmune
Patología: Enfermedad de Guillain Barré
Fundamento diagnóstico: Características requeridas: a) Debilidad
progresiva en brazos y piernas, b) arreflexia (o hiporreflexia).
Características de soporte al diagnóstico: Progresión de los síntomas
durante algunos días a 4 semanas, simetría relativa, síntomas o signos
sensitivos leves, compromiso de nervios craneales, especialmente
debilidad facial bilateral, recuperación a partir de 2 a 4 semanas
después que cesa la progresión, disfunción autonómica, ausencia de
fiebre al inicio, LCR típico (disociación albumino-citológica),
EMG/estudios de conducción nerviosa (signos característicos de un
proceso de desmielinización en los nervios periféricos).
Características que ponen en duda el diagnóstico: Debilidad asimétrica,
Disfunción persistente vesical o intestinal, Disfunción vesical o
intestinal en el inicio, Presencia > 50 leucocitos mononucleares/mm3
o de leucocitos polimorfonucleares en el LCR, compromiso a distinto
nivel sensitivo.
Droga: Inmunoglobulina humana
inespecífica endovenosa
Fundamento terapéutico: Pacientes con síntomas grado 3 de severidad o
más (incapaces de deambular sin ayuda), o con síntomas de menor
severidad pero rápidamente progresivos, dentro de las dos semanas de
iniciada la enfermedad. Fundamento para reintegro: Documentación médica
específica: *Resumen de Historia Clínica con detalle del cuadro
clínico. *Estudios complementarios efectuados para arribar al
diagnóstico de certeza. *Esquema terapéutico instituido con detalle
dosis/tiempo y respuesta, firmada y sellada por el médico tratante y
por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Patología: Enfermedad de Wegener
Fundamento diagnóstico: Al menos dos de los siguientes criterios
presentes: 1) Inflamación nasal u oral, desarrollo de úlceras orales
dolorosas, emisión hemorrágica o purulenta nasal. 2) Radiografía de
tórax anormal: presencia de nódulos, infiltrados fijos o cavidades. 3)
Sedimento urinario anormal: microhematuria (más de 5 hematíes por
campo) o presencia de hematíes en el sedimento urinario. 4) Inflamación
granulomatosa en biopsia: cambios histológicos que muestran inflamación
granulomatosa dentro de la pared de una arteria o en el área peri o
extra vascular (arteria o arteriola).
Droga: Rituximab
Fundamento terapéutico: En combinación con glucocorticoides para el
tratamiento de la enfermedad severa o refractaria.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios
complementarios que fundamenten (ver detalle en fundamentos
diagnósticos). * Tratamientos instituidos previamente
(droga/dosis/tiempo y respuesta). *Fundamentación del agente biológico
sobre el cual se solicita el reintegro, dosis utilizada, tiempo y
respuesta (asociación con otras drogas), con firma y sello del médico
tratante y del firmada además por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Patología: Poliangeitis Microscópica
Fundamento diagnóstico: Vasculitis pauci inmunitaria de pequeños vasos
con anticuerpos contra Mieloperoxidasa-ANCa o Proteinasa-3- ANCA,
determinados por ELISA o por IFI.
Droga: Rituximab
Fundamento terapéutico: En combinación con glucocorticoides para el
tratamiento de la enfermedad severa o refractaria.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con cuadro clínico y estudios complementarios que
fundamenten el diagnóstico de certeza (ver detalle en fundamentos
diagnósticos). *Tratamientos instituidos previamente del agente
biológico (droga/dosis/tiempo y respuesta). *Fundamentación sobre la
medicación de la cual se solicita el reintegro, dosis utilizada/tiempo
y respuesta, firmada y sellada por el médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Patología: Púrpura Trombocitopénica
Idiopática
Fundamento diagnóstico: Deben estar presentes los cuatro requisitos
siguientes: 1) Síndrome purpúrico con trombocitopenia (recuento
plaquetario menor de 150.000); 2) Ausencia de enfermedad infecciosa
aguda concomitante (por ejemplo: mononucleosis infecciosa, hepatitis);
3) Ausencia de patología sistémica de base (por ejemplo: lupus
eritematoso sistémico, síndrome de inmunodeficiencia adquirido,
linfoma); 4) Megacariocitos normales o aumentados en médula ósea (este
criterio puede ser remplazado por la ocurrencia de remisión espontánea
completa en aquellos pacientes a los que no se les hubiera realizado
punción de médula ósea).
Droga: Inmunoglobulina humana
inespecífica endovenosa
Fundamento terapéutico: Pacientes con cifras de plaquetas inferiores a
20.000 por dl, donde se requiera una respuesta rápida por hemorragia
severa/vital aguda o alto riesgo de la misma; o se hubiera programado
una intervención quirúrgica y sea necesario incrementar el número de
plaquetas.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con cuadro clínico y estudios complementarios que
fundamenten el diagnóstico (ver detalle en fundamento diagnóstico),
descartando otras causas de trombocitopenia. *Tratamientos instituidos
previamente (droga/dosis/tiempo y respuesta). *Fundamentación de la
medicación sobre la cual se solicita el reintegro, dosis
utilizada/tiempo y respuesta, firmada y sellada por el médico tratante
y el Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Droga: Romiplostim
Fundamento terapéutico: Tratamiento de la trombocitopenia en adultos
con Púrpura Trombocitopénica Idiopática Crónica en quienes el
tratamiento con inmunoglobulinas y corticoides o la esplenectomía no
lograron respuesta.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con cuadro clínico y estudios complementarios que
fundamenten el diagnóstico (ver detalle en fundamento diagnóstico), y
se descarten causas secundarias de trombocitopenia. *Tratamientos
instituidos previamente (droga/dosis/tiempo y respuesta). * Constancia
de realización de esplenectomía (si ha sido realizada). *Fundamentación
de la medicación sobre la cual se solicita el reintegro, dosis
utilizada/tiempo y respuesta, firmada y sellada por el médico tratante
y el Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Recuento de plaquetas
Realización de esplenectomía
Calidad de Vida.
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Trastornos de la médula ósea
Complicaciones trombocitopénicas y/o sangrado
Infarto de miocardio
Patología: Síndrome de Kawasaki
Fundamento diagnóstico: Se deben cumplir 5 de los siguientes criterios:
1) Fiebre persistente durante 5 días o más, 2) extremidades
periféricas, en su fase inicial presenta enrojecimiento de palmas y
plantas y edema indurado, en su fase de convalecencia presenta
descamación membranosa en la punta de los dedos, 3) exantema polimorfo.
4) congestión conjuntiva) bilateral, 5) labios y cavidad oral:
enrojecimiento de los labios y lengua de fresa con inyección difusa de
la mucosa oral y faríngea, 6) linfoadenopatia cervical aguda no
purulenta.
Droga: Inmunoglobulina humana
inespecífica endovenosa
Fundamento terapéutico: Confirmación de certeza del diagnóstico.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con cuadro clínico, y estudios complementarios que
fundamenten el diagnóstico de certeza (ver detalle en Fundamento
diagnóstico). *Tratamientos instituidos previamente (droga/dosis/tiempo
y respuesta). *Fundamentación médica sobre el medicamento del que se
solicita el reintegro, con detalle de dosis utilizada/tiempo y
respuesta, firmada y sellada por el médico tratante y el Auditor Médico
del Agente del Seguro de Salud. *Consentimiento informado.
Sistema
orgánico funcional: Multisistémico
Afección de la salud: Enfermedad
Hereditaria
Patología: Enfermedad de Fabry
Fundamento diagnóstico: Varones (homocigotas): actividad disminuida de
la alfa galactosidasa en leucocitos. Mujeres (heterocigotas): actividad
disminuida de la alfa galactosidasa en leucocitos o confirmación
diagnóstica molecular (mutación para el gen agalsidasa alfa).
Droga: Agalsidasa Beta
Fundamento terapéutico: a) Pacientes con manifestaciones renales; b)
Pacientes con manifestaciones severas no renales; c) Hombres
homocigotas, asintomáticos, con Enfermedad de Fabry clásica.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con inclusión de estudios complementarios que
certifiquen el diagnóstico (basado en la disminución de la actividad de
la enzima alfa galactosidasa en sangre). *Fundamentación médica del uso
de la medicación específica sobre la cual se solicita el reintegro con
detalle de dosis utilizada, firmada y sellada por médico tratante y por
Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Droga: Agalsidasa Alfa
Fundamento terapéutico: a) pacientes con manifestaciones renales b)
portadores con manifestaciones severas no renales c) hombres
homocigotas, asintomáticos, con Enfermedad de Fabry clásica.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con inclusión de estudios complementarios que
certifiquen el diagnóstico (basado en la disminución de la actividad de
la enzima alfa galactosidasa en sangre). *Fundamentación médica del uso
de la medicación específica sobre la cual se solicita el reintegro con
detalle de dosis utilizada, firmada y sellada por médico tratante y por
Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Patología: Enfermedad de Gaucher Tipo I
Fundamento diagnóstico: Disminución en la actividad de la enzima
glucocerebrosidasa.
Droga: Imiglucerasa
Fundamento terapéutico: Terapia de sustitución enzimática a largo plazo
en pacientes pediátricos y adultos con diagnóstico confirmado de
enfermedad de Gaucher no neuropática (tipo 1) o neuropática crónica
(tipo 3) que presenten además manifestaciones no neurológicas
clínicamente importantes de la enfermedad. Las manifestaciones no
neurológicas de la enfermedad de Gaucher incluyen una o más de las
siguientes afecciones: 1) Anemia tras exclusión de otras causas, tales
como déficit de hierro; 2) Trombocitopenia; 3) Enfermedad ósea tras
exclusión de otras causas, tales como déficit de Vitamina D; 4)
Hepatomegalia o esplenomegalia.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con estudios complementarios que fundamenten el
diagnóstico de certeza (basado en la disminución de la actividad
enzimática específica en sangre) y las circunstancias clínicas (2 o
más) detalladas en fundamentos terapéuticos. *Fundamentación médica del
uso de la medicación sobre la que se solicita el reintegro, con detalle
de dosis utilizada/tiempo y respuesta, con firma y sello del médico
tratante y del Auditor Médico del Agente del Seguro de Salud.
*Consentimiento informado.
Droga: Velaglucerasa alfa
Fundamento terapéutico: Terapia de sustitución enzimática a largo plazo
en pacientes pediátricos y adultos con diagnóstico confirmado de
enfermedad de Gaucher no neuropática (Tipo 1). Las manifestaciones no
neurológicas de la enfermedad de Gaucher incluyen una o más de las
siguientes afecciones: 1) Anemia tras exclusión de otras causas, tales
como déficit de hierro; 2) Trombocitopenia; 3) Enfermedad ósea tras
exclusión de otras causas, tales como déficit de Vitamina D; 4)
Hepatomegalia o esplenomegalia.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con estudios complementarios que fundamenten el
diagnóstico de certeza (basado en la disminución de la actividad
enzimática específica en sangre) y las circunstancias clínicas (2 o
más) detalladas en fundamentos terapéuticos. *Fundamentación médica del
uso de la medicación sobre la que se solicita el reintegro, con detalle
de dosis utilizada/tiempo y respuesta, con la firma y sello del médico
tratante y del Auditor Médico del Agente del Seguro de Salud.
*Consentimiento informado.
Patología: Enfermedad de Pompe
Fundamento diagnóstico: Actividad disminuida de la enzima alfa
glucosidasa en sangre, o por biopsia compatible.
Droga: Alglucosidasa alfa
Fundamento terapéutico: Pacientes adultos y pediátricos con diagnóstico
confirmado de Enfermedad de Pompe, tanto en su variante temprana como
tardía.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con inclusión de estudios complementarios que
certifiquen el diagnóstico (ver fundamentos diagnósticos).
*Fundamentación médica del uso de la medicación específica sobre la
cual se solicita el reintegro con detalle de dosis utilizada, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado.
Patología: Enfermedad fibroquística
del páncreas
Fundamento diagnóstico: 1) Test del sudor anormal (Cloro > 60
mEq/L), con una segunda prueba que lo confirme o 2) Estudio molecular
que documente la presencia de mutaciones del Factor Regulador de la
Conductancia Transmembrana (CFTR) o 3) Demostración de diferencia de
potencial nasal transepitelial anormal. Existen casos atípicos en los
cuales el test de sudor puede estar dentro de los límites normales o
con valores limítrofes y se debe confirmar el diagnóstico sólo con el
estudio molecular. En este último caso deben estar presente 2
mutaciones para arribar al diagnóstico
Droga: Enzima pancreática
Sinónimo: Pancreatina
Fundamento terapéutico: Como complemento nutricional en todos los
pacientes con Fibrosis Quística.
Fundamento para reintegro: Documentación médica específica: Historia
clínica con inclusión de estudios complementarios con los que se arribó
al diagnóstico de certeza (ver detalles en Fundamentos diagnósticos) y
evaluación del grado de severidad de la Fibrosis Quística, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado.
Droga RNAsa humana
Sinónimo: Dnasa Recombinante Humana -
Dornasa Alfa
Fundamento terapéutico: 1) Indicado en pacientes con diagnóstico de
fibrosis quística para mejorar la función pulmonar 2) En pacientes con
una CVF = de 40% del valor teórico reduce el riesgo de infecciones del
tracto respiratorio graves. Fundamento para reintegro: Documentación
médica específica: Historia clínica con inclusión de estudios
complementarios con los que se arribó al diagnóstico de certeza (ver
detalles en fundamentos diagnósticos) y evaluación del grado de
severidad de la Fibrosis Quística, firmada y sellada por médico
tratante y por Auditor Médico del Agente del Seguro de Salud.
Consentimiento informado.
Droga Tobramicina
Fundamento terapéutico: En casos de neumonías por Pseudomonas
aeruginosa, se deberá adjuntar el resultado del cultivo y antibiograma
del esputo y/o lavado y/o cepillado bronquial.
Fundamento para reintegro: Documentación médica específica: Historia
clínica con inclusión de estudios complementarios con los que se arribó
al diagnóstico de certeza (ver detalles en Fundamentos diagnósticos) y
evaluación del grado de severidad de la Fibrosis Quística, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado. En caso de neumonía por Pseudomona
Aeruginosa presentar cultivo de esputo y/o lavado y/o cepillado
bronquial con identificación del germen y antibiograma correspondiente.
Patología: Mucopolisacaridosis tipo I
Fundamento diagnóstico: Actividad disminuida de la enzima
a-L-iduronidasa.
Droga: Laronidasa
Fundamento terapéutico: a) Pacientes con Subtipo Hurler b) Pacientes
con Subtipo Hurler-Scheie c) Pacientes con Subtipo Scheie y síntomas
moderados a severos. Fundamento para reintegro: Documentación médica
específica: Historia clínica con inclusión de estudios complementarios
que certifiquen el diagnóstico (basado en la disminución de la
actividad de la enzima específica en sangre tal como se detalla en los
fundamentos terapéuticos). Fundamentación médica del uso de la
medicación específica sobre la cual se solicita el reintegro con
detalle de dosis utilizada, firmada y sellada por médico tratante y por
Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Patología: Mucopolisacaridosis tipo II
Fundamento diagnóstico: Actividad disminuida de la enzima Iduronato
sulfatasa.
Droga Idursulfasa
Sinónimo: Idursulfase
Fundamento terapéutico: Pacientes con fenotipo leve. No se otorgará
tratamiento en los siguientes casos: a) Formas graves o avanzadas, en
las que no se observa beneficios significativos b) Pacientes con daño
neurológico o cognitivo severo. Fundamento para reintegro:
Documentación médica específica: *Resumen de Historia Clínica con
inclusión de estudios complementarios que certifiquen el diagnóstico
(basado en la disminución de la actividad de la enzima específica en
sangre tal como se detalla en los fundamentos terapéuticos).
*Fundamentación médica del uso de la medicación específica sobre la
cual se solicita el reintegro con detalle de dosis utilizada, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado.
Patología: Mucopolisacaridosis tipo VI
Fundamento diagnóstico: Actividad disminuida de la enzima
N-acetilgalactosamina 4-sulfatasa.
Droga Galsulfasa Sinónimo: Galsulfase
Fundamento terapéutico: Pacientes con diagnóstico confirmado de
Mucopolisacaridosis tipo VI. Se sugiere especialmente el tratamiento en
pacientes con daño de órgano blanco, los cuales deben cumplir al menos
uno de los siguientes criterios: a) apneas del sueño: más de 1
evento/hora en menores de 18 años o más de 5 eventos/hora en mayores de
18 años; b) saturación de oxígeno nocturna: < 92% en menores de 18
años o < 85% en mayores de 18 años, con capacidad vital forzada
(CVF) < 80% del predictivo para la edad; c) caminar menos de 350 m
en test de caminata de 6 minutos; d) deterioro de función sistólica del
ventrículo izquierda (VI).
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de antecedentes, estadio evolutivo y
tratamiento utilizados. *Estudios complementarios para arribar al
diagnóstico (ver detalle de Fundamento terapéutico). *Fundamentación
médica del uso del agente biológico sobre el cual se solicita el
reintegro con detalle de dosis/tiempo, respuesta, firmada y sellada por
médico tratante y por el Auditor Médico del Agente del Seguro de Salud.
*Consentimiento informado (dejar constancia del consejo genético).
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Test de caminata de 6 minutos
Capacidad vital forzada
Función sistólica del ventrículo izquierdo
Determinación de glicosaminglicanos en orina
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Reacción alérgica grave
Hipoacusia
Hipertensión arterial
Sistema
orgánico funcional: Multisistémico
Afección de la salud: Enfermedad
Oncológica
Patología: Glioma de alto grado
(Astrocitoma Anaplásico - Glioblastoma Recidivante)
Fundamento diagnóstico: Anatomía patológica.
Droga: Temozolomida
Fundamento terapéutico: Tratamiento de pacientes con Glioblastoma de
alto grado (Glioblastoma Multiforme o Astrocitoma Anaplásico)
recurrente inoperable, con buen estado funcional (ECOG menor a 2), que
se calcule tengan una expectativa de vida mayor a 1 año al momento de
iniciar el tratamiento.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia(droga/dosis/ciclos).*Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por el Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Infecciones que requirieron internación
Neutropenia
Plaquetopenia
Patología: Glioblastoma
Fundamento diagnóstico: Anatomía patológica.
Droga: Temozolomida
Fundamento terapéutico: Tratamiento de pacientes adultos con
Glioblastoma Multiforme recientemente diagnosticado, en forma
concomitante con radioterapia y luego como tratamiento de mantenimiento.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios con los que se arribó al diagnóstico. *Estadificación.
*Informe de Anatomía Patológica. *Protocolo quirúrgico, protocolo de
radioterapia y protocolo de quimioterapia (droga/dosis/ciclos).
*Fundamentación médica del uso de la medicación sobre la cual se
solicita el reintegro con detalle de dosis/tiempo, respuesta,
asociación a otro agente antineoplásico y/o radioterapia, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado.
Droga: Bevacizumab
Fundamento terapéutico: Tratamiento de pacientes con diagnóstico de
glioblastoma multiforme, en su primera o segunda recidiva, luego de un
tratamiento con temozolomida y radioterapia, como monoterapia o en
combinación con irinotecan, con una expectativa de vida mayor a 12
semanas y con estado funcional ECOG 0-1. Fundamento para reintegro:
Documentación médica específica: *Resumen de Historia Clínica con
detalle de estadio evolutivo. *Estudios complementarios.
*Estadificación. *Informe de Anatomía Patológica. *Si hubiera
realizado: protocolo quirúrgico, protocolo de radioterapia y protocolo
de quimioterapia (droga/dosis/ciclos). *Fundamentación médica del uso
de la medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por el Auditor
Médico del Agente del Seguro de Salud. *Consentimiento Informado. *
Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias
Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hemorragia gastrointestinal
Perforación gastrointestinal
Neutropenia
Patología: Cáncer de Colon
Fundamento diagnóstico: Anatomía patológica.
Droga: Bevacizumab
Fundamento terapéutico: Tratamiento de pacientes con diagnóstico de
carcinoma colorrectal (CCR) avanzado o metastásico, en combinación con
quimioterapia citotóxica convencional clínicamente probada para CCR,
con estado funcional ECOG entre 0-1, mayores de 18 años.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Si hubiera realizado: protocolo
quirúrgico, protocolo de radioterapia y protocolo de quimioterapia
(droga/dosis/ciclos). *Fundamentación médica del uso de la medicación
sobre la cual se solicita el reintegro con detalle de dosis/tiempo,
respuesta, asociación a otro agente antineoplásico y/o radioterapia,
firmada y sellada por médico tratante y por Auditor Médico del Agente
del Seguro de Salud. *Consentimiento Informado. *Aprobación por parte
del Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hemorragia gastrointestinal
Perforación gastrointestinal
Neutropenia
Droga: Cetuximab
Fundamento terapéutico: Tratamiento de pacientes con diagnóstico de
carcinoma colorrectal metastásico, con expresión del receptor del
factor de crecimiento epidérmico (EGFR) y con gen KRAS no mutado,
mayores de 18 años, y que presenten estado funcional ECOG 0-1 en las
siguientes situaciones: a) en combinación con quimioterapia basada en
Iridotecan perfusión continua con 5fluoracilo, acido folinico +
oxalilplatino; b) como monoterapia, en pacientes que fracasaron con
oxalil platino e Irinotecan, o que no toleren el Irinotecan.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Determinación de EGFR. *Estado de
KRAS. *Si hubiera realizado: protocolo quirúrgico, protocolo de
radioterapia y protocolo de quimioterapia (droga/dosis/ciclos).
*Fundamentación médica del uso de la medicación sobre la cual se
solicita el reintegro con detalle de dosis/tiempo, respuesta,
asociación a otro agente antineoplásico y/o radioterapia, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento Informado. * Aprobación por parte del Sistema
de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados).
Hepatotoxicidad
Neutropenia
Trombosis
Droga: Panitumumab
Fundamento terapéutico: Tratamiento de pacientes adultos con carcinoma
colorrectal metastásico con KRAS no mutado (tipo salvaje) en las
siguientes circunstancias: a) en primera línea en combinación con
FOLFOX; b) en segunda línea en combinación con FOLFIRI en pacientes que
han recibido primera línea con quimioterapia basada en
fluoropirimidinas (excepto irinotecán); c) en monoterapia tras el
fracaso de regímenes de quimioterapia que contengan fluoropirimidina,
oxaliplatino e irinotecán.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios.
*Estadificación. *Estado mutacional del KRAS. *Si hubiera realizado:
protocolo quirúrgico, protocolo de radioterapia y protocolo de
quimioterapia (droga/dosis/ciclos). *Fundamentación médica del uso de
la medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias
Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Trombosis venosa profunda
Citopenias
Enfermedad pulmonar intersticial
Patología: Cáncer de Hígado (CHC)
Fundamento diagnóstico: Anatomía patológica.
Droga: Sorafenib
Fundamento terapéutico: Tratamiento de pacientes con carcinoma
hepatocelular en estadios avanzados (CHC), inoperable, sin
quimioterapia previa, con estado funcional Child-Pugh A, mayores de 18
años.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico o embolizaciones.
*Fundamentación médica del uso de la medicación sobre la cual se
solicita el reintegro con detalle de dosis/tiempo, respuesta,
asociación a otro agente antineoplásico y/o radioterapia, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado. *Aprobación por parte del Sistema
de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hipertensión arterial severa
Perforación gastrointestinal
Eventos cardiovasculares y/o tromboembólicos
Patología: Cáncer de Mama
Fundamento diagnóstico: Anatomía patológica.
Droga: Bevacizumab
Fundamento terapéutico: Tratamiento de pacientes en combinación con
paclitaxel o capecitabina como primera línea del cáncer de mama
metastático cuando otras opciones no sean apropiadas.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica efectuada por médico especialista. *Biopsia.
*Estadificación. *Receptores hormonales. *Expresión del receptor HER 2
neu. *Tratamientos previos (cirugía: protocolo quirúrgico;
radioterapia: protocolo de radioterapia). *Esquema utilizado: dosis,
tiempo y asociación a otros antineoplásicos. *Fundamentación médica del
uso de la medicación sobre la cual se solicita el reintegro con detalle
de dosis-tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Fulvestrant
Fundamento terapéutico: Tratamiento de pacientes postmenopáusicas con
cáncer de mama localmente avanzado o metastásico y con receptor
estrogénico positivo (actualizado si realizó tratamientos previos) cuya
enfermedad ha recidivado durante o después del tratamiento adyuvante
con antiestrógenos, o bien, cuya enfermedad ha progresado pese a un
tratamiento antiestrogénico.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica efectuada por médico especialista. *Biopsia.
*Estadificación. *Receptores hormonales. *Tratamientos previos
(quimioterapia u hormonoterapia: con detalle de droga/dosis/ciclos;
cirugía: protocolo quirúrgico; radioterapia: protocolo de
radioterapia). *Esquema utilizado: dosis, tiempo y asociación a otros
antineoplásicos. *Fundamentación médica del uso de la medicación sobre
la cual se solicita el reintegro con detalle de dosis-tiempo,
respuesta, asociación a otro agente antineoplásico y/o radioterapia,
firmada y sellada por médico tratante y por Auditor Médico del Agente
del Seguro de Salud. *Consentimiento informado.
Droga: Ixabepilona
Fundamento terapéutico: a) En combinación con capecitabina en
tratamiento de cáncer de mama metastático o localmente avanzado
resistente al tratamiento con antraciclina y un taxano o resistente a
antraciclina y contraindicado el uso de taxano; b) Como monoterapia
para el tratamiento del cáncer de mama metastático o localmente
avanzado en pacientes resistentes o refractarios a taxanos,
capecitabina y antraciclinas
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios.
*Estadificación. *Si hubiera realizado: protocolo quirúrgico, protocolo
de radioterapia y protocolo de quimioterapia (droga/dosis/ciclos).
*Fundamentación médica del uso de la medicación sobre la cual se
solicita el reintegro con detalle de dosis/tiempo, respuesta,
asociación a otro agente antineoplásico y/o radioterapia, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado. *Aprobación por parte del Sistema
de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Neuropatía periférica
Mielosupresión
Droga: Lapatinib
Fundamento terapéutico: Tratamiento de pacientes con diagnóstico de
cáncer de mama, mayores de 18 años, en las que se presuma una sobrevida
mayor a los 4 meses al momento de iniciar el tratamiento y que no
presenten metástasis cerebrales sintomáticas en los siguientes casos:
a) En combinación con capecitabina para cáncer de mama avanzado o en
estado metastásico cuyos tumores sobreexpresan ErbB2 y con terapia
previa incluyendo una antraciclina, un taxano y trastuzumab. b) En
combinación con Letrozol para mujeres post-menopáusicas con cáncer de
mama metastásico con receptor hormonal positivo que sobreexpresa el
receptor ErbB2 para las cuales está indicado el tratamiento hormonal.
c) En combinación con trastuzumab en pacientes con enfermedad
metastásica y receptor hormonal negativo que han progresado durante
tratamiento(s) previo(s) de trastuzumab en combinación con quimioterapia
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica.
*Expresión del receptor HER2 neu y receptores hormonales. *Si hubiera
realizado: protocolo quirúrgico, protocolo de radioterapia y protocolo
de quimioterapia (droga/dosis/ciclos). *Fundamentación médica del uso
de la medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento Informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Deterioro en la fracción de eyección
Prolongación del intervalo QT
Droga: Everolimus
Fundamento terapéutico: Tratamiento de pacientes con diagnóstico de
cáncer de mama avanzado (estadio IV), con receptores hormonales
positivos y HER2 neu negativo, que hubieran recibido tratamiento previo
con inhibidores de aromatasa, con enfermedad progresiva con una
sobrevida estimada mayor a los 4 meses al momento de iniciar el
tratamiento, mayores de 18 años sin presencia de metástasis cerebrales
sintomáticas
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica.
*Expresión del receptor HER2 neu y receptores hormonales. *Si hubiera
realizado: protocolo quirúrgico, protocolo de radioterapia y protocolo
de quimioterapia (droga/dosis/ciclos). *Fundamentación médica del uso
de la medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento Informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Hipercolesterolemia
Insuficiencia Renal
Droga: Pertuzumab
Fundamento terapéutico: En combinación con trastuzumab y docetaxel para
el tratamiento de pacientes adultos con cáncer de mama localmente
recidivante irresecable o metastásico HER2 positivo, que no han
recibido tratamiento previo antiHER2 o quimioterapia para la enfermedad
mestastásica.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios.
*Estadificación. *Receptores HER - 2 - NEU. *Si hubiera realizado:
protocolo quirúrgico, protocolo de radioterapia y protocolo de
quimioterapia (droga/dosis/ciclos). *Fundamentación médica del uso de
la medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Citopenia
Neuropatía periférica
Shock anafiláctico
Droga: Trastuzumab (Endovenoso -
Subcutaneo)
Fundamento terapéutico: A) Tratamiento de pacientes con cáncer de mama
precoz con HER2 positivo: 1) después de cirugía, quimioterapia
(adyuvante o neoadyuvante) y radioterapia (si corresponde), 2) después
de quimioterapia adyuvante con doxorrubicina y ciclofosfamida, en
combinación con paclitaxel o docetaxel, 3) en combinación con
quimioterapia adyuvante consistente en docetaxel y carboplatino. 4) en
combinación con quimioterapia neoadyuvante seguido de tratamiento en
adyuvancia para enfermedad localmente avanzada (incluyendo enfermedad
inflamatoria) o tumores mayores de 2 cm de diámetro. B) Tratamiento de
pacientes con cáncer de mama metastásico (CMM): 1) Como monoterapia
para el tratamiento de pacientes que hayan recibido, por lo menos, dos
regímenes quimioterápicos para su enfermedad metastásica. La
quimioterapia previa debe haber incluido, por lo menos, una
antraciclina y un taxano, excepto que los mismos no estén indicados en
tales pacientes. 2) En combinación con paclitaxel para el tratamiento
de pacientes que no hayan recibido quimioterapia para su enfermedad
metastásica y en los cuales no esté indicado un tratamiento con
antraciclinas. 3) En combinación con docetaxel para el tratamiento de
pacientes que no hayan recibido quimioterapia para su enfermedad
metastásica. 4) En combinación con un inhibidor de la aromatasa para el
tratamiento de pacientes posmenopáusicas con cáncer de mama metastásico
y receptor hormonal positivo, que no hayan sido previamente tratadas
con trastuzumab.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con descripción de las características clínicas de
presentación. *Estatificación. *Informe de Anatomía Patológica.
*Expresión del receptor HER2 neu y receptores hormonales. *Tratamientos
previos de quimioterapia efectuados con detalle de droga/dosis/tiempo y
respuesta. *Protocolo quirúrgico si se efectuó cirugía y protocolo de
radioterapia si fue efectuada. *Fundamentación médica del uso de la
medicación sobre la cual se solicita el reintegro, con detalle de
dosis-tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Trastuzumab Emtansina (TDMI-1)
Fundamento terapéutico: Como monoterapia para el tratamiento de
pacientes con cáncer de mama no resecable, localmente avanzado o
metastático HER2 positivo, que han recibido previamente tratamiento con
trastuzumab y un taxano.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios.
*Receptores HER - 2 - NEU. *Estatificación. *Si hubiera realizado:
protocolo quirúrgico, protocolo de radioterapia y protocolo de
quimioterapia (droga/dosis/ciclos). *Fundamentación médica del uso de
la medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias
Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Insuficiencia hepática
Disfunción ventricular
Hemorragia
Patología: Cáncer de ovario epitelial,
de Trompa de Falopio o Peritoneal Primario
Fundamento diagnóstico: Anatomía patológica.
Droga: Bevacizumab
Fundamento terapéutico: Tratamiento de pacientes con cáncer de ovario
epitelial, trompa de Falopio o peritoneal primario avanzado (estadios
FIGO IIIB, IIIC y IV), en combinación con carboplatino y paclitaxel o
gemcitabina, en primera línea luego de cirugía o ante la primera
recurrencia, en pacientes que presenten buen estado funcional (ECOG
0-2) y una expectativa de vida mayor a 1 año al momento de iniciar el
tratamiento.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos).*Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hemorragia gastrointestinal
Perforación gastrointestinal
Neutropenia
Patología: Cáncer de Páncreas
Fundamento diagnóstico: Anatomía patológica.
Droga: Erlotinib
Fundamento terapéutico: Tratamiento de primera línea en pacientes con
cáncer de páncreas localmente avanzado, no resecable o metastático, en
combinación con gemcitabina.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica efectuada por el médico especialista. *Estudios
complementarios con los que se arribó al diagnóstico de certeza.
*Estadificación. *Informe de Anatomía Patológica. *Detalle de
tratamientos previos, si fueron realizados. *Fundamentación médica del
uso de la medicación sobre la cual se solicita el reintegro con detalle
de dosis-tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Sunitinib
Fundamento terapéutico: Tratamiento de pacientes con tumores
neuroendócrinos pancreáticos bien diferenciados, no resecables,
localmente avanzados o metastásicos, con progresión de la enfermedad.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro de presentación y localización
del tumor. *Detallar los exámenes complementarios que avalan el
diagnóstico de certeza. *Estadificación. *Informe de Anatomía
Patológica. *Tratamientos previos efectuados con detalle de
droga/dosis/tiempo y respuesta. *Protocolo quirúrgico si se efectuó
cirugía y protocolo de radioterapia si fue efectuada. *Fundamentación
médica del uso de la medicación sobre la cual se solicita el reintegro
con detalle de dosis-tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Droga: Everolimus
Fundamento terapéutico: Tratamiento de pacientes mayores de 18 años,
con diagnóstico de tumor neuroendócrino de origen pancreático (PNET),
bien o moderadamente diferenciado, irresecable, localmente avanzado o
metastásico, con una sobrevida estimada mayor a los 4 meses al momento
de iniciar el tratamiento, que no presenten metástasis cerebrales
sintomáticas.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes. Información a aportar para el Sistema de
Tutelaje de Tecnologías Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados).
Hepatotoxicidad
Mielosupresión
Hipercolesterolemia
Droga: Nab Paclitaxel
Fundamento terapéutico: Tratamiento de primera línea de pacientes
adultos con adenocarcinoma de páncreas metastásico en combinación con
gemcitabina. Fundamento de reintegro: Documentación específica:
*Resumen de Historia Clínica con detalle de estadio evolutivo.
*Estudios complementarios. *Estadificación. *Si hubiera realizado:
protocolo quirúrgico, protocolo de radioterapia. *Esquemas terapéuticos
instituidos previamente (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Neuropatía periférica
Citopenias
Patología: Cáncer de Próstata
Fundamento diagnóstico: Anatomía patológica.
Droga: Cabazitaxel
Fundamento terapéutico: En combinación con prednisona o prednisolona
para el tratamiento de pacientes con cáncer de próstata metastático
hormono-resistente, tratados anteriormente con una pauta terapéutica
conteniendo docetaxel.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios.
*Estadificación. *Niveles de testosterona *Si hubiera realizado:
protocolo quirúrgico, protocolo de radioterapia y protocolo de
quimioterapia (droga/dosis/ciclos). *Fundamentación médica del uso de
la medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias
Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Citopenias
Hematuria
Fibrilación auricular
Droga: Enzalutamida
Fundamento terapéutico: Tratamiento de hombres adultos con cáncer de
próstata metastásico resistente a la castración cuya enfermedad ha
progresado durante o tras el tratamiento con docetaxel.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios.
*Estadificación. *Niveles de testosterona. *Si hubiera realizado:
protocolo quirúrgico, protocolo de radioterapia y protocolo de
quimioterapia (droga/dosis/ciclos). *Fundamentación médica del uso de
la medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados).
Neutropenia
Fracturas
Crisis epilépticas
Droga: Abiraterona
Fundamento terapéutico: En combinación con prednisona o prednisolona
para el tratamiento del cáncer de próstata metastásico resistente a la
castración en hombres adultos cuya enfermedad ha progresado durante o
tras un régimen de quimioterapia basado en docetaxel.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios.
*Estadificación. *Niveles de testosterona. *Si hubiera realizado:
protocolo quirúrgico, protocolo de radioterapia y protocolo de
quimioterapia (droga/dosis/ciclos). *Fundamentación médica del uso de
la medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Sepsis
Hepatotoxicidad
Rabdomiolisis
Patología: Cáncer de Pulmón
Fundamento diagnóstico: Anatomía patológica.
Droga: Bevacizumab
Fundamento terapéutico: Tratamiento de primera línea en pacientes con
diagnóstico de cáncer de pulmón no microcítico irresecable, mayores de
18 años, con estado funcional ECOG menor a 2, expectativa de vida mayor
a 3 meses, ausencia de metástasis cerebrales, estadios avanzados de la
enfermedad (estadio 111b, IV o recurrente), tipo histológico en el que
no predomine la celularidad escamosa, en un esquema basado en platino
que asocie dos agentes quimioterápicos, carboplatino y paclitaxel.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo de radioterapia y protocolo de
quimioterapia (droga/dosis/ciclos). *Fundamentación médica del uso de
la medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hemorragia gastrointestinal
Perforación gastrointestinal
Neutropenia
Droga: Crizotinib
Fundamento terapéutico: Tratamiento de pacientes con carcinoma de
pulmón no microcítico avanzado, positivo para la quinasa del linfoma
anaplásico (ALK), progresado a un esquema de quimioterapia basada en
platino.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios
donde debe incluir la mutación del gen ALK por método validado.
*Estadificación. *Si hubiera realizado: protocolo quirúrgico, protocolo
de radioterapia. *Esquemas terapéuticos instituidos previamente
(droga/dosis/ciclos). *Fundamentación médica del uso de la medicación
sobre la cual se solicita el reintegro con detalle de dosis/tiempo,
respuesta, asociación a otro agente antineoplásico y/o radioterapia,
firmada y sellada por médico tratante y por Auditor Médico del Agente
del Seguro de Salud. *Consentimiento informado. *Aprobación por parte
del Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias
Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Infecciones vía área
Neuropatías
Droga: Erlotinib
Fundamento terapéutico: Cualquiera de las siguientes indicaciones: 1)
tratamiento de primera línea de pacientes con cáncer de pulmón de
células no pequeñas (CPCNP) localmente avanzado o metastático con
mutaciones activadoras de la proteína quinasa del receptor del factor
de crecimiento epidérmico (EGF); 2) monoterapia de mantenimiento para
el tratamiento de pacientes con CPCNP avanzado o metastático con
enfermedad estable después de 4 ciclos de quimioterapia estándar basada
en platino; 3) Tratamiento de pacientes con CPCNP localmente avanzado o
metastático después de falla de al menos un régimen de quimioterapia
previo.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
Informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Insuficiencia renal
Toxicidad pulmonar
Hepatotoxicidad
Droga: Gefitinib
Fundamento terapéutico: Tratamiento de pacientes con diagnóstico de
cáncer no microcítico de pulmón en estadios avanzados de la enfermedad
(estadio IIIb, IV o recurrente), ausencia de metástasis cerebrales
activas que presenten mutaciones activadores de la proteína quinasa del
receptor del factor de crecimiento epidérmico (TK-EGFR) en los
siguientes casos: a) como primera línea de tumor localmente avanzado o
metastásico b) como segunda línea en tumor localmente avanzado o
metastásico, en quienes han recibido previamente quimioterapia.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Enfermedad pulmonar intersticial
Eventos cerebrovasculares
Hepatotoxicidad
Patología: Cáncer de Riñón
Fundamento diagnóstico: Anatomía patológica.
Droga: Axitinib
Fundamento terapéutico: Tratamiento del carcinoma de células renales
avanzado luego del fracaso del tratamiento con sunitnib o citoquinas.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios.
*Estadificación. *Si hubiera realizado: protocolo quirúrgico, protocolo
de radioterapia. *Esquemas terapéuticos instituidos previamente
(droga/dosis/ciclos). *Fundamentación médica del uso de la medicación
sobre la cual se solicita el reintegro con detalle de dosis/tiempo,
respuesta, asociación a otro agente antineoplásico y/o radioterapia,
firmada y sellada por médico tratante y por Auditor Médico del Agente
del Seguro de Salud. *Consentimiento informado. *Aprobación por parte
del Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hemorragia
Citopenia
Hepatotoxicidad
Droga: Bevacizumab
Fundamento terapéutico: Tratamiento de primera línea en pacientes con
diagnóstico de carcinoma de células renales avanzado con buen o
moderado pronóstico, con estado funcional ECOG entre 0-1, en
combinación con interferón alfa-2 a.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hemorragia gastrointestinal
Perforación gastrointestinal
Neutropenia
Droga: Sorafenib
Fundamento terapéutico: Tratamiento de pacientes con diagnóstico de
cáncer de células renales avanzado, estadio IV, con histología
predominante de células claras que han progresado en el tratamiento
previo de primera línea con estado funcional ECOG entre 0-1.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hipertensión arterial severa
Perforación gastrointestinal
Eventos cardiovasculares
Droga: Sunitinib
Fundamento terapéutico: 1) Tratamiento de primera línea en pacientes
con diagnóstico de carcinoma de células renales pacientes con
diagnóstico de cáncer de células renales avanzado o metastásico,
mayores de 18 años, con estado funcional ECOG entre 0-1.
2) Tratamiento de cáncer de células renales avanzado, estadio IV, con
histología predominante de células claras en pacientes que han
progresado en el tratamiento previo de primera línea.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes. Información a aportar para el Sistema de
Tutelaje de Tecnologías Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Disfunción ventricular
Eventos hemorrágicos
Droga: Pazopanib
Fundamento terapéutico: Tratamiento en pacientes con diagnóstico de
carcinoma de células renales avanzado, que han recibido tratamiento
previo con citoquinas, con 4, estado funcional ECOG entre 0-1.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes. Información a aportar para el Sistema de
Tutelaje de Tecnologías Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Eventos vasculares
Eventos hemorrágicos
Droga: Temsirolimus
Fundamento terapéutico: Tratamiento de pacientes con diagnóstico de
carcinoma de células renales metastásico como primera línea de
tratamiento con, por lo menos, 3 de los siguientes factores de mal
pronóstico: a) Niveles de LDH más de 1,5 veces lo normal; b) Niveles de
hemoglobina menor a lo normal para edad y sexo; c) Calcio corregido
mayor a 10 mg/dl (2,5 mmol/litro); d) Tiempo desde el diagnóstico menor
al año; e) Score de Karnofsky entre 60 y 70; f) Metástasis en múltiples
órganos.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios que demuestren factores de mal pronóstico (ver
fundamento terapéutico). *Estadificación. *Informe de Anatomía
Patológica. *Si hubiera realizado: protocolo quirúrgico, protocolo de
radioterapia y protocolo de quimioterapia
(droga/dosis/ciclos).*Fundamentación médica del uso de la medicación
sobre la cual se solicita el reintegro con detalle de dosis/tiempo,
respuesta, asociación a otro agente antineoplásico y/o radioterapia,
firmada y sellada por médico tratante y por Auditor Médico del Agente
del Seguro de Salud. *Consentimiento informado. *Aprobación por parte
del Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Reacción a la infusión
Enfermedad pulmonar intersticial
Hemorragia cerebral
Droga: Everolimus
Fundamento terapéutico: Tratamiento de segunda línea en pacientes con
diagnóstico de carcinoma de células renales avanzado, en los que la
enfermedad ha progresado luego del tratamiento con sunitinb o
Sorafenib, con estado funcional ECOG entre 0-1.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Mielosupresión
Hipercolesterolemia
Hepatotoxicidad
Patología: Cáncer en región de Cabeza
y Cuello
Fundamento diagnóstico: Anatomía patológica.
Droga: Cetuximab
Fundamento terapéutico: Tratamiento de pacientes adultos con tumores de
células escamosas (epiteliales) de cabeza y cuello en estadios
avanzados (enfermedad irresecable), con buen estado funcional: a) en
combinación con radioterapia para la enfermedad localmente avanzada; b)
en combinación con quimioterapia basada en platino para la enfermedad
recurrente y/o metastásica; c) como agente único ante el fracaso de la
quimioterapia previa.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por profesional
tratante y avalada, además, por el Auditor Médico del Agente del Seguro
de Salud, con firma y sello. *Consentimiento informado. *Aprobación por
parte del Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Neutropenia
Trombosis
Patología: Cáncer Gastrointestinal
Fundamento diagnóstico: Anatomía patológica.
Droga: Imatinib
Fundamento terapéutico: Tratamiento de pacientes adultos con tumores
del estroma gastrointestinal (GIST) malignos no resecables y/o
metastásicos Kit (CD 117) positivos y en adyuvancia luego de resección
completa del tumor.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro de presentación y localización
del tumor. *Detallar los exámenes complementarios que avalen el
diagnóstico. *Estadificación. *Informe de Anatomía Patológica.
*Marcador CD117. *Intervenciones efectuadas: cirugía de resección
parcial o total: protocolo quirúrgico-informe de criterios de
irresecabilidad o inoperabilidad. *Tratamiento sistémico previo:
droga/dosis/tiempo y respuesta. *Fundamentación médica del uso de la
medicación sobre la cual se solicita el reintegro con detalle de
dosis-tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Trastuzumab
Fundamento terapéutico: Tratamiento de pacientes con adenocarcinoma
gástrico o de la unión gastroesofágica metastásico, HER2 positivo, que
no hayan recibido tratamiento previo para las metástasis, en
combinación con capecitabina o 5-fluorouracilo y cisplatino.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro de presentación y localización
del tumor. *Detallar los exámenes complementarios que avalan el
diagnóstico de certeza. *Estadificación. *Anatomía Patológica.
*Expresión del receptor HER2 neu. *Intervenciones efectuadas: cirugía
de resección parcial o total: parte quirúrgico-informar criterios de
irresecabilidad o inoperabilidad. *Tratamiento sistémico previo:
droga/dosis/tiempo y respuesta. *Fundamentación médica del uso de la
medicación sobre la cual se solicita el reintegro con detalle de
dosis-tiempo, respuesta, asociación a otro agente antineoplásico y/o
radioterapia, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Sunitinib
Fundamento terapéutico: Tratamiento de pacientes mayores de 18 años con
diagnóstico de GIST, con: 1) progresión de la enfermedad durante el
tratamiento con imatinib o ante imposibilidad de recibir el mismo; 2)
buen estado funcional (ECOG menor a 2).
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Citopenias
Insuficiencia renal
Hepatotoxicidad
Patología: Cáncer Hipofisario
productor de Somatotrofina
Fundamento diagnóstico: Anatomía patológica.
Droga: Octreotida
Sinónimo: Octreotide
Fundamento terapéutico: Tratamiento de pacientes con cáncer hipofisario
productor de somatotrofina para el control de síntomas leves a
moderados.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro de presentación y localización
del tumor. *Detallar los exámenes complementarios que avalan el
diagnóstico de certeza. *Estadificación y Biopsia. *Niveles de
somatostatina. *Tratamientos previos efectuados. *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis-tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Droga: Lanreotida
Fundamento terapéutico: Tratamiento de pacientes con cáncer hipofisario
productor de somatotrofina para el control de síntomas leves a
moderados.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro de presentación y localización
del tumor. *Detallar los exámenes complementarios que avalan el
diagnóstico de certeza. *Estadificación y Biopsia. *Niveles de
somatostatina. *Tratamientos previos efectuados. *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis-tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Patología: Tumores Endocrinos Gastro-Entero-Pancreáticos Funcionales.
Fundamento diagnóstico: Anatomía patológica (incluyen a los tumores
carcinoides con características de síndrome carcinoide: VIPomas,
Glucagonomas, Gastrinomas/Síndrome de Zollinger-Ellison, Insulinomas,
GRFomas)
Droga: Octreotida
Fundamento terapéutico: Para el control de síntomas leves a moderados
en pacientes con síndrome carcinoide.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Exámenes complementarios que avalan el diagnóstico.
*Estadificación. *Anatomía Patológica. *Tratamientos previos
instituidos (cirugía de resección en casos localizados/caso contrario
fundamentar irresecabilidad). *Fundamentación médica donde detalle la
medicación sobre la cual se solicita el reintegro con dosis
utilizada/tiempo/respuesta, firmada y sellada por el médico tratante y
por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Droga: Lanreotida
Fundamento terapéutico: Para el control de síntomas leves a moderados
en pacientes con síndrome carcinoide.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Exámenes complementarios que avalan el diagnóstico.
*Estadificación. *Anatomía Patológica. *Tratamientos previos
instituidos (cirugía de resección en casos localizados/caso contrario
fundamentar irresecabilidad). *Fundamentación médica donde detalle la
medicación sobre la cual se solicita el reintegro con dosis
utilizada/tiempo/respuesta, firmada y sellada por médico tratante y por
Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Patología: Dermatofibrosarcoma
protuberans
Fundamento diagnóstico: Anatomía patológica.
Droga: Imatinib
Fundamento terapéutico: Tratamiento de pacientes con
dermatofibrosarcoma protuberans irresecable, recidivante y/o
metastático.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Traslocación cromosoma 17; 22 *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Hemorragia gastrointestinal
Toxicidad hematológica (trombocitopenia/neutropenia/anemia)
Patología: Leucemia de Células Vellosas
Fundamento diagnóstico: Anatomía patológica.
Droga: Cladribine
Fundamento terapéutico: Tratamiento de pacientes con leucemia de
células vellosas como primera línea.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico, estadio y de los
estudios complementarios efectuados, inmunofenotipo y genotipo con los
que se arribó al diagnóstico. *Tratamientos previos instituidos con
detalle de esquema y asociaciones medicamentosas efectuadas
(drogas/dosis/ciclos). *En los casos en que la medicación sobre la cual
se solicita el reintegro se deba utilizar en primera línea de
tratamiento, detallar esquema y asociaciones medicamentosas efectuadas
(drogas/dosis/ciclos). *Prescripción con firma y sello del médico
tratante y del del Auditor Médico del Agente del Seguro de Salud.
*Consentimiento informado.
Patología: Leucemia Linfática Crónica
Fundamento diagnóstico: Anatomía patológica.
Droga: Rituximab
Fundamento terapéutico: En combinación con quimioterapia en el
tratamiento de pacientes con leucemia linfática crónica (LLC), CD 20+,
que no hayan sido tratados previamente o que estén en recidiva o
refractarios a un tratamiento previo.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Debe constar además en este documento, el
estadio, los tratamientos previos instituidos (con detalle del esquema
utilizado drogas/dosis/cantidad de ciclos) y demostración el fracaso de
los mismos. *En los casos en que la medicación sobre la cual se
solicita el reintegro se deba utilizar en primera línea de tratamiento,
detallar esquema y asociaciones medicamentosas efectuadas
(drogas/dosis/ciclos). *Prescripción con firma y sello del médico
tratante y del Auditor Médico del Agente del Seguro de Salud.
*Consentimiento informado.
Droga: Cladribine
Fundamento terapéutico: En combinación con quimioterapia en el
tratamiento de pacientes con leucemia linfática crónica (LLC) que hayan
sido tratados previamente o que estén en recidiva o refractarios a un
tratamiento previo con por lo menos un régimen conteniendo un agente
alquilante.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico de certeza. *Debe constar además en este
documento, el estadio, los tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos) y
demostración el fracaso de los mismos. *En los casos en que la
medicación sobre la cual se solicita el reintegro se deba utilizar en
primera línea de tratamiento, detallar esquema y asociaciones
medicamentosas efectuadas (drogas/dosis/ciclos). *Prescripción con
firma y sello del médico tratante y del Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Bendamustina
Fundamento terapéutico: Primera línea en pacientes con leucemia
linfática crónica (estadio de Binet B o C), en pacientes para los que
no es apropiada una quimioterapia combinada con fludarabina.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Debe constar además en este documento, el
estadio, los tratamientos previos instituidos (con detalle del esquema
utilizado drogas/dosis/cantidad de ciclos) y demostración el fracaso de
los mismos. *En los casos en que la medicación sobre la cual se
solicita el reintegro se deba utilizar en primera línea de tratamiento,
detallar esquema y asociaciones medicamentosas efectuadas
(drogas/dosis/ciclos). *Prescripción con firma y sello del médico
tratante y del Auditor Médico del Agente del Seguro de Salud.
*Consentimiento informado.
Patología: Leucemia Linfoblástica Aguda
Fundamento diagnóstico: Anatomía patológica.
Droga: Clofarabina
Fundamento terapéutico: Tratamiento de pacientes menores de 21 años con
diagnóstico de leucemia linfoblástica aguda que han presentado una
recidiva o son refractarios luego de un mínimo de dos regímenes previos.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio de la enfermedad. *Tratamientos previos
instituidos (con detalle del esquema utilizado drogas/dosis/cantidad de
ciclos). *Esquema y asociaciones medicamentosas efectuadas
(drogas/dosis/ciclos) y respuesta. *Prescripción con firma y sello del
médico tratante y del Auditor Médico del Agente del Seguro de Salud.
*Consentimiento informado. *Aprobación por parte del Sistema de
Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida global
Tiempo de sobrevida libre de progresión
Remisión completa
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Sepsis
Síndrome de lisis tumoral
Derrame pericárdico
Droga: Dasatinib
Fundamento terapéutico: LLA con cromosoma Filadelfia positivo y crisis
blástica linfoide procedente de LMC con resistencia o intolerancia al
tratamiento previo.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico de certeza. *Debe constar además en este
documento, el estadio, los tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos) y
demostración el fracaso de los mismos. *En los casos en que la
medicación sobre la cual se solicita el reintegro se deba utilizar en
primera línea de tratamiento, detallar esquema y asociaciones
medicamentosas efectuadas (drogas/dosis/ciclos). *Prescripción con
firma y sello del médico tratante y del Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Pegasparraginasa
Fundamento terapéutico: 1) Primera línea en pacientes pediátricos y
adultos, con leucemia linfoblástica aguda (LLA) como componente de un
régimen de poliquimioterapia. 2) En combinación con otros agentes
quimioterápicos, para el tratamiento de pacientes con leucemia
linfoblástica aguda (LLA), pediátricos y adultos, con hipersensibilidad
conocida a la L-asparaginasa.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Imatinib
Fundamento terapéutico: Pacientes con diagnóstico de Leucemia
Linfoblástica Aguda (LLA) con mutación del cromosoma de Filadelfia, en
fase de recaída o refractaria a tratamientos quimioterápicos previos,
en monoterapia o como parte de esquema de quimioterapia en LLA de
reciente diagnóstico.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida global
Tiempo de sobrevida libre de progresión
Remisión completa
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Síndrome de lisis tumoral
Eventos hemorrágicos
Patología: Leucemia Mieloide Crónica
Fundamento diagnóstico: Anatomía patológica
Droga: Imatinib
Fundamento terapéutico: 1) Pacientes adultos y pediátricos con leucemia
mieloide crónica (LMC), cromosoma Filadelfia positivo (Ph +) (bcr-abl)
de diagnóstico reciente para los que no se considera como tratamiento
de primera línea el trasplante de médula ósea 2) Pacientes adultos y
pediátricos con LMC Ph + en fase crónica tras el fallo del tratamiento
con interferón-alfa, o en fase acelerada o crisis blástica.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Dasatinib
Fundamento terapéutico: 1) Pacientes con diagnóstico de Leucemia
Mieloide Crónica cromosoma Filadelfia positivo (Ph+) en fase crónica
acelerada, mieloblástica o linfoblástica con resistencia o intolerancia
al tratamiento previo, en el que debe haber estado incluido el
imatinib. 2) Pacientes con diagnóstico de Leucemia Mieloide Crónica
(LMC) en fase crónica de reciente diagnóstico, cromosoma Filadelfia
positivo (Ph+).
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de remisión citogenética
Tiempo de remisión molecular
Tiempo de remisión hematológica
Tiempo de sobrevida libre de enfermedad
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Mielosupresión
Eventos cardiovasculares
Eventos hemorrágicos
Droga: Nilotinib
Fundamento terapéutico: 1) Tratamiento de pacientes adultos con
Leucemia Mieloide Crónica cromosoma Filadelfia positivo (LMC Ph+) de
reciente diagnóstico en fase crónica; 2) Tratamiento de la LMC Ph+ en
fase crónica o en fase acelerada en pacientes adultos con resistencia o
intolerancia a por lo menos un tratamiento previo, incluido el
tratamiento con imatinib.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de remisión citogenética
Tiempo de remisión molecular
Tiempo de remisión hematológica
Tiempo de sobrevida libre de enfermedad
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Mielosupresión
Prolongación del intervalo QT
Síndrome de lisis tumoral
Patología: Leucemia Pro Mielocítica
Fundamento diagnóstico: Anatomía patológica
Droga: Trióxido de Arsénico
Fundamento terapéutico: Inducción de la remisión y consolidación en
pacientes adultos con Leucemia Promielocítica aguda, refractaria o
recidivante, caracterizada por la presencia de translocación (15; 17)
y/o la presencia del gen alfa (PML /RAR alfa). El tratamiento anterior
debe haber incluido un retinoide y quimioterapia.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Tiempo de remisión completa
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Síndrome de diferenciación APL
Alteraciones en el ECG
Hiperleucocitosis
Patología: Linfoma Cutáneo
Fundamento diagnóstico: Anatomía patológica
Droga: Bexaroteno
Fundamento terapéutico: Tratamiento de las manifestaciones cutáneas de
pacientes en estadios avanzados de linfoma cutáneo de células T (LCCT)
en pacientes adultos resistentes, al menos, a un tratamiento sistémico.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad
Tiempo de sobrevida
Tiempo de respuesta parcial
Tiempo de respuesta completa
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Anemia
Leucopenia
Hepatotoxicidad
Patología: Linfoma de Células del Manto
Fundamento diagnóstico: Anatomía patológica
Droga: Bortezomib
Fundamento terapéutico: Pacientes con Linfoma de Células del Manto,
cuya enfermedad ha progresado luego de un esquema de tratamiento
quimioterápico.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad
Tiempo de remisión completa
Tiempo de remisión parcial
Tiempo de sobrevida global
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Neutropenia
Trombocitopenia
Infecciones severas
Patología: Linfoma No Hodgkin Folicular
Fundamento diagnóstico: Anatomía patológica
Droga: Rituximab (Endovenoso -
Subcutaneo)
Fundamento terapéutico: En cualquiera de las siguientes situaciones: a)
En combinación con quimioterapia en el tratamiento de pacientes con
linfoma no-Hodgkin folicular estadios III-IV que no hayan sido tratados
previamente; b) Tratamiento de mantenimiento de pacientes con linfoma
folicular que hayan respondido al tratamiento de inducción; c)
Tratamiento de pacientes con linfoma no-Hodgkin folicular estadios
III-IV que son quimiorresistentes o están en su segunda o posterior
recidiva tras la quimioterapia; d) en combinación con quimioterapia
CHOP (ciclofosfamida, doxorubicina, vincristina, prednisolona) en el
tratamiento de pacientes con linfoma no-Hodgkin difuso de células B
grandes CD20 positivas.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos) y
demostración el fracaso de los mismos. *En los casos en que la
medicación sobre la cual se solicita el reintegro se deba utilizar en
primera línea de tratamiento, detallar esquema y asociaciones
medicamentosas efectuadas (drogas/dosis/ciclos) y respuesta.
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Bendamustina
Fundamento terapéutico: Monoterapia en linfomas indolentes no Hodgkin
de células B, que hayan progresado durante un lapso de 6 meses luego
del tratamiento con Rituximab o un régimen que contenga Rituximab.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos) y
demostración el fracaso de los mismos. *En los casos en que la
medicación sobre la cual se solicita el reintegro se deba utilizar en
primera línea de tratamiento, detallar esquema y asociaciones
medicamentosas efectuadas (drogas/dosis/ciclos) y respuesta.
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad
Tiempo de remisión completa
Tiempo de remisión parcial
Tiempo de sobrevida global
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Neutropenia
Trombocitopenia
Anemia
Patología: Mastocitosis Sistémica
Agresiva
Fundamento diagnóstico: Anatomía patológica
Droga: Imatinib
Fundamento terapéutico: Pacientes adultos con diagnóstico de
Mastocitosis
Sistémica Agresiva, sin la mutación del D816V o c-Kit o con estado
mutacional del c-Kit desconocido.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción de especialista con firma y sello del médico tratante y
del Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad
Tiempo de remisión completa
Tiempo de remisión parcial
Tiempo de sobrevida global
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Síndrome de lisis tumoral
Hepatotoxicidad
Edemas
Patología: Mielofibrosis
Fundamento diagnóstico: Criterios diagnósticos elaborados por la
Organización Mundial de la Salud (OMS) para mielofibrosis. Dicha
combinación de criterios clasifica a la mielofibrosis como: Primaria,
secundaria a Policitemia Vera y secundaria a Trombocitemia Esencial.
Droga: Ruxolitinib
Fundamento terapéutico: Tratamiento de la esplenomegalia o los síntomas
relacionados con la enfermedad en pacientes adultos con mielofibrosis
primaria o secundaria a policitemia vera o trombocitemia escencial con
riesgo intemedio-2 o alto del Sistema IPSS, resistente o refractaria a
otros tratamientos o no candidatos a trasplante de médula ósea.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios
para arribar al diagnóstico. *Estadificación del riesgo IPSS *.
*Fundamentación médica del uso de la medicación sobre la cual se
solicita el reintegro con detalle de dosis/tiempo, respuesta, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado. *Aprobación por parte del Sistema
de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Reducción del volumen del bazo
Modificación en la calidad de vida
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hemorragia
Citopenia
Hepatotoxicidad
Patología: Síndrome Hipereosinofílico
Fundamento diagnóstico: Presencia en sangre de hipereosinofilia (1,5 x
109 eosinófilos/l) durante más de 6 meses, sin causas explicables,
sumado a la presencia del gen de fusión de dos genes: el FIP1-Like 1
(FIP1L1) y el Receptor Alfa del Factor de Crecimiento derivado de
Plaquetas (PDGFRA, por sus siglas en inglés), denominada FIP1L1-PDGFRA.
Droga: Imatinib
Fundamento terapéutico: Pacientes con diagnóstico de Síndrome
Hipereosinofílico o Leucemia Eosinófila Crónica, con reordenación
FIP1L1-PDFGR positiva.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica. *Laboratorio donde se demuestre hiperosinofilia.
*Estudios complementarios realizados: determinación de reordenación
FIP1L1-PDFGR, punción aspiración de médula ósea. *Detalle de
tratamientos previos realizados *Fundamentación médica del uso de la
medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otros agentes terapéuticos,
firmada y sellada por médico tratante y por Auditor Médico del Agente
del Seguro de Salud. *Consentimiento informado. *Aprobación por parte
del Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Remisión completa (de corresponder informar tiempo)
Remisión parcial (de corresponder informar tiempo)
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hemorragia gastrointestinal
Trombocitopenia/neutropenia
Hepatotoxicidad
Patología: Síndrome Mielodisplásico
Fundamento diagnóstico: Anatomía patológica
Droga: Decitabina
Fundamento terapéutico: Tratamiento de pacientes como primera línea o
segunda línea de todos los subtipos (anemia refractaria, anemia
refractaria con sideroblastos anillados, anemia refractaria con exceso
de blastos, anemia refractaria con exceso de blastos en transformación
y leucemia mielomonocítica crónica) y los grupos internacionales del
sistema de puntuación pronóstica intermedio 1, intermedio 2 y de alto
riesgo.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de respuesta completa
Tiempo de respuesta parcial
Tiempo de sobrevida
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Neutropenia
Trombocitopenia
Hiperglucemia
Droga: Imatinib
Fundamento terapéutico: Tratamiento de pacientes adultos con
diagnóstico de síndrome mielodisplásico asociado a la presencia de
rearreglos del receptor de factor de crecimiento de plaquetas.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de respuesta completa
Tiempo de respuesta parcial
Tiempo de sobrevida
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Síndrome de lisis tumoral
Hepatotoxicidad
Neutropenia
Droga: Lenalidomida
Fundamento terapéutico: Tratamiento de pacientes con síndrome
mielodisplásico de riesgo bajo o intermedio-1 asociados a una anomalía
citogenética de deleción 5q aislada, con requerimiento tranfusional y
cuando otras opciones terapéuticas son insuficientes o inadecuadas.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y de los estudios
complementarios efectuados, inmunofenotipo y genotipo con los que se
arribó al diagnóstico. *Estadio. *Tratamientos previos instituidos (con
detalle del esquema utilizado drogas/dosis/cantidad de ciclos). *En los
casos en que la medicación sobre la cual se solicita el reintegro se
deba utilizar en primera línea de tratamiento, detallar esquema y
asociaciones medicamentosas efectuadas (drogas/dosis/ciclos).
*Prescripción con firma y sello del médico tratante y del Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de respuesta completa
Tiempo de respuesta parcial
Tiempo de sobrevida
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Nefrotoxicidad
Hipotiroidismo
Eventos tromboembólicos
Patología: Mieloma Múltiple
Fundamento diagnóstico: El diagnóstico de Mieloma Múltiple incluye las
siguientes características: a) Células plasmáticas clonales en biopsia
de médula ósea o en biopsia de otros tejidos (plasmacitoma); b)
proteína monoclonal en el suero o en la orina (paraproteína); c)
evidencia de una lesión en un órgano o tejido: hipercalcemia;
insuficiencia renal atribuible al mieloma; anemia; lesiones óseas;
infecciones graves frecuentes; amiloidosis en otros órganos; síndrome
de hiperviscosidad.
Droga: Bortezomib
Fundamento terapéutico: Pacientes con mieloma múltiple, como
monoterapia o en combinación con otros fármacos, como tratamiento de
pacientes en primera o segunda línea de tratamiento.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle de las manifestaciones y del tipo de
mieloma. *Hallazgos de laboratorio que avalen el diagnóstico:
proteinograma, dosaje de inmunoglobulinas, proteinuria de Bence-Jones,
hipercalcemia, insuficiencia renal, medulograma con biopsia y punción
aspiración de médula ósea con estudio citogenética para evaluar carga
tumoral y pronóstico. *Tratamiento inicial instituido con detalle de
droga/dosis/tiempo/respuesta. *Debe presentarse la certificación del
diagnóstico y su forma clínica con firma y sello del médico
especialista en Hematología. *La solicitud del medicamento sobre el
cual se solicita reintegro debe contener el detalle de la dosis
utilizada/tiempo/respuesta firmada y sellada por el médico tratante y
por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Droga: Lenalidomida
Fundamento terapéutico: En combinación con dexametasona está indicado
para el tratamiento de pacientes con mieloma múltiple que han recibido
por lo menos una terapia anterior y no han respondido al tratamiento.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle de las manifestaciones y del tipo de
mieloma. *Hallazgos de laboratorio que avalen el diagnóstico:
proteinograma, dosaje de inmunoglobulinas, proteinuria de Bence-Jones,
hipercalcemia, insuficiencia renal, medulograma con biopsia y punción
aspiración de médula ósea con estudio citogenetico para evaluar carga
tumoral y pronóstico. *Tratamiento inicial instituido con detalle de
droga/dosis/tiempo/respuesta. *Debe presentarse la certificación del
diagnóstico y su forma clínica con firma y sello del médico
especialista en Hematología. *La solicitud del medicamento sobre el
cual se solicita reintegro debe contener el detalle de la dosis
utilizada/tiempo/respuesta firmada y sellada por el médico tratante y
por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Droga: Bendamustina
Fundamento terapéutico: Terapia de primera línea en mieloma múltiple
(estadio II de Durie-Salmon con progresión o estadio III), en
combinación con prednisona, en pacientes mayores de 65 años, no
candidatos apropiados para un transplante autólogo de células madre y
que ya presentan una neuropatía clínica al momento del diagnóstico, con
lo que se excluye el tratamiento con talidomida o bortezomib.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle de las manifestaciones y del tipo de
mieloma. *Hallazgos de laboratorio que avalen el diagnóstico:
proteinograma, dosaje de inmunoglobulinas, proteinuria de Bence-Jones,
hipercalcemia, insuficiencia renal, medulograma con biopsia y punción
aspiración de médula ósea con estudio citogenético para evaluar carga
tumoral y pronóstico. *Tratamiento inicial instituido con detalle de
droga/dosis/tiempo/respuesta. *Debe presentarse la certificación del
diagnóstico y su forma clínica con firma y sello del médico
especialista en Hematología. *La solicitud del medicamento sobre el
cual se solicita reintegro debe contener el detalle de la dosis
utilizada/tiempo/respuesta firmada y sellada por médico tratante y por
Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Patología: Melanoma
Fundamento diagnóstico: Anatomía patológica
Droga: Ipilimumab
Fundamento terapéutico: Tratamiento de pacientes mayores de 18 años con
diagnóstico de melanoma cutáneo avanzado, irresecable y/o metastásico,
que hubieran recibido tratamiento previo sistémico, que se calcule
tengan una sobrevida mayor a los 4 meses al momento de iniciar el
tratamiento, y que no presenten metástasis cerebrales sintomáticas.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos).*Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Reacción mediada por respuesta inmunitaria que obliguen a la suspensión.
Reacción infusional fatal.
Perforación intestinal
Droga: Peginterferón alfa-2b
Fundamento terapéutico: Tratamiento adyuvante del melanoma cutáneo con
compromiso ganglionar dentro de los 84 días de resección quirúrgica
definitiva. Fundamento para reintegro: Documentación específica:
*Resumen de Historia Clínica con detalle de estadio evolutivo.
*Estudios complementarios. *Estadificación. *protocolo quirúrgico.
*Fundamentación médica del uso de la medicación sobre la cual se
solicita el reintegro con detalle de dosis/tiempo, respuesta,
asociación a otro agente antineoplásico y/o radioterapia, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado.
Droga: Temozolomida
Fundamento terapéutico: Tratamiento de primera línea para pacientes con
melanoma maligno avanzado metastásico.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Informe de Anatomía Patológica. *Si
hubiera realizado: protocolo quirúrgico, protocolo de radioterapia y
protocolo de quimioterapia (droga/dosis/ciclos). *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Droga: Vemurafenib
Fundamento terapéutico: Tratamiento de pacientes mayores de 18 años con
diagnóstico de melanoma cutáneo avanzado, irresecable y/o metastásico,
con mutación BRAF V600 positiva, que se calcule tengan una sobrevida
mayor a los 4 meses al momento de iniciar el tratamiento, y que no
presenten metástasis cerebrales sintomáticas.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Si hubiera realizado: protocolo
quirúrgico, protocolo de radioterapia y protocolo de quimioterapia
(droga/dosis/ciclos). *Mutación del BRAF V600. *Fundamentación médica
del uso de la medicación sobre la cual se solicita el reintegro con
detalle de dosis/tiempo, respuesta, asociación a otro agente
antineoplásico y/o radioterapia, firmada y sellada por médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Carcinoma basocelular
Neuropatía
Toxicidad en médula ósea
Patología: Sarcoma de Partes Blandas
Fundamento diagnóstico: Anatomía patológica.
Droga: Trabectedina
Fundamento terapéutico: Tratamiento en pacientes adultos con
leiomiosarcoma o liposarcoma en estadios avanzados, donde haya
fracasado la terapia con antraciclinas e ifosfamida o tengan
contraindicación para recibir estos agentes.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Si hubiera realizado: protocolo
quirúrgico, protocolo de radioterapia y protocolo de quimioterapia
(droga/dosis/ciclos). *Fundamentación médica del uso de la medicación
sobre la cual se solicita el reintegro con detalle de dosis/tiempo,
respuesta, asociación a otro agente antineoplásico y/o radioterapia,
firmada y sellada por médico y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado. *Aprobación por parte del Sistema
de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Neutropenia
Hepatotoxicidad
Hipopotasemia
Droga: Pazopanib
Fundamento terapéutico: Pacientes adultos con Sarcoma de Tejidos
Blandos (STB) avanzado que hayan recibido previamente tratamiento con
quimioterapia para enfermedad metastásica o cuya enfermedad ha
progresado en los 12 meses siguientes tras recibir tratamiento
neo-adyuvante y/o adyuvante.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Si hubiera realizado: protocolo
quirúrgico, protocolo de radioterapia y protocolo de quimioterapia
(droga/dosis/ciclos). *Fundamentación médica del uso de la medicación
sobre la cual se solicita el reintegro con detalle de dosis/tiempo,
respuesta, asociación a otro agente antineoplásico y/o radioterapia,
firmada y sellada por médico tratante y por Auditor Médico del Agente
del Seguro de Salud. *Consentimiento informado. *Aprobación por parte
del Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias
Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Eventos vasculares
Eventos hemorrágicos
Patología: Prevención de Recidiva del Carcinoma de Vejiga Fundamento
diagnóstico: Anatomía patológica.
Droga: Inmunocianina
Fundamento terapéutico: Pacientes adultos con diagnóstico cáncer de
vejiga no invasivo de músculo (p Ta/1 grado 2 o 3) comprobado
histológicamente y posterior a la resección transuretral completa,
cuando hubieran fracasado otras terapias.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de estadio evolutivo. *Estudios
complementarios. *Estadificación. *Si hubiera realizado: protocolo
quirúrgico, protocolo de radioterapia y protocolo de quimioterapia
(droga/dosis/ciclos). *Fundamentación médica del uso de la medicación
sobre la cual se solicita el reintegro con detalle de dosis/tiempo,
respuesta, asociación a otro agente antineoplásico y/o radioterapia,
firmada y sellada por médico tratante y por Auditor Médico del Agente
del Seguro de Salud. *Consentimiento informado. *Aprobación por parte
del Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida
Tiempo de sobrevida libre de progresión
Modificación en la calidad de vida (según escala ECOG o Karnofsky)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hepatotoxicidad
Leucocituria estéril
Dolor vesical
Sistema orgánico funcional: Multisistémico
Afección de la salud: Inmunodeficiencias
Patología: Hipogamablobulinemia
secundaria
Fundamento diagnóstico: Pacientes con infecciones recurrentes severas
que requieran tratamientos antibióticos endovenosos, en los cuales se
demuestre alguna alteración en la inmunidad a través de exámenes de
laboratorio (hemograma, recuento de glóbulos blancos, proteinograma,
dosaje de inmunoglobulinas, CD19, CD4, CD8, células natural killer, o
alteraciones en la citometría de flujo).
Droga: Inmunoglobulina humana
inespecífica endovenosa / subcutánea
Fundamento terapéutico: Pacientes con diagnóstico de inmunodeficiencia
secundaria tales como el mieloma múltiple o la leucemia linfática
crónica con hipogamaglobulinemia severa y recidivas de infecciones
bactrianas, infección de HIV por transmisión perinatal con recidivas de
infecciones bacterianas.
Fundamento de reintegro: Documentación médica específica: *Resumen de
Historia Clínica con cuadro clínico, y estudios complementarios que
fundamenten el diagnóstico. *Tratamientos instituidos previamente
(droga/dosis/tiempo y respuesta). *Fundamentación médica de la
medicación sobre la cual se solicita el reintegro con detalle en dosis
utilizada/tiempo y respuesta, firmada y sellada por médico tratante y
por Auditor del Agente del Seguro de Salud. *Consentimiento informado.
Patología: Inmunodeficiencia primaria
Fundamento diagnóstico: Pacientes pediátricos con infecciones severas
recurrentes y/o disminución en la curva de crecimiento, en los cuales
se demuestre alguna alteración en la inmunidad a través de exámenes de
laboratorio (hemograma, recuento de glóbulos blancos, proteinograma,
dosaje de inmunoglobulinas, CD19, CD4, CD8, células natural killer, o
alteraciones en la citometría de flujo).
Droga: Inmunoglobulina humana
inespecífica endovenosa/subcutánea.
Fundamento terapéutico: Pacientes con inmunodeficiencias primarias como
consecuencia de hipogamaglobulinemia o agamaglobulinemia o disfunción
de la inmunidad humoral.
Fundamento de reintegro: Documentación médica específica: *Resumen de
Historia Clínica con cuadro clínico y estudios complementarios que
fundamenten el diagnóstico (ver Fundamentos diagnósticos).
*Fundamentación médica de la medicación sobre la cual se solicita el
reintegro con detalle en dosis utilizada/tiempo y respuesta, firmada y
sellada por médico tratante y por Auditor del Agente del Seguro de
Salud. *Consentimiento informado.
Sistema orgánico funcional:
Multisistémico
Afección de la salud: Insuficiencia
con riesgo de vida de uno o más órganos o tejidos
Patología: Rechazo de órgano o tejido
Droga: Belatacept
Fundamento terapéutico: Drogas inmunodepresoras en la etapa posterior o
concomitante a la realización del transplante de riñón, en pacientes
adultos con serología positiva para el virus Epstein-Barr (EBV+) de por
vida del paciente. Fundamento para reintegro: Documentación médica
específica: *Resumen de historia clínica con detalle del cuadro clínico
que culminó en el Trasplante. *Detalle del esquema inmunosupresor con
droga/dosis. *Consentimiento informado.
Droga: Ciclosporina
Fundamento terapéutico: Drogas inmunodepresoras en la etapa posterior o
concomitante a la realización de los transplantes, de por vida del
paciente. Para cualquier órgano o tejido, y como agente único o
asociado a corticoide.
Fundamento para reintegro: Documentación médica específica: *Resumen de
historia clínica con detalle del cuadro clínico que culminó en el
Trasplante. *Detalle del esquema inmunosupresor con droga/dosis.
*Consentimiento informado.
Droga: Micofenolato
Sinónimo: Micofenolato Mofetil o Micofenolato Sódico
Fundamento terapéutico: Drogas inmunodepresoras en la etapa posterior o
concomitante a la realización de los transplantes, de por vida del
paciente. Fundamento para reintegro: Documentación médica específica:
*Resumen de historia clínica con detalle del cuadro clínico que culminó
en el Trasplante. *Detalle del esquema inmunosupresor con droga/dosis.
*Consentimiento informado.
Droga: Sirolimus
Fundamento terapéutico: Drogas inmunodepresoras en la etapa posterior o
concomitante a la realización de los transplantes, de por vida del
paciente. Fundamento para reintegro: Documentación médica específica:
*Resumen de historia clínica con detalle del cuadro clínico que culminó
en el Trasplante. *Detalle del esquema inmunosupresor con droga/dosis.
*Consentimiento informado.
Droga: Tacrolimus
Fundamento terapéutico: Drogas inmunodepresoras en la etapa posterior o
concomitante a la realización de los transplantes, de por vida del
paciente. Para transplante de riñón, hígado o corazón.
Fundamento para reintegro: Documentación médica específica: *Resumen de
historia clínica con detalle del cuadro clínico que culminó en el
Trasplante. *Detalle del esquema inmunosupresor con droga/dosis.
*Consentimiento informado.
Droga: Everolimus
Fundamento terapéutico: Drogas inmunodepresoras en la etapa posterior o
concomitante a la realización de los transplantes, de por vida del
paciente. Para cualquier órgano o tejido, y como agente único o
asociado a corticoide.
Fundamento para reintegro: Documentación médica específica: *Resumen de
historia clínica con detalle del cuadro clínico que culminó en el
Trasplante. *Detalle del esquema inmunosupresor con droga/dosis.
*Consentimiento informado.
Droga: Inmunoglobulina humana
inespecífica endovenosa
Fundamento terapéutico: Drogas inmunodepresoras en la etapa posterior o
concomitante a la realización de los transplantes del Anexo II de la
presente. Para rechazo agudo vascular.
Fundamento para reintegro: Documentación médica específica: *Resumen de
historia clínica con detalle del cuadro clínico que culminó en el
Trasplante. *Detalle del esquema inmunosupresor con droga/dosis.
*Consentimiento informado.
Droga: Timoglobulina
Sinónimo: Inmunoglobulina Antitimocito
Humana
Fundamento terapéutico: Tratamiento de la enfermedad injerto contra
huésped aguda corticorresistente.
Fundamento para reintegro: Documentación médica específica: *Resumen de
historia clínica con detalle del cuadro clínico que culminó en el
Trasplante. *Detalle del esquema inmunosupresor con droga/dosis.
*Consentimiento informado.
Droga: Valganciclovir
Fundamento terapéutico: Prevención de la enfermedad por citomegalovirus
(CMV) en pacientes receptores de transplantes de órganos sólidos,
tejidos o células, que se encuentran en condiciones de riesgo de
contraer dicha enfermedad.
Fundamento de reintegro: *Constancia de transplante. *Fundamentación
médica de la medicación que se solicita, detallando las dosis
utilizadas/tiempo /respuesta /asociaciones a otras drogas firmada y
sellada por el médico tratante y por Auditor Médico del Agente del
Seguro de Salud. *Serologías para CMV del donante y del receptor.
*Consentimiento informado.
Sistema
orgánico funcional: Multisistémico
Afección de la salud: Trastorno del
Crecimiento
Patología: Acromegalia
Fundamento diagnóstico: 1) Niveles de factor de crecimiento tipo
insulina-I (IGF-I) o somatomedina C; 2) Curva de tolerancia a la
glucosa con falta de supresibilidad de los niveles de hormona de
crecimiento a <1 ng/ml, o la presencia de una elevación paradójica
de ésta.
Droga: Pegvisomant
Fundamento terapéutico: Tratamiento de pacientes con acromegalia que no
hayan respondido de forma adecuada a tratamiento con cirugía y/o
radiación y que el tratamiento con octreotida o lanreotida no haya
normalizado los valores del factor de crecimiento I tipo insulina
(IGFI), o no pueda ser tolerado.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro. *Estudios complementarios
efectuados para arribar al diagnóstico de certeza. *Esquema terapéutico
previo instituido en detalle, incluyendo parte quirúrgico, plan de
radioterapia. *Justificación médica de la utilización del agente
medicamento sobre el cual se solicita el reintegro informando dosis
utilizadas, tiempo y respuesta, firmada y sellada por el médico
tratante y por el Auditor Médico del Agente del Seguro de Salud.
*Consentimiento informado.
Droga: Octreotida
Fundamento terapéutico: Pacientes en que la cirugía o radioterapia son
inadecuados o ineficaces, así como el período interino hasta que la
radioterapia sea eficaz.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico. *Estudios
complementarios efectuados para arribar al diagnóstico de certeza.
*Esquema terapéutico previo instituido en detalle, incluyendo parte
quirúrgico, plan de radioterapia. *Justificación médica de la
utilización del agente sobre el cual se solicita el reintegro
informando dosis utilizadas, tiempo y respuesta firmada y sellada por
el médico tratante y por el Auditor Médico del Agente del Seguro de
Salud. *Consentimiento informado.
Droga: Lanreotida
Fundamento terapéutico: Pacientes en que la cirugía o radioterapia son
inadecuados o ineficaces, así como el período interino hasta que la
radioterapia sea eficaz.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico. *Estudios
complementarios efectuados para arribar al diagnóstico de certeza.
*Esquema terapéutico previo instituido en detalle, incluyendo parte
quirúrgico, plan de radioterapia. *Justificación médica de la
utilización del agente sobre el cual se solicita el reintegro
informando dosis utilizadas, tiempo y respuesta firmada y sellada por
el médico tratante y por el Auditor Médico del Agente del Seguro de
Salud. *Consentimiento informado.
Patología: Insuficiencia renal Crónica
en la infancia
Fundamento diagnóstico: Filtrado glomerular menor a 90 ml/min
Droga: Hormona de crecimiento
Sinónimo: Somatotrofina
Fundamento terapéutico: No se reconocerá la cobertura del apoyo
financiero solicitado en los siguientes casos: 1) Niños con baja
estatura idiopática. 2) Niños que están recibiendo Hormona de
Crecimiento y que presenten: a) edad ósea igual o mayor a 14 años en
niñas y 16 años en varones. b) incremento de velocidad de crecimiento
menor a 2 cm. por año luego de un año de tratamiento. c) cierre de los
cartílagos de crecimiento.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia clínica firmado y sellado por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Constancia de diagnóstico de
Insuficiencia Renal, con detalle de tratamiento dialítico, si
correspondiese. *Tabla de crecimiento pondoestatural. *Edad ósea.
*Consentimiento informado firmado por padres o tutor.
Patología: Retardo del Crecimiento
Intrauterino
Fundamento diagnóstico: Niño con peso o talla al nacer que se encuentre
por debajo de los 2 desvíos estándares (debajo del percentil 3) de la
media.
Droga: Hormona de crecimiento
Sinónimo: Somatotrofina
Fundamento terapéutico: Niños nacidos pequeños para edad gestacional
(desvío estándar: más de 2,25) con el subsecuente déficit de
crecimiento a los 2 años o más que no hayan realizado un crecimiento
compensatorio.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica firmado y sellado por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Estudio genético (si
correspondiere). *Percentil al nacimiento. *Tabla de crecimiento
pondoestatural. *Edad ósea. *Consentimiento Informado firmado por
padres o tutor.
Patología: Síndrome de Prader Willi
Fundamento diagnóstico: a) hipotonía central neonata) e infantil con
pobre succión; mejora gradualmente con la edad; b) problemas de
alimentación en la infancia, con necesidad de técnicas especiales de
alimentación y una pobre o nula ganancia de peso; c) ganancia de peso
excesiva o rápida entre los 12 meses y los 6 años de edad; obesidad
central en ausencia de intervención; d) fenotipo facial característico
con dolicocefalia en la infancia, diámetro bifrontal disminuido, ojos
en forma de almendra, boca pequeña con labio inferior muy fino,
comisuras labiales curvadas hacia abajo (se requieren 3 o más de estos
síntomas); e) hipogonadismo, con alguna de las siguientes
características en función de la edad: 1) hipoplasia genital (hombres:
hipoplasia del escroto, criptorquidia, pene y/o testículos pequeños
para la edad [< percentil 5]; mujeres: ausencia o severa hipoplasia
del labio menor y/o del clítoris) 2) retraso o maduración gonadal
incompleta con retraso en signos puberales en ausencia de intervención
después de los 6 años de edad (hombres: gónadas pequeñas, disminución
del pelo en cara y cuerpo, ausencia de cambio de voz; mujeres:
amenorrea/oligomenorrea después de los 16 años); f) retraso en el
desarrollo global en niños menores de 6 años de edad; retraso mental
ligero o moderado, o problemas de aprendizaje en niños de más edad; g)
hiperfagia, obsesión con la comida; h) deleción del cromosoma 5q11-13
en alta resolución u otros defectos citogenéticos o moleculares,
incluida la disomía materna.
Droga: Hormona de crecimiento
Sinónimo: Somatotrofina
Fundamento terapéutico: No se reconocerá la cobertura del apoyo
financiero solicitado en los siguientes casos: 1) niños con baja
estatura idiopática; 2) niños que están recibiendo Hormona de
Crecimiento y que presenten: a) edad ósea igual o mayor a 14 años en
mujeres y 16 años en varones; b) incremento de velocidad de crecimiento
menor a 2 cm. por año luego de un año de tratamiento; c) cierre de los
cartílagos de crecimiento.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica firmado y sellado por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Nivel sérico de Hormona de
Crecimiento (HC): (ausente o disminuido en el comienzo del tratamiento
o normal durante el tratamiento y/o para la continuidad del mismo).
*Estudio Genético. *Tabla de crecimiento pondo estatural. *Edad ósea.
*Consentimiento Informado firmado por padres o tutor.
Patología: Déficit de Hormona de
Crecimiento
Fundamento diagnóstico: Niveles inferiores a los normales de Hormona de
Crecimiento, que ocasionen repercusión clínica, de etiología congénita
o adquirida.
Droga: Hormona de Crecimiento
Sinónimo: Somatotrofina
Fundamento terapéutico: No se reconocerá la cobertura del apoyo
financiero solicitado en los siguientes casos: 1) Niños con baja
estatura idiopática. 2) Niños que están recibiendo Hormona de
Crecimiento y que presenten: a) edad ósea igual o mayor a 14 años en
niñas y 16 años en varones. b) incremento de velocidad de crecimiento
menor a 2 cm. por año luego de un año de tratamiento. c) cierre de los
cartílagos de crecimiento.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica firmado y sellado por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Nivel sérico de Hormona de
Crecimiento (HC): (ausente o disminuido en el comienzo del tratamiento
o normal durante el tratamiento y/o para la continuidad del mismo).
*Estudio Genético (si correspondiere). *Tabla de crecimiento
pondoestatural. *Edad ósea. *Consentimiento Informado firmado por
padres o tutor.
Patología: Síndrome de Turner
Fundamento diagnóstico: Niñas con baja talla, linfedema de manos y
pies, cuello alado, línea de implantación del cabello baja en el cuello
y cúbito valgo. Se confirma mediante un cariotipo (el genotipo más
común es el 45 X).
Droga: Hormona de Crecimiento
Sinónimo: Somatotrofina
Fundamento terapéutico: No se reconocerá la cobertura del apoyo
financiero solicitado en los siguientes casos: 1) niños con baja
estatura idiopática; 2) niños que están recibiendo Hormona de
Crecimiento y que presenten: a) edad ósea igual o mayor a 14 años en
mujeres; b) incremento de velocidad de crecimiento menor a 2 cm. por
año luego de un año de tratamiento; c) cierre de los cartílagos de
crecimiento.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica firmado y sellado por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Nivel sérico de Hormona de
Crecimiento (HC): (ausente, disminuido o normal en el comienzo del
tratamiento o normal durante el tratamiento y/o para la continuidad del
mismo). *Estudio Genético. *Tabla de crecimiento pondo estatural. *Edad
ósea. *Consentimiento informado firmado por padres o tutor.
Patología: Tratamiento y profilaxis de
micosis sistémicas
Droga: Posaconazol
Fundamento terapéutico: Pacientes mayores de 13 años con alguna de las
siguientes condiciones: a) aspergilosis invasiva en pacientes con
enfermedad resistente a anfotericina B, itraconazol, o voriconazol o en
pacientes que son intolerantes a estos medicamentos; b) candiadis
esofágica, orofaringea o candidemia en pacientes con enfermedad
resistente a la anfotericina B, fluconazol o itraconazol o pacientes
que no toleren estos medicamentos; c) fusariosis, zygomicosis,
criptococosis, cromoblastomicosis y micetoma en pacientes con
enfermedad resistente a otras terapias o intolerantes a las mismas; d)
Coccidiomicosis; e) profilaxis en pacientes que estén recibiendo
quimioterapia de remisión-inducción para leucemia mieloide aguda (LMA)
o síndromes mielodisplásicos (SMD), que se espera que desarrollen
neutropenia prolongada y que presentan alto riesgo de desarrollar
infecciones fúngicas invasivas; f) profilaxis en receptores de
transplante de células madre hematopoyéticas (TCMH) que están
recibiendo dosis altas de terapia inmunosupresora para la enfermedad
injerto contra huésped, y que presentan alto riesgo de desarrollar
infecciones fúngicas invasivas.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del proceso infeccioso o contexto clínico
que fundamente el uso del medicamento. Esquemas terapéuticos ensayados
previamente con respuesta obtenida. *Justificación del medicamento cuyo
reintegro se solicita firmada y sellada por médico tratante y por
Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Sistema
orgánico funcional: Músculo esquelético
Afección de la salud: Enfermedad osteo
articular
Patología: Artritis Idiopática Juvenil
Sistémica (AIJS)
Fundamento diagnóstico: Criterios generales: a) artritis persistente de
por lo menos 6 semanas de duración en una o más articulaciones, de
inicio antes de los 16 años; b) exclusión de otras causas de artritis.
Droga: Abatacept
Fundamento terapéutico: Pacientes pediátricos de 6 años de edad o
mayores con artritis idiopática juvenil poliarticular activa de grado
moderado a grave, como monoterapia o asociado a metotrexato.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Estudios efectuados para arribar al diagnóstico de
certeza. *Laboratorio inmunológico. *Tratamientos previos efectuados
detallando drogas utilizadas/tiempo/dosis y asociaciones
medicamentosas. *Para la solicitud de reintegro de cualquiera de los
agentes biológicos en el contexto de la patología señalada, siempre que
no se trate de aquellos casos en que corresponde como medicación de
primera línea, se deberá demostrar el fracaso en la respuesta a
terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica del uso del medicamento sobre el cual se solicita
el reintegro con detalle de dosis utilizada/tiempo y respuesta, firmada
y sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Adalimumab
Fundamento terapéutico: Niños y adolescentes de entre 2 y 17 años de
edad que hayan presentado una respuesta insuficiente a uno o más
agentes antirreumáticos modificadores de la enfermedad (ARME) como
monoterapia o combinado con metrotexato.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Estudios efectuados para arribar al diagnóstico de
certeza. *Laboratorio inmunológico. *Tratamientos previos efectuados
detallando drogas utilizadas/tiempo/dosis y asociaciones
medicamentosas. *Para la solicitud de reintegro de cualquiera de los
agentes biológicos en el contexto de la patología señalada, siempre que
no se trate de aquellos casos en que corresponde como medicación de
primera línea, se deberá demostrar el fracaso en la respuesta a
terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica del uso del medicamento sobre el cual se solicita
el reintegro con detalle de dosis utilizada/tiempo y respuesta, firmada
y sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Canakinumab
Fundamento terapéutico: Niños mayores de 2 años de edad que hayan
presentado una respuesta insuficiente a uno o más agentes
antirreumáticos modificadores de la enfermedad (ARME).
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Estudios efectuados para arribar al diagnóstico de
certeza. *Laboratorio inmunológico. *Tratamientos previos efectuados
detallando drogas utilizadas/tiempo/dosis y asociaciones
medicamentosas. *Para la solicitud de reintegro de cualquiera de los
agentes biológicos en el contexto de la patología señalada, siempre que
no se trate de aquellos casos en que corresponde como medicación de
primera línea, se deberá demostrar el fracaso en la respuesta a
terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica del uso del medicamento sobre el cual se solicita
el reintegro con detalle de dosis utilizada/tiempo y respuesta, firmada
y sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado. *Aprobación por parte del
Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Fiebre (número de episodios y magnitud)
Respuesta por store ACR
Uso de dosis de corticoides concomitante
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Infecciones
Proteinuria
Citopenia
Droga: Etanercept
Fundamento terapéutico: Pacientes a partir de 2 años y adolescentes con
poliartritis y oligoartritis extendida que han tenido una respuesta
inadecuada, o que tienen una intolerancia probada al metotrexato.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Estudios efectuados para arribar al diagnóstico de
certeza. *Laboratorio inmunológico. *Tratamientos previos efectuados
detallando drogas utilizadas/tiempo/dosis y asociaciones
medicamentosas. *Para la solicitud de reintegro de cualquiera de los
agentes biológicos en el contexto de la patología señalada, siempre que
no se trate de aquellos casos en que corresponde como medicación de
primera línea, se deberá demostrar el fracaso en la respuesta a
terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica del uso del medicamento sobre el cual se solicita
el reintegro con detalle de dosis utilizada/tiempo y respuesta, firmada
y sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Tocilizumab
Fundamento terapéutico: Pacientes pediátricos a partir de los 2 años y
adolescentes con Artritis Idiopática Juvenil Sistémica (AIJS) activa
con respuesta inadecuada a terapias anteriores con AINEs y corticoides
sistémicos, en monoterapia o asociado a metotrexato.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Estudios efectuados para arribar al diagnóstico de
certeza. *Laboratorio inmunológico. *Tratamientos previos efectuados
detallando drogas utilizadas/tiempo/dosis y asociaciones
medicamentosas. *Para la solicitud de reintegro de cualquiera de los
agentes biológicos en el contexto de la patología señalada, siempre que
no se trate de aquellos casos en que corresponde como medicación de
primera línea, se deberá demostrar el fracaso en la respuesta a
terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica del uso del medicamento sobre el cual se solicita
el reintegro con detalle de dosis utilizada/tiempo y respuesta, firmada
y sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Patología: Artritis gotosa
Fundamento diagnóstico: a) Presencia de cristales de urato monosódico
monohidrato, característico en el líquido sinovial. b) Un tofo que
contenga los cristales de urato, comprobados por procedimientos
químicos o microscopia de luz polarizada. c) Presencia de 6 de los
siguientes fenómenos clínicos de laboratorio o radiológicos: 1) Más de
un ataque de artritis aguda. 2) Inflamación extrema desarrollada en un
día. 3) Ataque de artritis monoarticular. 4) Enrojecimiento articular.
5) Dolor o hinchazón de la articulación metatarsofalángica. 6) Ataque
unilateral de la 1 articulación metatarsofalángica. 7) Ataque
unilateral de la 1 articulación del tarso. 8) Sospecha de tofo. 9)
Hiperuricemia. 10) Hinchazón de una articulación.
Droga: Canakinumab
Fundamento terapéutico: Tratamiento sintomático de pacientes con
ataques frecuentes de artritis gotosa (mínimo de 3 ataques en los
últimos 12 meses) en los cuales el uso de antiinflamatorios no
esteroideos (AINES) y colchicina se encuentra contraindicado o no es
tolerado, o no proveen la respuesta ademada y no se encuentren
posibilitados de recibir corticoesteroides en forma frecuente.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios
para arribar al diagnóstico. *Tratamientos previos instituidos donde se
detalle el fracaso, intolerancia o contraindicación. *Fundamentación
médica del uso de la medicación sobre la cual se solicita el reintegro
con detalle de dosis/tiempo, respuesta, asociación a otros agentes,
firmada y sellada por médico tratante y por Auditor Médico del Agente
del Seguro de Salud. *Consentimiento informado. *Aprobación por parte
del Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Ataque agudo de gota (número y localización)
Dolor medido mediante escala analógica visual (EAV)
Calidad de vida
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Infecciones
Proteinuria
Citopenia
Patología: Artritis Psoriásica
Fundamento diagnóstico: Presencia de artritis inflamatoria, más la
presencia de psoriasis, en ausencia de factor reumatoide positivo.
Droga: Adalimumab
Fundamento terapéutico: En monoterapia o asociado a metotrexato en
artritis psoriásica activa y progresiva cuando la respuesta a la
terapia previa con agentes antirreumáticos modificadores de la
enfermedad (ARME) no ha sido adecuada.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
para arribar al diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas utilizadas/tiempo,
dosis y asociaciones medicamentosas. *Si se ha realizado adjuntar
biopsia de piel. *Para la solicitud de reintegro de cualquiera de los
agentes biológicos en el contexto de la patología señalada, siempre que
no se trate de aquellos casos en que corresponde como medicación de
primera línea, se deberá demostrar el fracaso en la respuesta a
terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica del uso del medicamento sobre el cual se solicita
el reintegro con detalle de dosis utilizada/tiempo y respuesta, firmada
y sellada por el médico tratante y por el Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Certolizumab pegol
Fundamento terapéutico: En monoterapia o asociado a metotrexate en
artritis psoriásica activa y progresiva cuando la respuesta a la
terapia previa con agentes antirreumáticos modificadores de la
enfermedad (ARME) no ha sido adecuada.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
para arribar al diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas utilizadas/tiempo,
dosis y asociaciones medicamentosas. *Si se ha realizado adjuntar
biopsia de piel. *Para la solicitud de reintegro de cualquiera de los
agentes biológicos en el contexto de la patología señalada, siempre que
no se trate de aquellos casos en que corresponde como medicación de
primera línea, se deberá demostrar el fracaso en la respuesta a
terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica del uso del medicamento sobre el cual se solicita
el reintegro con detalle de dosis utilizada/tiempo y respuesta, firmada
y sellada por médico tratante y por Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Golimumab
Fundamento terapéutico: En monoterapia o asociado a metotrexate en
artritis psoriásica activa y progresiva cuando la respuesta a la
terapia previa con agentes antirreumáticos modificadores de la
enfermedad (ARME) no ha sido adecuada.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
para arribar al diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas utilizadas/tiempo,
dosis y asociaciones medicamentosas. *Si se ha realizado adjuntar
biopsia de piel. *Para la solicitud de reintegro de cualquiera de los
agentes biológicos en el contexto de la patología señalada, siempre que
no se trate de aquellos casos en que corresponde como medicación de
primera línea, se deberá demostrar el fracaso en la respuesta a
terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica del uso del medicamento sobre el cual se solicita
el reintegro con detalle de dosis utilizada/tiempo y respuesta, firmada
y sellada por médico tratante y por Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Etanercept
Fundamento terapéutico: En monoterapia o asociado a metotrexato en
artritis psoriásica activa y progresiva en pacientes adultos y niños
mayores de 12 años cuando la respuesta a la terapia previa con agentes
antirreumáticos modificadores de la enfermedad (ARME) no ha sido
adecuada
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
para arribar al diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas utilizadas/tiempo,
dosis y asociaciones medicamentosas. *Si se ha realizado adjuntar
biopsia de piel. *Para la solicitud de reintegro de cualquiera de los
agentes biológicos en el contexto de la patología señalada, siempre que
no se trate de aquellos casos en que corresponde como medicación de
primera línea, se deberá demostrar el fracaso en la respuesta a
terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica del uso del medicamento sobre el cual se solicita
el reintegro con detalle de dosis utilizada/tiempo y respuesta, firmada
y sellada por médico tratante y por Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Droga: Infliximab
Fundamento terapéutico: En monoterapia o asociado a metotrexato en
artritis psoriásica activa y progresiva en pacientes adultos cuando la
respuesta a la terapia previa con ARME no ha sido adecuada.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
para arribar al diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas utilizadas/tiempo,
dosis y asociaciones medicamentosas. *Si se ha realizado adjuntar
biopsia de piel. *Para la solicitud de reintegro de cualquiera de los
agentes biológicos en el contexto de la patología señalada, siempre que
no se trate de aquellos casos en que corresponde como medicación de
primera línea, se deberá demostrar el fracaso en la respuesta a
terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica del uso del medicamento sobre el cual se solicita
el reintegro con detalle de dosis utilizada/tiempo y respuesta, firmada
y sellada por médico tratante y por Auditor Médico del Agente del
Seguro de Salud. *Consentimiento informado.
Patología: Artritis Reumatoidea
Fundamento diagnóstico: Presencia de al menos cuatro de las siguientes
manifestaciones sugiere fuertemente el diagnóstico de Artritis
Reumatoidea (AR): a) rigidez matutina de más de una hora de duración,
antes de la máxima mejoría, durante al menos 6 semanas consecutivas; b)
tumefacción articular o derrame durante al menos 6 semanas
consecutivas, de tres o más de las siguientes áreas articulares:
interfalángicas proximales (IFP), metacarpofalángicas (MCF), muñeca,
codo, rodilla, tobillo y metatarsofalángicas (MTF); c) tumefacción
articular o derrame articular en carpo, MCF o IFP durante al menos 6
semanas consecutivas; d) tumefacción articular o derrame articular
simétricos (lado derecho e izquierdo) de las articulaciones referidas
en el punto b, durante al menos 6 semanas consecutivas; e) nódulos
subcutáneos en zonas de prominencia ósea, superficies extensoras o
regiones yuxtaarticulares; f) presencia de factor reumatoideo (FR); g)
evidencia radiográfica en las manos o en los carpos de erosiones
articulares u osteopenia en las articulaciones afectadas.
Droga: Abatacept
Fundamento terapéutico: Pacientes adultos para el tratamiento de
artritis reumatoide activa moderada a grave, en combinación con
metotrexato, que hayan presentado una respuesta inadecuada o
intolerancia a otros fármacos antirreumáticos modificadores de la
enfermedad (FAME), los cuales pueden incluir también uno o más
tratamientos con inhibidores del factor de necrosis tumoral (TNF:
infliximab, etanercept, adalimumab).
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas/tiempo/dosis y
asociaciones utilizadas. *Para la solicitud de reintegro de cualquiera
de los agentes biológicos en el contexto de las patologías de estirpe
autoinmune señaladas.
Droga: Adalimumab
Fundamento terapéutico: Como monoterapia o en combinación con
metotrexato en pacientes adultos con enfermedad activa, cuando la
respuesta a los fármacos antirreumáticos modificadores de la enfermedad
(ARME), incluido el metotrexato, ha sido inadecuada.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas/tiempo/dosis y
asociaciones utilizadas. *Para la solicitud de reintegro de cualquiera
de los agentes biológicos en el contexto de las patologías de estirpe
autoinmune señaladas, siempre se deberá demostrar el fracaso en la
respuesta a terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica correspondiente del medicamento sobre el cual se
solicita el reintegro, con detalle de dosis utilizada/tiempo y
respuesta, firmada y sellada por el médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Certolizumab Pegol
Fundamento terapéutico: Pacientes adultos para el tratamiento de
artritis reumatoidea activa grave que hayan presentado una respuesta
inadecuada o intolerancia a otros fármacos antirreumáticos
modificadores de la enfermedad (FAME).
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas/tiempo/dosis y
asociaciones utilizadas. *Para la solicitud de reintegro de cualquiera
de los agentes biológicos en el contexto de las patologías de estirpe
autoinmune señaladas, siempre se deberá demostrar el fracaso en la
respuesta a terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica correspondiente del medicamento sobre el cual se
solicita el reintegro, con detalle de dosis utilizada/tiempo y
respuesta, firmada y sellada por el médico especialista y el Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
certeza. *Tratamientos previos efectuados detallando
drogas/tiempo/dosis y asociaciones utilizadas. *Para la solicitud de
reintegro de cualquiera de los agentes biológicos en el contexto de las
patologías de estirpe autoinmune señaladas, siempre se deberá demostrar
el fracaso en la respuesta a terapias previas con otras drogas. *Deberá
presentarse la fundamentación médica correspondiente del medicamento
sobre el cual se solicita el reintegro, con detalle de dosis
utilizada/tiempo y respuesta, firmada y sellada por médico tratante y
por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Droga: Golimumab
Fundamento terapéutico: Pacientes adultos para el tratamiento de
artritis reumatoide activa grave que hayan presentado una respuesta
inadecuada o intolerancia a otros fármacos antirreumáticos
modificadores de la enfermedad (FAME).
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas/tiempo/dosis y
asociaciones utilizadas. *Para la solicitud de reintegro de cualquiera
de los agentes biológicos en el contexto de las patologías de estirpe
autoinmune señaladas, siempre se deberá demostrar el fracaso en la
respuesta a terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica correspondiente del medicamento sobre el cual se
solicita el reintegro, con detalle de dosis utilizada/tiempo y
respuesta, firmada y sellada por médico tratante y por Auditor Médico
del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Etanercept
Fundamento terapéutico: Como monoterapia o en combinación con
metotrexato en pacientes adultos con enfermedad activa, cuando la
respuesta a los fármacos antirreumáticos modificadores de la enfermedad
(FAMEs), incluido el metotrexato, ha sido inadecuada.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas/tiempo/dosis y
asociaciones utilizadas. *Para la solicitud de reintegro de cualquiera
de los agentes biológicos en el contexto de las patologías de estirpe
autoinmune señaladas, siempre se deberá demostrar el fracaso en la
respuesta a terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica correspondiente del medicamento sobre el cual se
solicita el reintegro, con detalle de dosis utilizada/tiempo y
respuesta, firmada y sellada por el médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Infliximab
Fundamento terapéutico: 1) En combinación con metotrexato en pacientes
adultos con enfermedad activa, cuando la respuesta a los fármacos
antirreumáticos modificadores de la enfermedad (ARME), incluido el
metotrexato, ha sido inadecuada 2) Pacientes adultos con enfermedad
grave, activa y progresiva no tratados previamente con metotrexato u
otros fármacos modificadores de la enfermedad, también en combinación
con metotrexato.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínica y estudios efectuados
que fundamenten el diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas/tiempo/dosis y
asociaciones utilizadas. *Para la solicitud de reintegro de cualquiera
de los agentes biológicos en el contexto de las patologías de estirpe
autoinmune señaladas, siempre se deberá demostrar el fracaso en la
respuesta a terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica correspondiente del medicamento sobre el cual se
solicita el reintegro, con detalle de dosis utilizada/tiempo y
respuesta, firmada y sellada por el médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Rituximab
Fundamento terapéutico: En combinación con metotrexato, está indicado
en pacientes adultos para el tratamiento de artritis reumatoide activa
grave que hayan presentado una respuesta inadecuada o intolerancia a
otros fármacos antirreumáticos modificadores de la enfermedad (FAME),
los cuales pueden incluir también uno o más tratamientos con
inhibidores del factor de necrosis tumoral (TNF: infliximab,
etanercept, adalimumab).
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas/tiempo/dosis y
asociaciones utilizadas. *Para la solicitud de reintegro de cualquiera
de los agentes biológicos en el contexto de las patologías de estirpe
autoinmune señaladas, siempre se deberá demostrar el fracaso en la
respuesta a terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica correspondiente del medicamento sobre el cual se
solicita el reintegro, con detalle de dosis utilizada/tiempo y
respuesta, firmada y sellada por el médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Tocilizumab
Fundamento terapéutico: Pacientes adultos para el tratamiento de
artritis reumatoide activa moderada o grave que hayan presentado una
respuesta inadecuada o intolerancia a otros fármacos antirreumáticos
modificadores de la enfermedad (FAME), los cuales pueden incluir
también uno o más tratamientos con inhibidores del factor de necrosis
tumoral (TNF: infliximab, etanercept, adalimumab) en combinación con
metotrexato o en monoterapia cuando el uso de metotrexato no sea
posible.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas/tiempo/dosis y
asociaciones utilizadas. *Para la solicitud de reintegro de cualquiera
de los agentes biológicos en el contexto de las patologías de estirpe
autoinmune señaladas, siempre se deberá demostrar el fracaso en la
respuesta a terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica correspondiente del medicamento sobre el cual se
solicita el reintegro, con detalle de dosis utilizada/tiempo y
respuesta, firmada y sellada por el médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
Droga: Tofacitinib
Fundamento terapéutico: Pacientes adultos para el tratamiento de
artritis reumatoide activa grave que hayan presentado una respuesta
inadecuada o intolerancia a otros fármacos antirreumáticos
modificadores de la enfermedad (FAME). Puede utilizarse en monoterapia
o asociado a metotrexate, no pudiendo administrarse en forma conjunta
con fármacos biológicos o inmunosupresores potentes.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Laboratorio inmunológico.
*Tratamientos previos efectuados detallando drogas/tiempo/dosis y
asociaciones utilizadas. *Para la solicitud de reintegro de cualquiera
de los agentes biológicos en el contexto de las patologías de estirpe
autoinmune señaladas, siempre se deberá demostrar el fracaso en la
respuesta a terapias previas con otras drogas. *Deberá presentarse la
fundamentación médica correspondiente del medicamento sobre el cual se
solicita el reintegro, con detalle de dosis utilizada/tiempo y
respuesta, firmada y sellada por médico tratante y por Auditor Médico
del Agente del Seguro de Salud. *Consentimiento informado.
Patología: Espondiloartritis
(Espondilitis anquílosante y Espondilitis axial no radiográfica)
Fundamento diagnóstico: Tres criterios clínicos o un criterio
radiológico sin otra causa que explique la patología. Criterios
clínicos: a) dolor lumbar mayor a 3 meses que mejora con el ejercicio y
no cede con el reposo; b) limitación de la movilidad de la columna
lumbar en los planos frontal y sagital; c) reducción de la expansión
torácica corregida por edad y sexo. Criterios radiológicos: a)
sacroilitis grado mayor a grado 2 bilateral; b) sacroilitis grado 3-4
unilateral.
La espondilitis axial no radiológica se considera un estadio previo a
la espondilitis anquilosante, para su diagnóstico no es necesario
demostrar sacroilitis radiológica.
Droga: Adalimumab
Fundamento terapéutico: Espondilitis anquilosante activa, con evidencia
radiológica o sin ella, en pacientes adultos que han respondido
inadecuadamente al tratamiento convencional.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Tratamientos previos
efectuados detallando drogas/tiempo/dosis y asociaciones utilizadas.
*Para la solicitud de reintegro de cualquiera de los agentes biológicos
en el contexto de las patologías de estirpe autoinmune señaladas,
siempre se deberá demostrar el fracaso en la respuesta a terapias
previas con otras drogas. *Deberá presentarse la fundamentación médica
correspondiente del medicamento sobre el cual se solicita el reintegro,
con detalle de dosis utilizada/tiempo y respuesta, firmada y sellada
por médico tratante y por Auditor Médico del Agente del Seguro de
Salud. *Consentimiento informado.
Droga: Certolizumab Pegol
Fundamento terapéutico: Espondilitis anquilosante o espondilitis axial
no radiográfica activa, grave, en pacientes adultos que han respondido
inadecuadamente al tratamiento convencional.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Tratamientos previos
efectuados detallando drogas/tiempo/dosis y asociaciones utilizadas.
*Para la solicitud de reintegro de cualquiera de los agentes biológicos
en el contexto de las patologías de estirpe autoinmune señaladas,
siempre se deberá demostrar el fracaso en la respuesta a terapias
previas con otras drogas. *Deberá presentarse la fundamentación médica
correspondiente del medicamento sobre el cual se solicita el reintegro,
con detalle de dosis utilizada/tiempo y respuesta, firmada y sellada
por médico tratante y por Auditor Médico del Agente del Seguro de
Salud. *Consentimiento informado.
Droga: Etanercept
Fundamento terapéutico: Espondilitis anquilosante activa, grave, en
pacientes adultos que han respondido inadecuadamente al tratamiento
convencional.
Fundamento para reintegro: Documentación médica especifica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de siempre se deberá demostrar el
fracaso en la respuesta a terapias previas con otras drogas. *Deberá
presentarse la fundamentación médica correspondiente del medicamento
sobre el cual se solicita el reintegro, con detalle de dosis
utilizada/tiempo y respuesta, firmada y sellada por el médico tratante
y por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Droga: Golimumab
Fundamento terapéutico: Espondilitis anquilosante, grave, en pacientes
adultos que han respondido inadecuadamente al tratamiento convencional.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Tratamientos previos
efectuados detallando drogas/tiempo/dosis y asociaciones utilizadas.
*para la solicitud de reintegro de cualquiera de los agentes biológicos
en el contexto de las patologías de estirpe autoinmune señaladas,
siempre se deberá demostrar el fracaso en la respuesta a terapias
previas con otras drogas. *Deberá presentarse la fundamentación médica
correspondiente del medicamento sobre el cual se solicita el reintegro,
con detalle de dosis utilizada/tiempo y respuesta, firmada y sellada
por médico tratante y por Auditor Médico del Agente del Seguro de
Salud. *Consentimiento informado.
Droga: Infliximab
Fundamento terapéutico: Espondilitis anquilosante activa, grave, en
pacientes adultos que han respondido inadecuadamente al tratamiento
convencional.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico y estudios efectuados
que fundamenten el diagnóstico de certeza. *Tratamientos previos
efectuados detallando drogas/tiempo/dosis y asociaciones utilizadas.
*Para la solicitud de reintegro de cualquiera de los agentes biológicos
en el contexto de las patologías de estirpe autoinmune señaladas,
siempre se deberá demostrar el fracaso en la respuesta a terapias
previas con otras drogas. *Deberá presentarse la fundamentación médica
correspondiente del medicamento sobre el cual se solicita el reintegro,
con detalle de dosis utilizada/tiempo y respuesta, firmada y sellada
por el médico tratante y por Auditor Médico del Agente del Seguro de
Salud. *Consentimiento informado.
Patología: Síndrome autoinflamatorio
asociado a criopirinas (CAPS)
Fundamento diagnóstico: Los CAPS constituyen patologías de muy baja
frecuencia, por lo que el diagnóstico se basa en una combinación de
signos y síntomas propios de la enfermedad, los cuales pueden estar
asociados a mutaciones genéticas detectables.
Droga: Canakinumab
Fundamento terapéutico: Tratamiento de los CAPS, los cuales incluyen
tres entidades: a) Síndrome autoinflamatorio familiar por frío (FCAS);
b) Síndrome de Muckle-Wells (MWS); c) síndrome crónico infantil
neurocutáneo articular (CINCA) o enfermedad multisistémica de comienzo
neonata) (NOMID).
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios
para arribar al diagnóstico. *Estudios genéticos realizados.
*Tratamientos previos instituidos. *Fundamentación médica del uso de la
medicación sobre la cual se solicita el reintegro con detalle de
dosis/tiempo, respuesta, asociación a otros agentes, firmada y sellada
por médico tratante y por el Auditor Médico del Agente del Seguro de
Salud. *Consentimiento informado. *Aprobación por parte del Sistema de
Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Niveles de marcadores inflamatorios: PCR, eritrosedimentación, etc.
Respuesta a la medicación según valoración global del profesional
tratante Recidiva/rebrote de la enfermedad
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Infecciones
Proteinuria
Citopenia
Sistema
orgánico funcional: Endocrino Metabólico
Patología: Enfermedad de Cushing
Fundamento diagnóstico: El diagnóstico de síndrome de Cushing se
realiza por la detección de cortisol elevado por pruebas en orina,
saliva o sangre. Una vez confirmada la elevación de cortisol, se debe
determinar el nivel de ACTH para orientar el motivo de la
sobreproducción de cortisol. Si el nivel de ACTH es elevado, se
recomienda realizar una RMN cerebral para detectar un posible adenoma
hipofisario productor de ACTH.
Droga: Pasireotide Sinónimo:
Pasireotida
Fundamento terapéutico: Tratamiento de pacientes adultos con enfermedad
de Cushing en los que la cirugía ha fracasado o no es una opción.
Fundamento de reintegro: Documentación específica: *Resumen de Historia
Clínica con detalle de estadio evolutivo. *Estudios complementarios
para arribar al diagnóstico. *Constancia de cirugía, anatomía
patológica o fundamentación del motivo por el cual no puede realizarse
una cirugía. *Fundamentación médica del uso de la medicación sobre la
cual se solicita el reintegro con detalle de dosis/tiempo, respuesta,
firmada y sellada por médico tratante y por Auditor Médico del Agente
del Seguro de Salud. *Consentimiento informado. *Aprobación por parte
del Sistema de Tutelaje de Tecnologías Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Niveles de cortisol libre urinario
Niveles de presión arterial promedio
Perfil lipídico
Peso
Calidad de vida relacionada con la enfermedad
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Hiperglucemia
Trastornos hepatobiliares
Trastornos cardíacos
Patología: Tirosinemia hereditaria
tipo I
Fundamento diagnóstico: 1) Exámenes bioquímicos: a) Niveles plasmáticos
elevados de tirosina (> 200 µmol/l), metionina y de fenilalanina, b)
Hiperaminoaciduria generalizada, c) Niveles aumentados en orina de los
ácidos 4-hidroxifenilderivados, Niveles aumentados de succinilacetona
en plasma, d) Medida de la actividad PBG-S o d-ALAD en sangre total
heparinizada e) Medida de la actividad FAH en linfocitos, fibroblastos
de piel cultivados, biopsia hepática y/o eritrocitos, que se encuentra
muy disminuida. 2) Estudios genéticos, sobre los cuales pueden
presentarse una gran variabilidad de mutaciones.
Droga: Nitisinona
Fundamento terapéutico: Tratamiento de pacientes con diagnóstico
confirmado de tirosinemia hereditaria tipo I (TH-1) en combinación con
dieta restrictiva de tirosina y fenilalanina.
Documentación médica específica: *Resumen de Historia Clínica con
estudios complementarios que fundamenten el diagnóstico de certeza.
*Detalle de tratamiento dietario. *Fundamentación médica del uso de la
medicación sobre la que se solicita el reintegro, con detalle de dosis
utilizada/tiempo y respuesta, con la firma y sello del médico tratante
y del Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado. *Aprobación por parte del Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Tiempo de sobrevida global
Niveles plasmáticos o urinarios de succinilacetona
Calidad de vida
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Citopenia
Tirosinemia
Opacidad corneal
Sistema orgánico funcional: Neurológico
Afección
de la Salud: Enfermedad Neurológica
Patología: Esclerosis Múltiple (EM)
Fundamento diagnóstico: a) al menos 2 ataques clínicos; evidencia
clínica objetiva de al menos 2 lesiones o evidencia clínica de una
lesión con constatación de historia clínica razonable de un ataque
previo. No se necesitan datos adicionales para el diagnóstico; b) al
menos 2 ataques clínicos; evidencia clínica objetiva de una lesión. Se
necesita demostrar DIS por al menos una lesión en T2 como mínimo en 2
zonas típicas de la EM periventricular, yuxtacortical, médula espinal o
infratentorial o esperar un ataque clínico adicional en un sitio
diferente del SNC; c) un ataque clínico: evidencia clínica objetiva de
al menos 2 lesiones. Se necesita demostrar DIT mediante la presencia de
lesiones asintomáticas gadolinio (Gd) positivas y no Gd positivas en
cualquier momento o nueva lesión en T2 o Gd positiva en el seguimiento
por RMN, con independencia del tiempo con referencia al análisis de
base, o espera de un segundo ataque clínico; d) un ataque clínico:
evidencia clínica objetiva de una lesión (síndrome clínico aislado). Se
necesita demostrar DIT y DIS descritos anteriormente; e) progresión
neurológica insidiosa sugestiva de EM. Se necesita demostrar los
criterios de EM descritos anteriormente.
Droga: Copolímero (Glatiramer Acetato)
Fundamento terapéutico: 1) Pacientes que han experimentado un primer
episodio clínico bien definido de Esclerosis Múltiple (EM) o un
síndrome clínico aislado sugestivo de EM, y están considerados como de
alto riesgo para el desarrollo de EM clínicamente definida 2) Pacientes
con EM remitente y recurrente (EMRR) para reducir la frecuencia de
recaídas.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Exámenes complementarios que certifiquen el
diagnóstico de certeza. *Estado evolutivo y forma clínica.
*Fundamentación médica de la medicación sobre la cual se solicita el
reintegro, detallando las dosis utilizadas y el tiempo, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado.
Droga: Fingolimod
Fundamento terapéutico: Según los siguientes criterios: Forma remitente
recurrente muy activa para los siguientes grupos de pacientes: a)
Pacientes con elevada actividad de la enfermedad a pesar del
tratamiento con un interferón beta; b) Pacientes con Esclerosis
Múltiple remitente recurrente grave de evolución rápida definida por 2
o más brotes discapacitantes en un año, y con 1 o más lesiones
realzadas con gadolinio en la RM craneal o un incremento significativo
de la carga lesional en T2 en comparación con una RM anterior reciente.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Exámenes complementarios que certifiquen el
diagnóstico de certeza. *Estado evolutivo y forma clínica.
*Fundamentación médica de la medicación sobre la cual se solicita el
reintegro, detallando las dosis utilizadas y el tiempo, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado.
Droga: Interferón beta 1a
Fundamento terapéutico: Según los siguientes criterios: a) Forma
remitente recidivante. b) Pacientes con un único acontecimiento
desmielinizante con un proceso inflamatorio activo, si es lo bastante
grave como para justificar el tratamiento con corticoesteroides
intravenosos, si se han excluido diagnósticos alternativos y si
resultan tener un riesgo elevado para el desarrollo de esclerosis
múltiple definida clínicamente.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Exámenes complementarios que certifiquen el
diagnóstico de certeza. *Estado evolutivo y forma clínica.
*Fundamentación médica de la medicación sobre la cual se solicita el
reintegro, detallando las dosis utilizadas y el tiempo, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado.
Droga: Interferón beta 1b
Fundamento terapéutico: Según los siguientes criterios: 1) Forma
remitente recidivante y dos o más recaídas en los dos últimos años 2)
Forma secundaria progresiva clínicamente activa 3) Pacientes con un
único acontecimiento desmielinizante con un proceso inflamatorio
activo, si es lo bastante grave como para justificar el tratamiento con
corticoesteroides intravenosos, si se han excluido diagnósticos
alternativos y si resultan tener un riesgo elevado para el desarrollo
de esclerosis múltiple definida clínicamente.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Exámenes complementarios que certifiquen el
diagnóstico de certeza. *Estado evolutivo y forma clínica.
*Fundamentación médica de la medicación sobre la cual se solicita el
reintegro, detallando las dosis utilizadas y el tiempo, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado.
Droga: Teriflunomida
Fundamento terapéutico: Según los siguientes criterios: Forma remitente
recidivante y dos o más recaídas en los dos últimos años.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica. *Exámenes complementarios que certifiquen el
diagnóstico de certeza. *Estado evolutivo y forma clínica.
*Fundamentación médica de la medicación sobre la cual se solicita el
reintegro, detallando las dosis utilizadas y el tiempo, firmada y
sellada por médico tratante y por Auditor Médico del Agente del Seguro
de Salud. *Consentimiento informado.
Patología: Esclerosis Lateral
Amiotrófica
Fundamento diagnóstico: Presencia de: a) Degeneración del tipo de
neurona motora inferior, por examen clínico, electrofisiológico o
neuropatológico; b) Degeneración de neurona motora superior por examen
clínico; c) Extensión progresivo de los síntomas o signos dentro de una
región o de otras regiones, determinados por medio de la historia
clínica o exploración física. Ausencia de: a) Evidencia
electrofisiológica o patológica de otra enfermedad o proceso que pueda
explicar los signos de degeneración de neurona motora superior o
inferior; b) Neuroimagen de otro proceso o enfermedad que pueda
explicar los signos clínicos y electrofisiológicos explicados.
Droga: Riluzole
Fundamento terapéutico: Tratamiento para prolongar la vida o el tiempo
hasta la instauración de la ventilación mecánica en pacientes con
esclerosis lateral amiotrófica.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro evolutivo. *Exámenes
complementarios que certifiquen el diagnóstico de certeza. *Diagnóstico
y estado evolutivo, firmado y sellado por médico especialista en
neurología. *Examen funcional respiratorio. *Fundamentación médica de
la medicación sobre la cual se solicita el reintegro, detallando las
dosis utilizadas y el tiempo, firmada y sellada por médico tratante y
por Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Sistema
orgánico funcional: Respiratorio
Afección de la salud: Enfermedad
Respiratoria
Patología: Enfermedad Pulmonar
Obstructiva Crónica (EPOC)
Fundamento diagnóstico: Presencia de un FEV1 post-broncodilatador menor
de 80% del valor teórico normal, en combinación con una relación
FEV1/FVC x 100 menor de 70%.
Droga: Alfa 1 antitripsina
Fundamento terapéutico: Tratamiento de sustitución crónico en pacientes
con déficit congénito de alfa -1-antitripsina (fenotipos: Pi ZZ, PiZ
(nuil), Pi (null) (null), PiS Z) con enfisema paracinar.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro. *Dosaje de la concentración
sérica de alfal antitripsina. *Determinación del fenotipo AAT
confirmatorio del diagnóstico. *Fundamentación médica de la solicitud
de la medicación para tratamiento sustitutivo sobre la que se solicita
el reintegro firmada y sellada por médico tratante y por Auditor Médico
del Agente del Seguro de Salud, con detalle de dosis utilizada.
*Consentimiento informado.
Patología: Asma Severo
Fundamento diagnóstico: Cuadro clínico compatible con Asma Alérgico
Severo Espirometría. Niveles de Inmunoglobulina E y/o Test dérmico de
alergia.
Droga: Omalizumab
Fundamento terapéutico: Tratamiento de pacientes adultos con asma
alérgico severo con las siguientes condiciones: a) estadio IV de GINA
inestable, refractario a tratamiento farmacológico a dosis máximas,
(agonistas B2-adrenérgicos de larga duración inhalatorios asociados a
altas dosis de corticoesteroides inhalatorios). La refractariedad se
define como 2 crisis en el año que requiere hospitalización o 3 en un
año que requieren tratamiento asistencial con al menos una internación;
b) descartar falta de adherencia o uso incorrecto de los medicamentos;
c) mayor de 12 años de edad; d) no fumador o inscripto en plan de
cesación tabáquica; e) niveles elevados de inmunoglobulina E y/o test
de reactividad cutánea.
Si no se observa mejoría a la semana 16 de tratamiento debe evaluarse
la suspensión del mismo.
Fundamento para reintegro: Documentación específica: *Resumen de
Historia Clínica con detalle de antecedentes, estadio evolutivo y
tratamientos previos. *Estudios complementarios: Espirometría, niveles
de IgE y/o test de reactividad cutánea. *Detalle de internaciones si
hubiera tenido. *Fundamentación médica del uso de la medicación sobre
la cual se solicita el reintegro con detalle de dosis/tiempo,
respuesta, asociación a otros agentes orales o inhalatorios para
control del asma, firmada y sellada por médico tratante y por Auditor
Médico del Agente del Seguro de Salud. *Consentimiento informado.
*Aprobación por parte del Sistema de Tutelaje de Tecnologías Sanitarias
Emergentes.
Información a aportar para el Sistema de Tutelaje de Tecnologías
Sanitarias Emergentes:
Información de efectividad:
Número de internaciones en el período por asma
Número de consultas a urgencias que requirieron corticoides sistémicos
Modificación en la calidad de vida (Escala AQLQ o similar)
Información de seguridad (Informar si el evento ocurrió o no,
adjuntando documentación respaldatoria. De producirse otros efectos
adversos de importancia, los mismos deben ser notificados)
Neoplasias
Reacciones alérgicas severas relacionadas con la administración
Infecciones parasitarias
Patología: Hipertensión Pulmonar
Fundamento diagnóstico: Ecocardiograma Doppler para la estimación de la
presión sistólica de la arteria pulmonar.
Droga: Ambrisentan
Fundamento terapéutico: Pacientes con Hipertensión Arterial Pulmonar de
etiología idiopática y secundaria a enfermedades del tejido conectivo,
y con clase funcional grado II - III de la clasificación de la
Organización Mundial de la Salud (OMS).
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico. *Ecodoppler color.
*Estudio hemodinámico de cavidades derechas con medición de presiones
que certifiquen el diagnóstico. *Justificación médica de la utilización
del fármaco sobre el cual se solicita el reintegro, informando dosis
utilizada, tiempo y respuesta, firmada y sellada por el médico tratante
y por el Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado
Droga: Bosentan
Fundamento terapéutico: Pacientes con Hipertensión Arterial Pulmonar de
etiología idiopática, secundaria a esclerodermia o debido a shunts
sistémicos pulmonares congénitos y fisiología de Eisenmenger, y con
clase funcional grado III de la clasificación de la Organización
Mundial de la Salud.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico. *Ecodoppler color.
*Estudio hemodinámico de cavidades derechas con medición de presiones
que certifiquen el diagnóstico. *Justificación médica de la utilización
del fármaco sobre el cual se solicita el reintegro, informando dosis
utilizada, tiempo y respuesta, firmada y sellada por el médico tratante
y por el Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Droga: Treprostinil
Fundamento terapéutico: Pacientes con Hipertensión Arterial Pulmonar
Grado II a IV de la clasificación de la Organización Mundial de la
Salud.
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con detalle del cuadro clínico. *Ecodoppler color.
*Estudio hemodinámico de cavidades derechas con medición de presiones
que certifiquen el diagnóstico. *Justificación médica de la utilización
del fármaco sobre el cual se solicita el reintegro, informando dosis
utilizada, tiempo y respuesta, firmada y sellada por el médico tratante
y por el Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Patología: Prevención de infección
severa por Virus Sincicial Respiratorio (VSR)
Droga: Palivizumab
Fundamento terapéutico: Criterios de cobertura (cualquiera de los
siguientes): 1) Niños nacidos a las 35 semanas o menos de gestación y
menores de 6 meses de edad al inicio de la estación de riesgo de
infección por VRS; 2) Niños menores de 2 años de edad que hayan
requerido tratamiento para la displasia broncopulmonar durante los
últimos 6 meses; 3) Niños menores de 2 años de edad y con cardiopatía
congénita hemodinámicamente significativa.
Se utilizará durante los meses de alta prevalencia del VSR (hasta el
mes de septiembre y no más de 5 dosis).
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica con antecedentes neonatales y/o antecedentes de
utilización de oxígeno o displasia broncopulmonar. *Justificación del
uso del agente biológico cuyo reintegro se solicita firmada y sellada
por médico tratante y por Auditor Médico del Agente del Seguro de
Salud.*Consentimiento informado. Sólo se reintegrarán las aplicaciones
del producto durante los meses de alta prevalencia del VSR (abril a
septiembre).
Sistema
Orgánico Funcional: Cardiovascular Periférico
Patología: Arteriopatía periférica.
Fundamento diagnóstico: Cuadro compatible con insuficiencia vascular
periférica en base a sintomatología y examen físico, sumado a la
realización de estudios de imágenes no invasivos (doppler continuo, eco
doppler, presiones segmentarias, etc.) o invasivos (arteriografía).
Droga: Alprostadil
Fundamento terapéutico: Tratamiento de la arteriopatía periférica
oclusiva en estadios III y IV de Fontaine, cuando no es posible un
tratamiento para expandir la luz vascular o el mismo resulta ineficaz.
Fundamento para reintegro: Documentación médica específica: * Historia
clínica con detalle del cuadro, y estudios complementarios efectuados
para arribar al diagnóstico. *Justificación del medicamento cuyo
reintegro se solicita firmada y sellada por médico tratante y por
Auditor Médico del Agente del Seguro de Salud. *Consentimiento
informado.
Sistema
orgánico funcional: Visión
Afección de la salud: Enfermedad Visual
Patología: Maculopatía
Fundamento diagnóstico: El diagnóstico se realiza mediante
interrogatorio y fondo de ojo y se confirma mediante estudios
complementarios, que son la retinofluoresceinografía (RFG) y la
tomografía de coherencia óptica (OCT).
Droga: Ranibizumab
Fundamento terapéutico: Cualquiera de las siguientes situaciones: 1)
Tratamiento de la degeneración macular asociada a la edad (DMAE)
neovascular exudativa; 2) Compromiso visual por edema macular
diabético; 3) Pérdida de visión por edema macular secundario a oclusión
venosa retiniana (OVRR u OVR central) 4) Alteración visual debida a la
neovascularización coroidea (NVC) secundaria a la miopía patológica
(MP).
Fundamento para reintegro: Documentación médica específica: *Resumen de
Historia Clínica oftalmológica que consigne agudeza visual. *Examen de
fondo de ojo e informe de la RFG y OCT. *Justificación del uso del
agente biológico cuyo reintegro se solicita firmada y sellada por
médico tratante y por Auditor Médico del Agente del Seguro de Salud.
*Consentimiento informado. Sólo se considerará para reintegro, hasta un
máximo de tres aplicaciones por ojo y por año.
ANEXO
IV.2
ANEXO V
SISTEMA DE TUTELAJE DE TECNOLOGIAS
SANITARIAS EMERGENTES MEDICAMENTOS COMPRENDIDOS EN EL SISTEMA DE
TUTELAJE DE TECNOLOGIAS SANITARIAS EMERGENTES