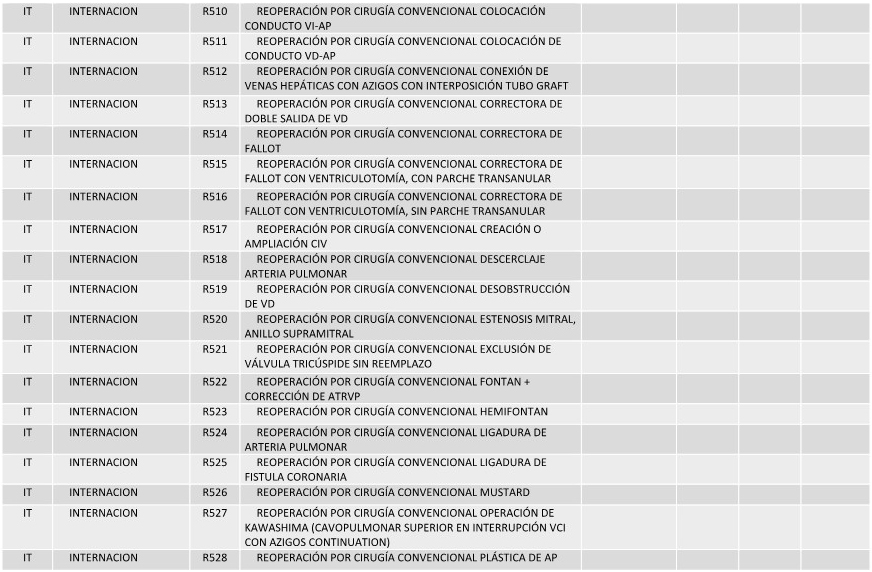
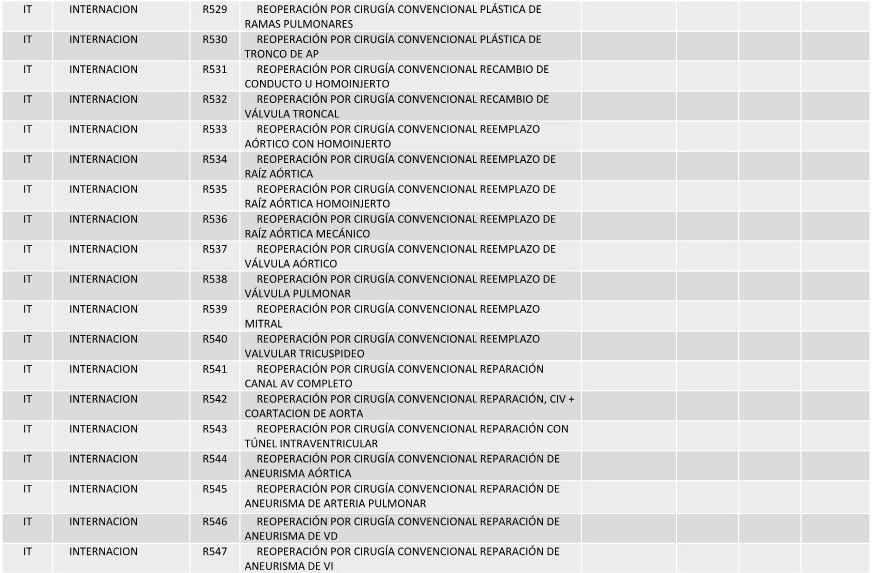
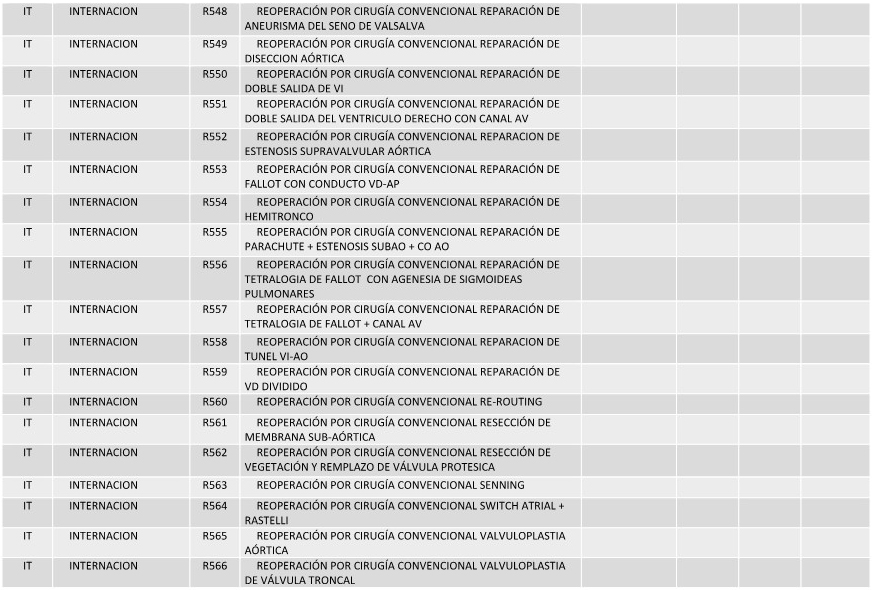
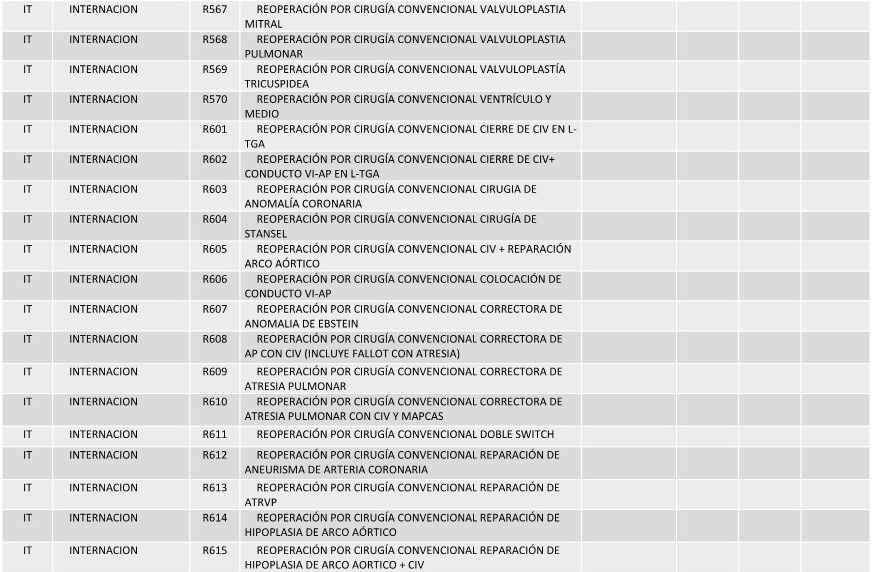
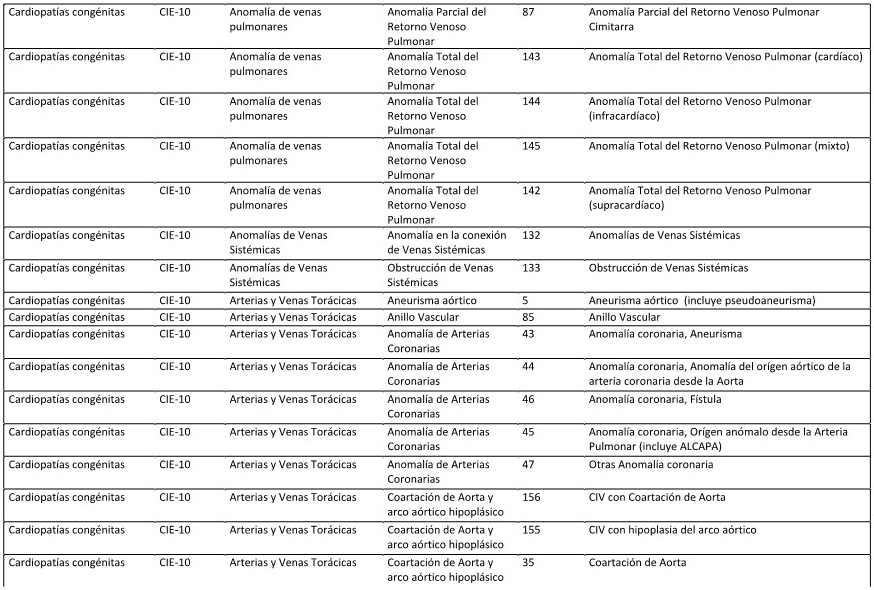
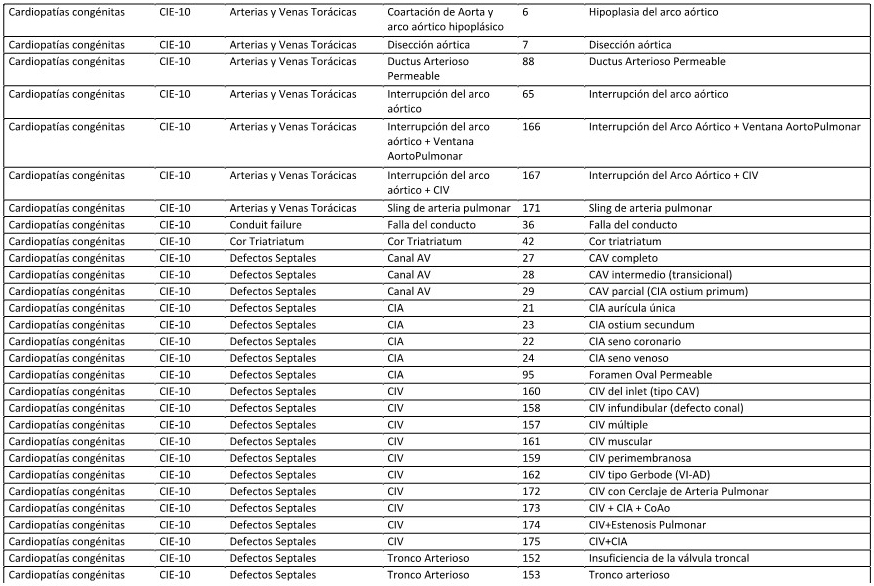
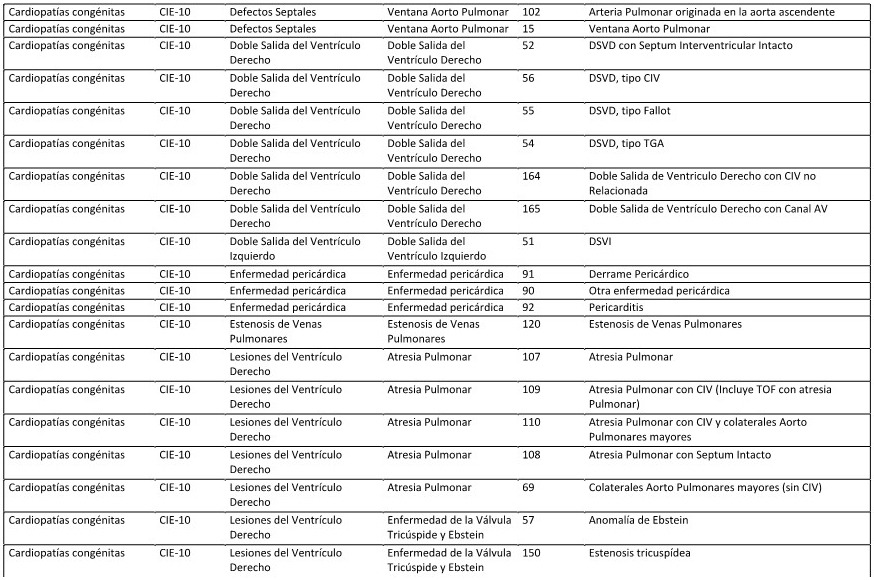
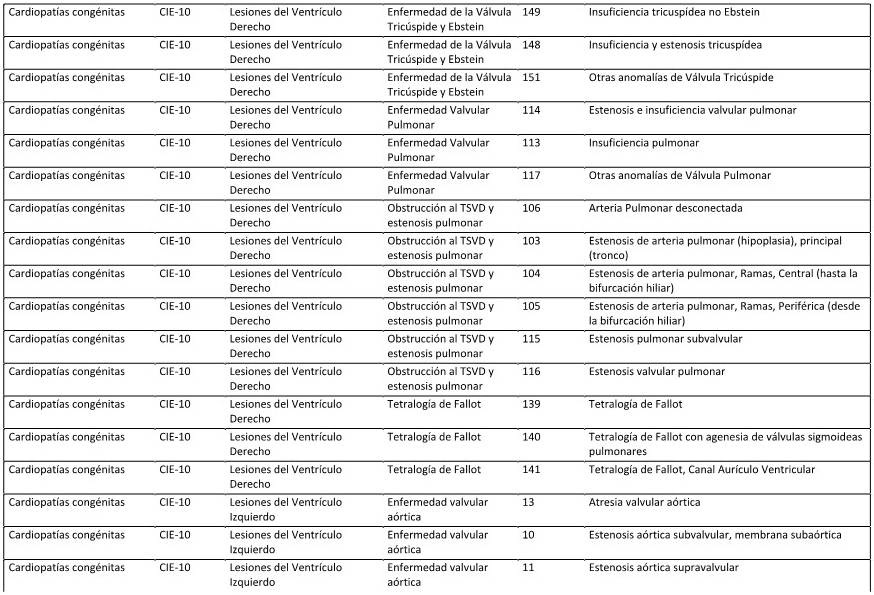
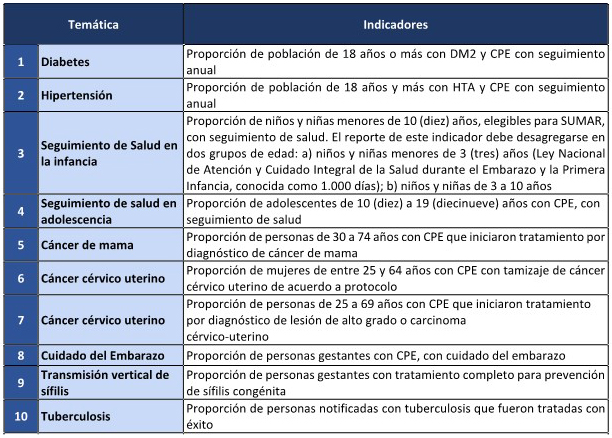
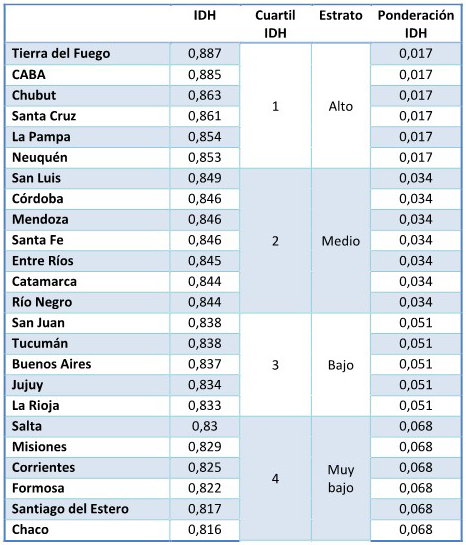
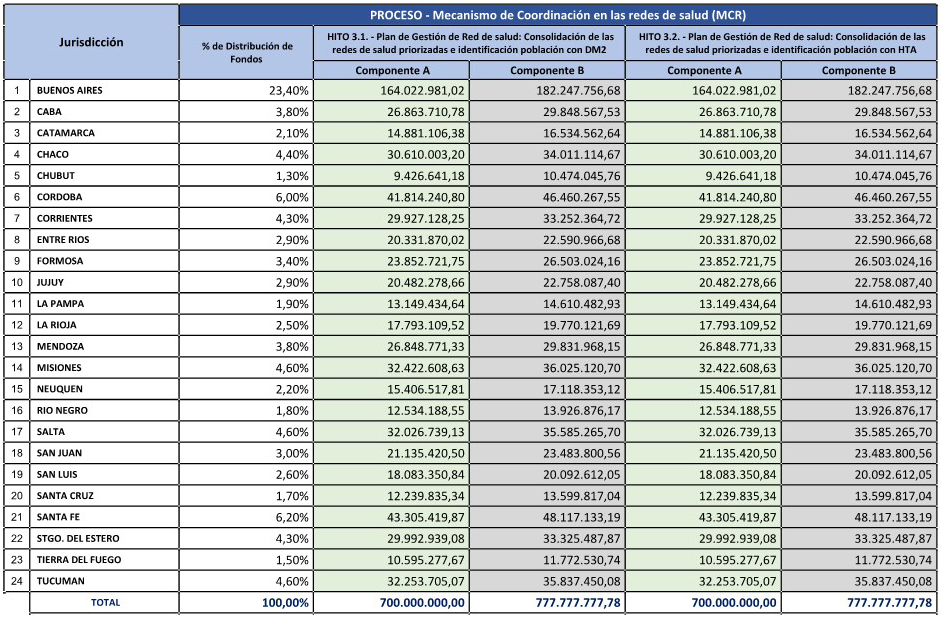
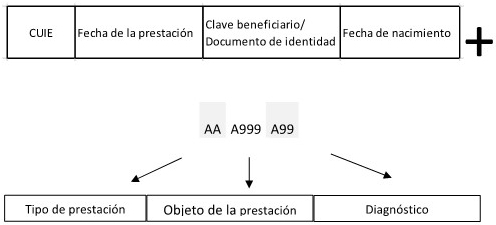
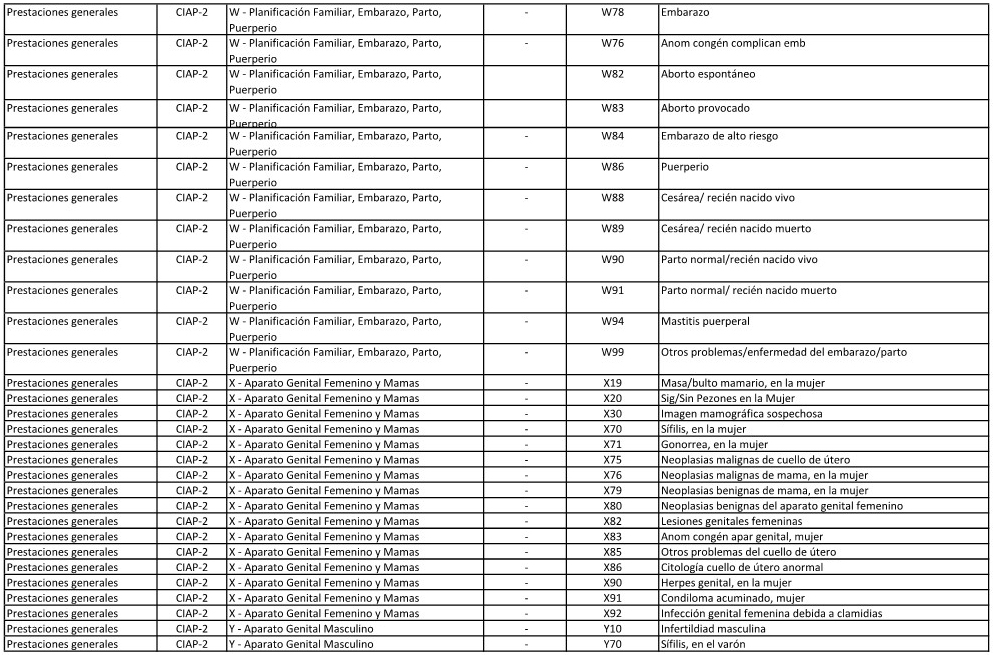
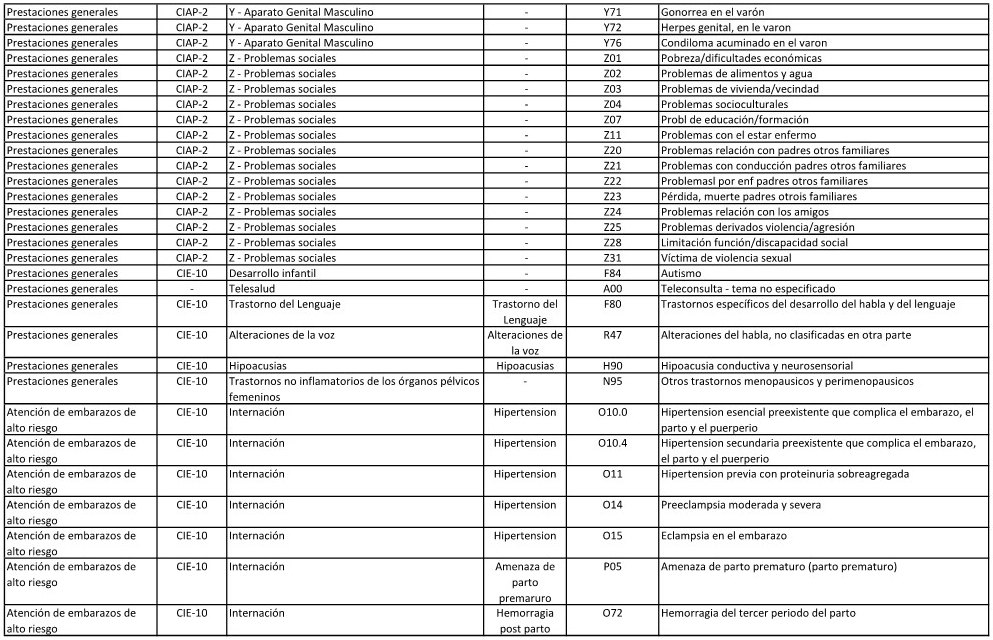
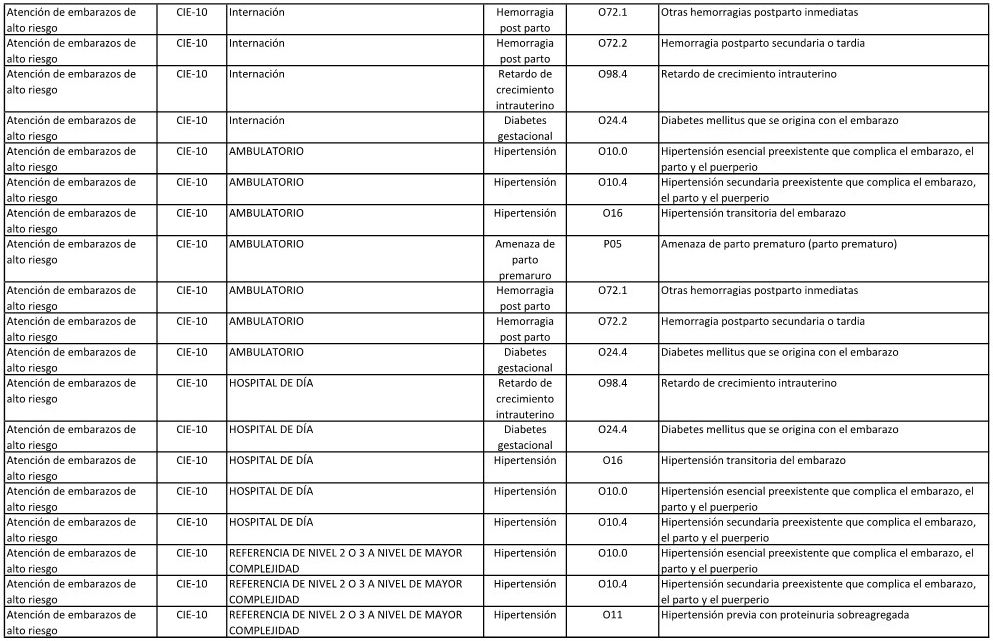
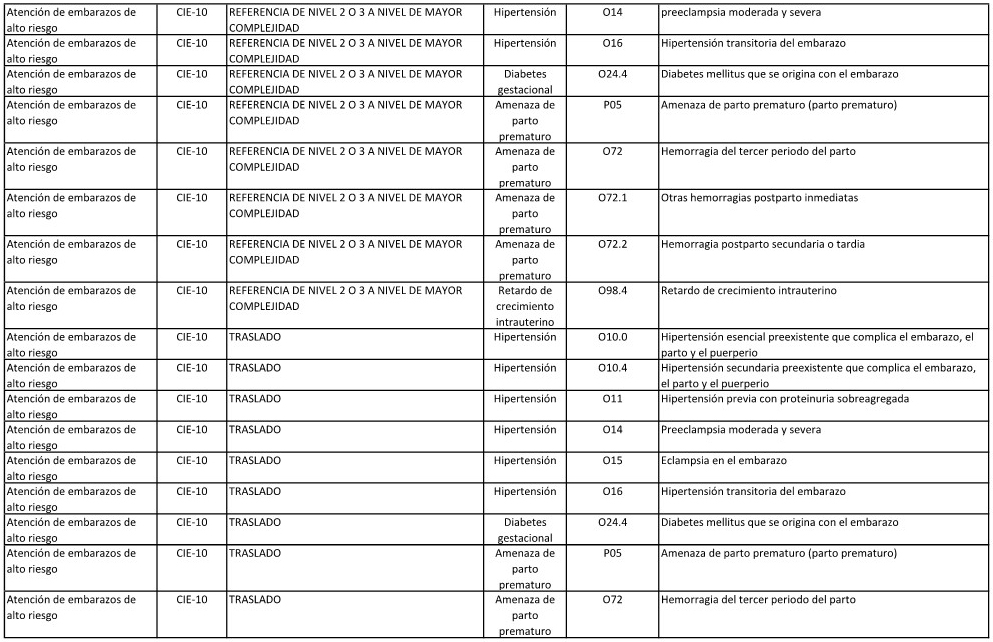
ANEXO
II
CONVENIO DE ADHESIÓN AL PLAN ARGENTINO
INTEGRADO DE SERVICIOS DE SALUD - PAISS- Y AL FONDO NACIONAL DE EQUIDAD
EN SALUD -FONES
Entre el MINISTERIO DE SALUD DE LA NACIÓN, en adelante la “NACIÓN”
representado por la Ministra de Salud, Dra. CARLA VIZZOTTI, con
domicilio en Avenida 9 de Julio N° 1925, 2º Piso de la Ciudad Autónoma
de Buenos Aires, por una parte; y por la otra la JURISDICCIÓN de ……………,
en adelante la “JURISDICCIÓN”, representada por el/la Ministro/a de
Salud local, ……………, con domicilio en la calle ……………, de la Ciudad de
……………, de la provincia de ……………, respectivamente, convienen en celebrar
el presente Convenio de Adhesión al PLAN ARGENTINO INTEGRADO DE
SERVICIOS DE SALUD (en adelante “PAISS” O “PLAN”, indistintamente), y
al FONDO NACIONAL DE EQUIDAD EN SALUD (en adelante “FONES”), y
CONSIDERANDO:
Que mediante la Resolución N° XXXX/2023, el MINISTERIO DE SALUD DE LA
NACIÓN (el MSN o la NACIÓN) creó el PLAN ARGENTINO INTEGRADO DE
SERVICIOS DE SALUD, en adelante PAISS o PLAN, indistintamente.
Que el Decreto N° 303/2023 aprobó el modelo de Convenio de Préstamo BID
N° 5744/OC-AR, destinado a financiar la “Primera Operación Individual
del Programa para la Integración del Sistema de Salud Argentino”; y que
el Decreto N° 398/2023 aprobó el modelo de Convenio de Préstamo BIRF N°
9547-AR destinado a financiar el “PROGRAMA DE APOYO A LA COBERTURA
EFECTIVA Y UNIVERSAL DE SALUD Y A LA INTEGRACIÓN DEL SISTEMA DE SALUD
NACIONAL” como parte del Plan Nacional Integrado de Salud 2023-2028,
actualmente denominado PLAN ARGENTINO INTEGRADO DE SERVICIOS DE SALUD
(“PAISS”) y por tanto deben entenderse como equivalentes.
Que, en citada Resolución N° XXXX/2023, el MSN estableció los
lineamientos generales para priorizar como estrategia sanitaria
nacional al PAISS. La resolución insta a todos los programas nacionales
dependientes del MSN, a colaborar y coordinar su accionar con la
implementación y el desarrollo de la estrategia, cuyo objetivo central
es la integración del sistema de salud.
Que, en ese mismo marco, se estableció el FONDO NACIONAL DE EQUIDAD EN
SALUD, creado por Resolución de la entonces SECRETARÍA DE GOBIERNO DE
SALUD N° 518/2019, cuyas especificidades integran el presente Convenio
como Anexo Programático N°1; asimismo se creó el PROGRAMA SUMAR+, cuyas
especificidades integran el presente Convenio como Anexo Programático
N° 2.
Que a través de la Resolución del Ministerio de Salud de la Nación N°
1441, de fecha 1° de septiembre del 2020, se aprobó el modelo de
Convenio Marco para la adhesión de las jurisdicciones al PROGRAMA
NACIONAL REMEDIAR (IF-2020-57623159-APN-UGA#MS), cuyas condiciones
particulares integran el presente Convenio como Anexo Programático N° 3.
Que a través de la Resolución del Ministerio de Salud de la Nación N°
3325, de fecha 30 de noviembre del 2022, se aprobó el modelo de
Convenio Marco para la adhesión de las jurisdicciones al PROGRAMA DE
ENFERMEDADES POCO FRECUENTES (IF-2022-107892275-APN-DMEYAP#MS), cuyas
condiciones particulares integran el presente Convenio como Anexo
Programático N° 4.
Que a través de la Resolución del Ministerio de Salud de la Nación N°
34, de fecha 11 de enero del 2022, se aprobó el Modelo de Convenio
Marco para la adhesión de las jurisdicciones a las acciones llevadas a
cabo por la COORDINACION DE BANCO DE DROGAS ESPECIALES
(IF-2021-119691134-APN-DNMYTS#MS), cuyas condiciones particulares
integran el presente Convenio como Anexo Programático N° 5.
Que a través de la Resolución del Ministerio de Salud de la Nación N°
978 de fecha 12 de mayo del 2022, y sus modificatorias, se aprobó el
PROGRAMA PARA EL FORTALECIMIENTO DE LOS EQUIPOS DE SALUD PARA LA
CALIDAD Y LA SEGURIDAD (FESCAS), cuyas condiciones particulares
integran el presente Convenio como Anexo Programático N° 6.
Que a través de la Resolución del Ministerio de Salud de la Nación N°
442, de fecha 14 de marzo del 2023, se aprobó el modelo de Convenio
Marco para la implementación de la HISTORIA DE SALUD INTEGRADA (IF-
2023-26685517-APN-DNSISA#M), cuyas condiciones particulares integran el
presente Convenio como Anexo Programático N° 7.
Que a través de la Ley 27.680 se declara de interés público nacional la
prevención y el control de la resistencia a los antimicrobianos,
teniendo por objeto establecer los mecanismos necesarios para su
promoción en el territorio nacional; cuyas condiciones particulares
integran el presente Convenio como Anexo Programático N° 8.
Que, en cumplimiento de lo previsto en la Resolución y con el objetivo
de implementar la estrategia en todo el país, por medio del CONSEJO
FEDERAL DE SALUD (COFESA) se invitó a las Provincias y a la Ciudad
Autónoma de Buenos Aires (CABA) a adherir a los principios básicos y
suscribir los convenios que resulten necesarios para tal fin.
Que, en ese marco, el MSN aprobó a través de Resolución N° XXXX/2023,
el texto del Convenio de Adhesión al PAISS y al FONES, que establece
las directrices de la implementación conjunta y los ejes estratégicos a
seguir por parte de la Nación y las Provincias y la CABA.
Por lo expuesto LAS PARTES acuerdan suscribir el presente Convenio, a
tenor de las siguientes cláusulas:
PRIMERA: El presente convenio
tiene por objeto general contribuir con el PAISS para el desarrollo de
un modelo de salud integrado, equitativo y sustentable, que garantice
el acceso efectivo de la población a la atención de salud integral y de
calidad.
SEGUNDA: Los objetivos del
PAISS son:
i. - Incrementar la cobertura efectiva y equitativa de servicios de
salud y líneas de cuidado priorizadas, bajo criterios de calidad,
transparencia y eficiencia.
ii. -Impulsar y apoyar la integración y coordinación entre los
subsectores público, privado y de las obras sociales nacionales y
locales, mediante la armonización progresiva de los Planes de Servicios
de Salud y el establecimiento de la infraestructura necesaria para
garantizar la interoperabilidad de una Historia Clínica Digital y el
intercambio de información para registros y programas sanitarios para
la integración de los sistemas de información.
iii. - Prestar protección financiera explícita a través de materiales y
suministros consumibles, servicios y transferencias financieras
definidas bajo un modelo de financiamiento basado en resultados.
iv. -Mejorar la integralidad y la continuidad de la atención mediante
el fortalecimiento de redes de servicios de salud.
v. -Promover el desarrollo de una estrategia integral, eficiente y
equitativa de gestión de medicamentos y tecnología sanitaria.
TERCERA: La Población objetivo
del PAISS será la definida en el artículo 5 inciso c) de la Ley 23.661.-
CUARTA: LAS PARTES aceptan que
el FONDO NACIONAL DE EQUIDAD EN SALUD (FONES) creado por Resolución
518/2019 de la entonces SECRETARÍA DE GOBIERNO DE SALUD, prestará
asistencia financiera destinada a cubrir las brechas de cobertura,
acceso y calidad existentes en las jurisdicciones participantes
respecto de las prestaciones específicas de alta complejidad, baja
incidencia y alto precio correspondientes a líneas de cuidado de salud
definidas en el Plan de Servicios de Salud - Alta Complejidad (PSS-AC),
o el instrumento que el futuro lo reemplace, y priorizadas en el PAISS.
QUINTA: A los efectos del
cumplimiento del presente convenio la NACIÓN se compromete a:
1. -Brindar a la JURISDICCIÓN asistencia técnica y financiera para el
diseño, estrategia e implementación del PAISS, a través de los
Programas Nacionales, que resulten necesarios para el cumplimiento del
objeto del presente Convenio.
2. Asistir en el análisis de la información para mejorar la gestión
sanitaria y administrativa, a nivel local.
3. Adecuar las acciones previstas en el marco de la ejecución del PAISS
conforme a los criterios objetivos de orden sanitario y epidemiológico,
que sean establecidos y aprobados por instancias políticas
interjurisdiccionales como el CONSEJO FEDERAL DE SALUD (COFESA).
4. Controlar y supervisar la aplicación de los recursos que se provean
(materiales, suministros consumibles, servicios, transferencias
financieras u otros), de conformidad con lo establecido en los actos
administrativos y documentos técnicos que se emitan para tal fin.
5. Colaborar y promover en la gestión local para mejorar la calidad y
seguridad de los servicios de salud destinados a una atención integral
de la salud.
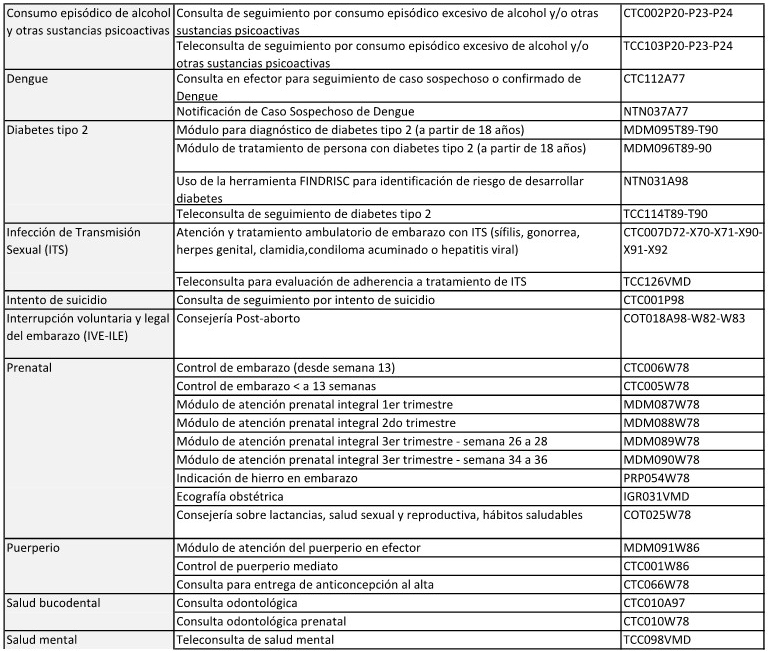
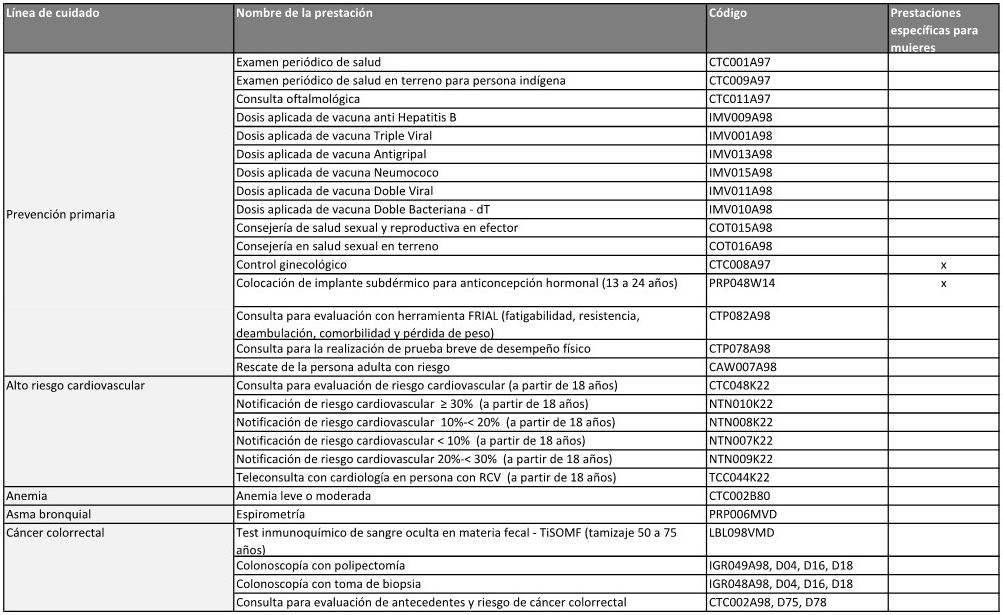
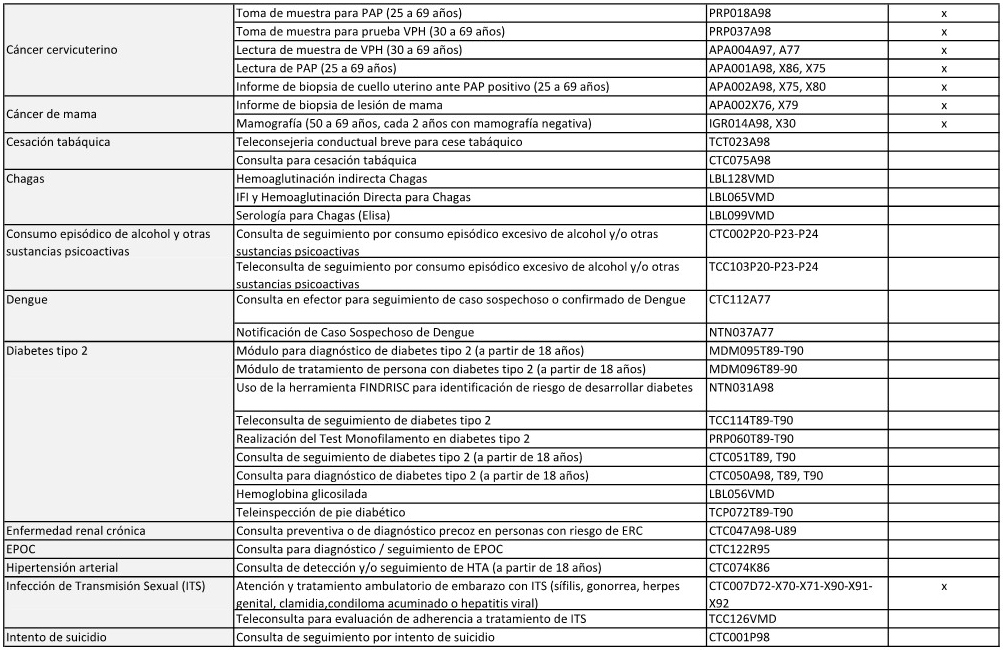
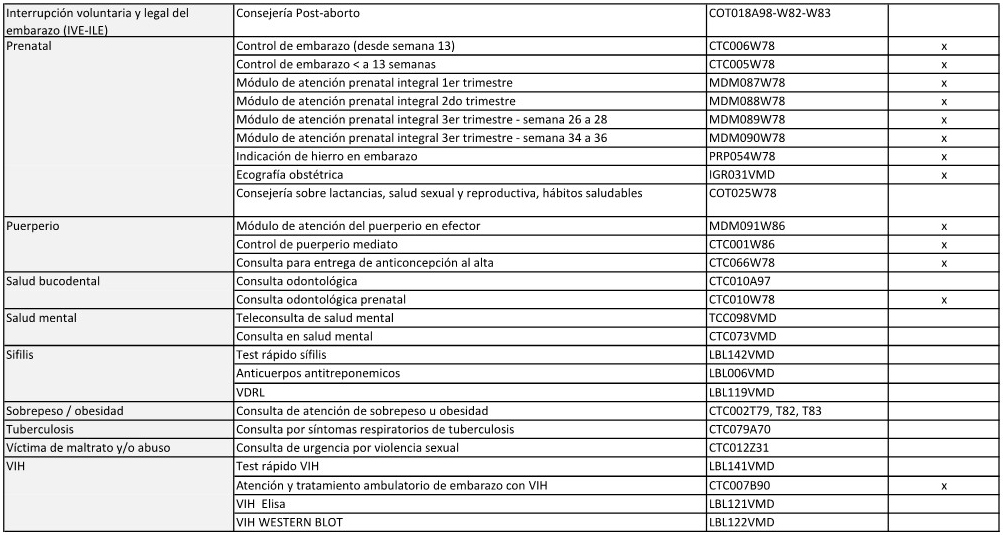
6. Poner a disposición de la JURISDICCIÓN la información relativa a las
líneas de cuidado priorizadas que integran el PAISS.
7. Fomentar la implementación de la Historia de Salud Integrada (HSI)
en los establecimientos de salud del país que no usen registros
electrónicos o bien utilicen sistemas de Historia Clínica Electrónica
(HCE) no interoperables y fomentar la interoperabilidad con todas las
Historias Clínicas Electrónicas disponibles.
8. Promover la difusión de información actualizada en relación a los
objetivos del PAISS, a través de la página web del MINISTERIO DE SALUD
DE LA NACIÓN.
9. Realizar acciones de capacitación de los recursos humanos acerca de
los objetivos del PAISS y sus líneas de cuidado priorizadas.
SEXTA: Son obligaciones de la
JURISDICCIÓN en el marco del presente Convenio:
1.Coordinar y organizar las acciones y recursos provenientes de la
“NACIÓN”, con el fin de potenciar las sinergias, evitar redundancias y
optimizar sus recursos para orientarlos a la implementación del
“PAISS”, alineada a los objetivos de trabajo del mismo.
2. Articular la implementación de los Programas Nacionales y otros
programas territoriales, con los programas y áreas locales, a los
efectos de hacer efectivos los objetivos específicos definidos por el
PAISS.
3. Arbitrar todas las cuestiones necesarias para implementar el PAISS y
tornarlo operativo en su JURISDICCIÓN.
4. Suscribir los instrumentos normativos necesarios para la
implementación del PAISS.
5. Garantizar la gratuidad en el acceso a los servicios, prestaciones
asistenciales y acciones de prevención de enfermedades y promoción de
la salud, brindados por los servicios públicos de salud.
6. Remitir toda la información que le sea requerida por la NACIÓN,
facilitando el acceso a todos los registros y servicios a fin de que
puedan realizar el correspondiente seguimiento y monitoreo.
7. Implementar acciones para fortalecer un modelo de atención y gestión
de Redes Integradas de Servicio de Salud (RISS), disponiendo de los
recursos físicos y humanos necesarios.
8. Detectar las necesidades y facilitar la accesibilidad de los
Recursos Humanos jurisdiccionales y de los equipos de salud a los
cursos de capacitación que se desarrollen en el marco del PAISS y
proponer agendas temáticas de capacitación.
9. Suministrar a la NACIÓN toda la información necesaria para la
supervisión, monitoreo y auditoría del PAISS, en especial la que fuera
necesaria para la medición de la evolución de los objetivos planteados
y de las condiciones sanitarias de la población objetivo.
10. Facilitar la existencia de las interfaces necesarias a nivel
sistemas de información.
11. Promover la participación comunitaria en los sistemas y redes de
servicios de salud.
12. Implementar los mecanismos necesarios para lograr la nominalización
del padrón de usuarios, uso de receta digital e historia clínica
digital.
13. Colaborar con la NACIÓN en el cumplimiento de las obligaciones
establecidas en el marco del “Programa de Apoyo a la Cobertura Efectiva
y Universal de Salud y a la Integración del Sistema de Salud Nacional”
financiado por el Banco Internacional de Reconstrucción y Fomento
(BIRF) aprobado por el Decreto N° 398/2023, con particular referencia
al Manual Operativo del Préstamo (MOP) y que como IF-2023-112473553-
APN-DGPFE#MS forma parte integrante del presente; y el “Programa para
la Integración del Sistema de Salud Argentino” financiado por el Banco
Interamericano de Desarrollo (BID), aprobado por el Decreto N° 303/2023
- .
14. Implementar el Programa en el marco de lo dispuesto por las “Guías
Anti-Corrupción" pertenecientes al BANCO INTERAMERICANO DE
RECONSTRUCCIÓN Y FOMENTO (BIRF), es decir: las “DIRECTRICES PARA
PREVENIR Y COMBATIR EL FRAUDE Y LA CORRUPCIÓN EN EL FINANCIAMIENTO DE
PROGRAMAS POR RESULTADOS, con fecha del 1° de febrero del 2012 y
revisadas el 10 de julio de 2015”, que como
IF-2023-84289799-APN-DNFSP#MS forma parte integrante del presente.
SÉPTIMA: LAS PARTES acuerdan y
aceptan las especificaciones que se establecen en cada uno de los
Anexos Programáticos Específicos que forman parte integrante del
presente; reemplazando y dejando sin efecto todos los convenios
específicos equivalentes suscriptos oportunamente enumerados en el
artículo 11 de la Resolución N° XXXX/2023 del MINISTERIO DE SALUD DE LA
NACIÓN (PAISS) (Anexos Programáticos Específicos N° 3 a N° 8), con
excepción de aquellas cuestiones pendientes de cumplimiento derivadas
de los convenios que por esta Cláusula se dejan sin efecto.
Asimismo y tal efecto acuerdan que las autoridades que pudieran ser
designadas en el marco de la implementación de los Anexos Programáticos
Específicos deberán suscribir un Acta Inicial indicando expresa y
detalladamente la existencia o no de cuestiones pendientes de
cumplimiento derivadas de los Convenios que por esta cláusula se dejan
sin efecto y su plazo de cumplimiento en el marco del presente Convenio
y, podrán suscribir las Actas Complementarias que sean necesarias para
su operatoria; las que tendrán validez siempre y cuando no alteren las
Condiciones impuestas por este CONVENIO y sean debidamente comunicadas
para su registro a las PARTES que lo integran. Para evitar cualquier
duda, las condiciones pendientes de cumplimiento derivadas de los
Convenios que por esta cláusula se dejan sin efecto se mantienen
vigentes y deben cumplimentarse en el marco del presente CONVENIO.
OCTAVA: Las PARTES acuerdan que
toda la información necesaria para la supervisión, monitoreo y
auditoría del PAISS, en especial la que fuera necesaria para la
medición de la evolución de los objetivos planteados y de las
condiciones sanitarias de la población objetivo, que sea o fuere
suministrada por una parte a la otra será fidedigna y confiable.
A todo efecto, las PARTES establecen que pondrán a disposición de la
otra PARTE todos los registros o soportes necesarios para verificar,
por sí o por terceros, la fidelidad y confiabilidad de la información
suministrada a la otra.
Para evitar cualquier duda, por “Información Fidedigna” a los fines de
este Convenio se entiende: cualquier dato, documento, informe, análisis
u otro tipo de información que sea precisa, actualizada, completa y
confiable, y que esté relacionada con la implementación del PAISS, el
FONES o cualesquiera de los Anexos Programáticos que integran el
presente Convenio.
La información intercambiada entre las PARTES se utilizará únicamente
para los fines establecidos en este Convenio y no se utilizará para
ningún otro propósito sin el consentimiento previo por escrito de la
otra PARTE.
NOVENA: Las PARTES establecen
que, en el marco del PAISS, los recursos financieros transferidos por
la NACIÓN y recibidos por la JURISDICCIÓN deberán rendirse en
cumplimiento de lo estipulado en el “Reglamento General para la
Rendición de cuentas de Fondos Presupuestarios Transferidos a Gobiernos
Provinciales o Municipales y a Personas Físicas y/o Jurídicas de
Derecho Público y/o Privado”, utilizando los sistemas informáticos allí
detallados, como único medio válido de registro para la rendición de
cuentas. Serán de aplicación las normas: Decreto 782/2019, Resolución
920/2021 del MSN y cualquier otra norma que a futuro la modifique o
complemente.
Será responsabilidad de la JURISDICCIÓN mantener un sistema contable
que permita verificar que no se destinen estos fondos para una
finalidad distinta a la asignada.
DÉCIMA: Las partes acuerdan
realizar los mayores esfuerzos razonables para incorporar la Red
Federal de Control Público a los efectos de cumplir las cláusulas
octava y novena, como así también cualquier otra obligación que
resultare de los Anexos Programáticos específicos adjunto a la presente
como ANEXO.
DÉCIMO PRIMERA: La JURISDICCIÓN
se compromete a cumplir y a colaborar con la NACIÓN para el
cumplimiento de las acciones previstas en la Evaluación de Sistemas
Sociales y Ambientales (ESSA) para el PROGRAMA DE APOYO A LA COBERTURA
EFECTIVA Y UNIVERSAL DE SALUD Y A LA INTEGRACIÓN DEL SISTEMA DE SALUD
NACIONAL incorporado al presente como IF-2023-82627480- APN-DMFE#MS.
Para ello, la JURISDICCIÓN designará un Referente de Salvaguarda
Ambiental o Unidades de Salud Ambiental y un referente de Salvaguardas
Sociales, y destinará los recursos presupuestarios necesarios y
oportunos para una gestión eficiente para el adecuado cumplimiento del
Plan de Acción del Programa definido en la ESSA.
DÉCIMA SEGUNDA: El presente
Convenio de Adhesión y los Acuerdos Específicos que se suscriban en
consecuencia, no generan vínculo alguno entre la NACIÓN y el personal
afectado por la JURISDICCIÓN a estas actividades, no creando relación
laboral de dependencia, de principal y agente o contractual alguna
entre la NACIÓN y dicho personal, eximiendo la JURISDICCIÓN a la NACIÓN
de toda responsabilidad por reclamos de cualquier tipo (laborales,
daños y perjuicios y/o contractuales) por parte de cualquiera de los
integrantes del equipo de salud contratados, dependientes o vinculados
de cualquier otro modo con la JURISDICCIÓN.
La NACIÓN no asume responsabilidad alguna sobre aportes previsionales,
cargas sociales, seguros de vida, enfermedades, accidentes de viaje u
otro seguro que eventualmente pueda corresponder o ser necesarios o
convenientes para los miembros del equipo de salud, sean dependientes o
contratados, de la JURISDICCIÓN en cumplimiento de este Convenio de
Adhesión.
La JURIDICCIÓN responderá directa, exclusiva y excluyentemente, y en su
caso indemnizará a la NACIÓN en todos los juicios, reclamos, demandas y
responsabilidades de toda naturaleza y especie, incluidas las costas y
gastos que se deriven de actos y/u omisiones de los miembros del equipo
de salud dependientes o contratados de la JURISDICCIÓN
responsabilizándose de toda consecuencia dañosa causada por toda acción
u omisión o derivada de las prácticas médicas y/o paramédicas, y/o del
incumplimiento y/o del cumplimiento defectuoso de cualquier obligación
emergente del presente Convenio.
La JURISDICCIÓN asume la totalidad de la responsabilidad por las
consecuencias derivadas de la contratación de personal, seguros de mala
praxis, convenios con efectores y toda otra actividad vinculada con la
ejecución de la estrategia del PAISS o cualquier otro Programa del
Ministerio de Salud de la Nación.
DÉCIMA TERCERA: LAS PARTES
acuerdan que darán estricto complimiento a lo normado por la
Constitución Nacional, la Ley N° 25.326 de Protección de Datos
Personales, la Ley N° 26.529 Derechos del Paciente en su Relación con
los Profesionales e Instituciones de la Salud, sus normas
reglamentarias y las normas que en un futuro las modifiquen o
reemplacen.
DÉCIMA CUARTA: Las PARTES
acuerdan que, en caso de discrepancias o conflictos, agotarán todas las
instancias para la solución amigable de los mismos. En todos los casos
aceptan que el COFESA actúe como ámbito definido para alcanzar acuerdos
de partes.
A todos los efectos legales que pudieran corresponder las PARTES
constituyen domicilio en los lugares indicados en el encabezamiento del
presente, donde se tendrán por válidas todas las notificaciones y
diligencias que se realicen. Así mismo, las PARTES se someten a la
competencia originaria de la CORTE SUPREMA DE JUSTICIA DE LA NACIÓN,
según lo dispuesto por el art. 117 de la Constitución Nacional.
DÉCIMA QUINTA: La vigencia del
presente Convenio de Adhesión se establece desde el día en que las
PARTES suscriban el mismo y hasta el 31 de diciembre de 2026,
prorrogable automáticamente por períodos de un año; salvo medie
renuncia expresa por alguna de las partes con una notificación
fehaciente con TREINTA (30) días de anticipación.
DÉCIMA SEXTA: La JURISDICCIÓN
mantendrá su condición de Jurisdicción Participante del PAISS en la
medida que el Convenio de Adhesión se encuentre vigente.
En caso de incumplimiento del presente Convenio por parte de la
JURISDICCIÓN, la NACIÓN intimará por medio fehaciente, otorgándole un
plazo de SESENTA (60) días a fin de ejecutar las obligaciones
incumplidas. En caso de que luego de cumplido el plazo mencionado, la
JURISDICCIÓN no hubiere cumplido con la ejecución de sus obligaciones,
la NACIÓN podrá declarar unilateralmente la caducidad del presente
Convenio, sin necesidad de intimación ni interpelación judicial alguna,
conforme el Art. 21 de la LNPA N° 19.549. La caducidad conllevará al
cese inmediato de todas las actividades y obligaciones que se hayan
generado en virtud del presente Convenio, como la asistencia técnica,
financiera y de cualquier otra índole que se realizare a través de los
Programas Nacionales vigentes, así como de aquellas obligaciones que
hayan sido generadas a partir de los Acuerdos Específicos que en virtud
del presente se suscriban.
En caso de incumplimiento del presente por parte de la NACIÓN, la
JURISDICCIÓN intimará por medio fehaciente otorgando un plazo de
SESENTA (60) días a fin de ejecutar las obligaciones incumplidas. Luego
de cumplido dicho plazo la JURISDICCIÓN podrá declarar unilateralmente
la caducidad del presente sin necesidad de intimación judicial ni
interpelación alguna.
Las PARTES quedan facultadas para rescindir el presente Convenio en
cualquier momento debiendo comunicar fehacientemente a la otra parte su
decisión con una antelación no menor a los TRINTA (30) días. En caso de
rescisión, los derechos y las obligaciones correspondientes a la
JURISDICCIÓN y a la NACIÓN se extinguen el día de la misma, quedando
vigentes todas aquellas que refieran a periodos anteriores.
DÉCIMA SÉPTIMA: Las PARTES
acuerdan que, en caso de existir diferencias entre lo expresado en los
correspondientes Anexos Programáticos y lo establecido en el articulado
del presente Convenio de Adhesión, prevalecerá este último por sobre
los primeros.
DÉCIMA OCTAVA: Las PARTES se
comprometen a que, en el marco del presente convenio, observarán y
darán cumplimiento a las más estrictas normas de ética y regulaciones
vigentes en materia de lucha contra el fraude, lavado y anticorrupción,
con todas las leyes y regulaciones que, a nivel nacional, provincial
y/o municipal se hubieran dictado en el país, comprometiéndose a
cumplir las mismas y las que se dicten sobre la materia en el futuro.
DÉCIMA NOVENA: Las PARTES
intervinientes declaran su conformidad con lo anteriormente pactado,
obligándose a su estricto cumplimiento, firmando en constancia sus
representantes legales dos ejemplares de un mismo tenor y a un solo
efecto.
Se firma el presente Convenio a los ____ días del mes de
________________de
Por LA JURISDICCIÓN
Por LA NACIÓN
ANEXO
ANEXOS PROGRAMÁTICOS ESPECÍFICOS
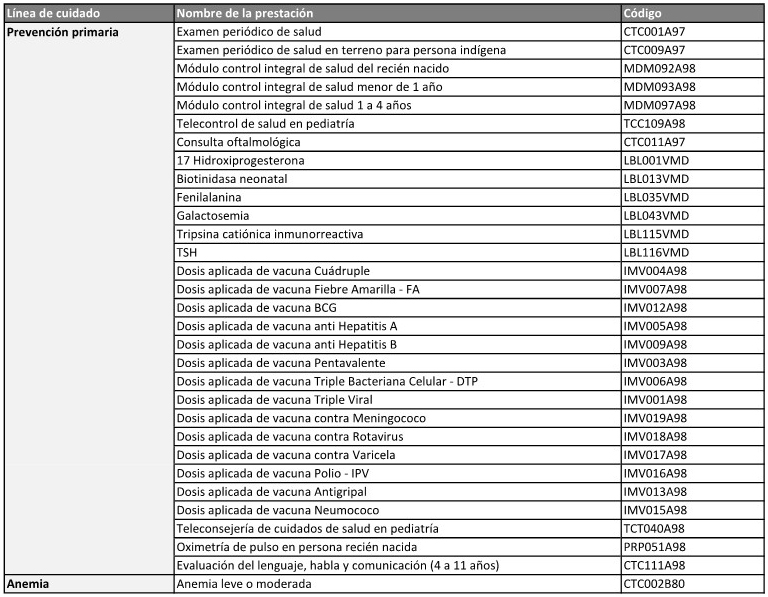
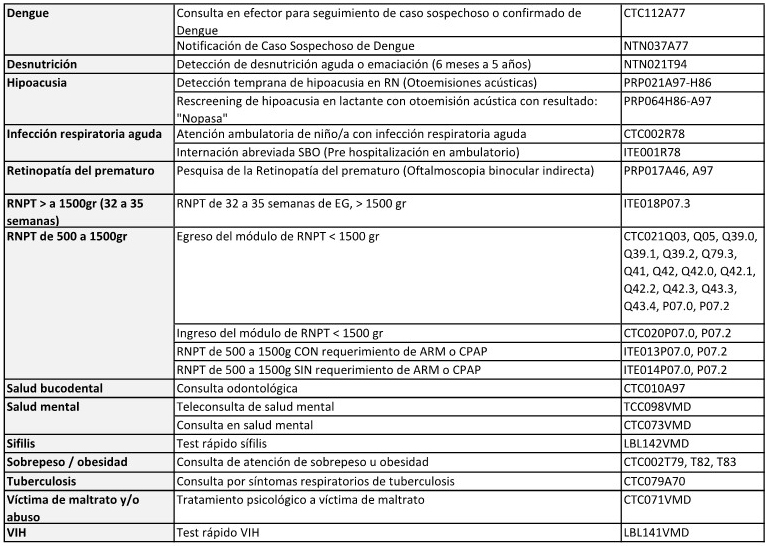
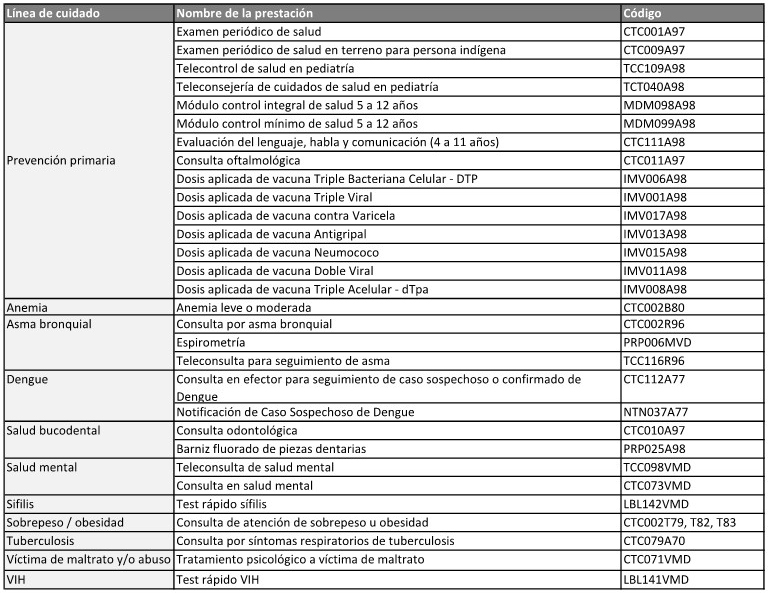
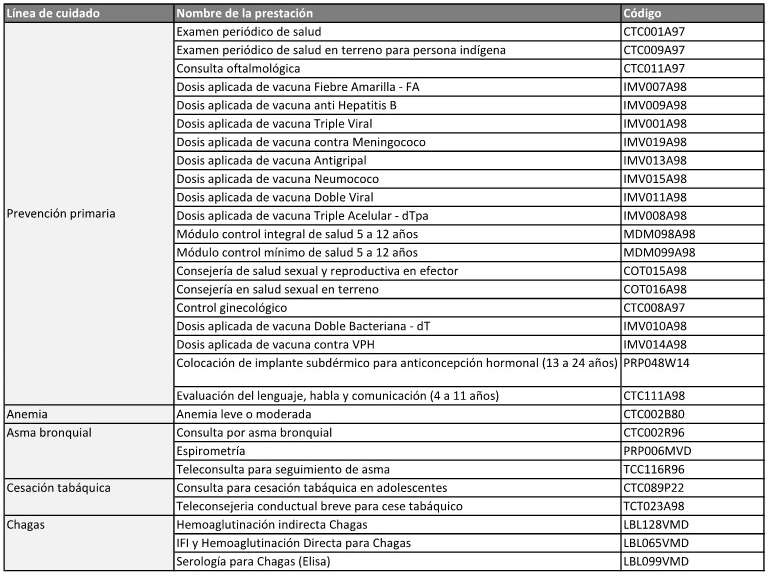
ANEXO PROGRAMÁTICO ESPECÍFICO N° 1
FONDO NACIONAL DE EQUIDAD EN SALUD
(FONES)
PRIMERA: Las PARTES acuerdan
implementar el FONDO NACIONAL DE EQUIDAD EN SALUD creado por Resolución
de la entonces Secretaria de Gobierno de Salud N° 518/2019 -y su
modificatoria Resolución Ministerial N° 1507/2020- en el marco del
PAISS, con el objetivo de prestar asistencia financiera destinada a
cubrir las brechas de cobertura, acceso y calidad existentes en las
jurisdicciones participantes respecto de las prestaciones específicas
de alta complejidad, baja incidencia y alto precio correspondientes a
líneas de cuidado de salud definidas en el Plan de Servicios de Salud -
Alta Complejidad (PSS-AC).
SEGUNDA: Las PARTES toman
conocimiento y aceptan integralmente el Manual y Reglamento Operativo
Específico del FONDO NACIONAL DE EQUIDAD EN SALUD (FONES), aprobado por
el Artículo 7° de la Resolución XXXXX/2023, o la que a futuro lo
modifique, y que como IF-2023-111852366-APN-DNFSP#MS, forma parte
integrante del presente.
ANEXO
PROGRAMÁTICO ESPECÍFICO N° 2
PROGRAMA SUMAR+
PRIMERA: Las PARTES acuerdan
implementar el PROGRAMA SUMAR+ en el marco del PAISS, con el objetivo
de prestar asistencia financiera directa a las Provincias y la CABA a
través de transferencias financieras definidas bajo un modelo de
financiamiento basado en resultados y equidad, vinculadas al desempeño
en inscripción y cobertura efectiva de la población objetivo, a la
mejora de los procesos priorizados para el fortalecimiento y
organización de los servicios de salud y al cumplimiento de metas
sanitarias.
SEGUNDA: Las PARTES toman
conocimiento y aceptan integralmente el Manual y Reglamento Operativo
Específico del PROGRAMA SUMAR+, aprobado por el Artículo 10° de la
Resolución XXXXX/2023, o la que a futuro lo modifique, y que como
IF-2023-117879422-APN-DTFP#MS forma parte integrante del presente
Convenio.
ANEXO
PROGRAMÁTICO ESPECÍFICO N° 3
PROGRAMA NACIONAL REMEDIAR
PRIMERA: Las PARTES acuerdan
implementar el PROGRAMA NACIONAL REMEDIAR relanzado por Resolución
Ministerial N° 248/2020 en el marco de PAISS, con la finalidad de
universalizar el uso racional y el acceso a medicamentos estratégicos e
insumos sanitarios consensuados entre las partes.
SEGUNDA: Las PARTES acuerdan y
aceptan que la estrategia de implementación del PROGRAMA NACIONAL
REMEDIAR se regirá por el Manual de Operatoria del PROGRAMA REMEDIAR,
aprobado por el Artículo 1° de la Resolución Ministerial N° 1357/2023
como Anexo I (IF-2023-55806813-APN-DNMYTS#MS) o el que en el futuro lo
reemplace.
TERCERA: En el marco de la
implementación del Programa REMEDIAR, la NACIÓN se compromete a:
1. Colaborar con la JURISDICCIÓN en sus necesidades, demanda efectiva
del suministro de medicamentos esenciales según las características
regionales y adecuación de compras y coberturas de medicamentos e
insumos sanitarios estratégicos.
2. Actualizar periódicamente el listado de medicamentos incluidos en el
PROGRAMA NACIONAL REMEDIAR en base al Vademécum de Medicamentos
Esenciales definidos por resolución ministerial a fin de proporcionar
un eficiente y equitativo acceso a la salud y que puedan ser empleados
como estándares para el registro, la financiación y la producción
pública de insumos sanitarios estratégicos.
3. Actualizar las condiciones de elegibilidad de los Centros de
Atención Primaria de la Salud y de los Establecimientos de Salud que
participen del PROGRAMA, con el objetivo de ampliar el acceso a los
medicamentos e insumos estratégicos.
4. Promocionar la investigación en los Centros de Atención Primaria de
la Salud y en los Establecimientos de Salud que participen del PROGRAMA.
CUARTA: Para lograr el
desarrollo y ejecución del Programa, la JURISDICCIÓN, se compromete a:
1. La designación formal a través de la autoridad competente, de un
referente que tendrá por función coordinar las gestiones requeridas en
el marco del PROGRAMA NACIONAL REMEDIAR en el ámbito jurisdiccional.
2. Generar un mecanismo de información sobre las características,
avances e implementación de sistemas informáticos de dispensa y/o
gestión de stock de los insumos que como resultado de la adhesión al
Programa se gestionen para aquellos casos en que se encuentre vigente
un sistema jurisdiccional, procurando que sean interoperables.
3. Generar mecanismos de información relativos a las adquisiciones, que
detallen cantidades y períodos de cobertura de medicamentos
estratégicos realizadas por la JURISDICCIÓN.
ANEXO
PROGRAMÁTICO ESPECÍFICO N° 4
PROGRAMA DE ENFERMEDADES POCO
FRECUENTES
PRIMERA: las PARTES acuerdan y
aceptan que la estrategia del PROGRAMA DE ENFERMEDADES POCO FRECUENTES
se regirá por el Reglamento Operativo Especifico que oportunamente
definan.
SEGUNDA: Con la finalidad de
implementar el PROGRAMA, la NACIÓN se compromete a:
1. Colaborar con la “JURISDICCIÓN” en sus necesidades a fin de impulsar
un abordaje de gestión sanitaria integral, mejorando el acceso al
diagnóstico y seguimiento de las personas con Enfermedades Poco
Frecuentes.
2. Generar de oficio reportes para informar a la “JURISDICCION” la
situación sanitaria de las Enfermedades Poco Frecuentes en base a los
datos existentes en el Registro Nacional.
TERCERA: Por su parte, a los
efectos del cumplimiento del presente la JURISDICCIÓN se compromete a:
1. Designar formalmente a través de la autoridad competente, un
referente que tendrá por función coordinar las gestiones requeridas en
el marco del “PROGRAMA NACIONAL DE ENFERMEDADES POCO FRECUENTES” en el
ámbito de la jurisdicción a la cual representa.
2. Fortalecer en la medida de sus posibilidades las redes de referencia
y de los servicios de salud que realicen la atención de pacientes con
Enfermedades Poco Frecuentes, en todos los subsectores, para poder
conocer e informar a la “NACIÓN” su funcionamiento, facilitando la
detección de necesidades que puedan mejorar el recorrido por el sistema
de salud de los pacientes con Enfermedades Poco Frecuentes.
3. Promover y difundir en el ámbito de toda la jurisdicción el uso y la
carga de pacientes en el Registro Nacional de Enfermedades Poco
Frecuentes entre los distintos equipos de salud y servicios, de todos
los subsectores.
4. Favorecer la articulación con Asociaciones Jurisdiccionales de
pacientes que realicen actividades vinculadas con las Enfermedades Poco
Frecuentes.
ANEXO
PROGRAMÁTICO ESPECÍFICO N° 5
PROGRAMA DE TRATAMIENTOS PARA
PATOLOGÍAS ESPECIALES Y DE ALTO PRECIO: BANCO DE DROGAS ONCOLÓGICAS Y
ESPECIALES
PRIMERA: Las PARTES acuerdan en
el marco del PAISS, desarrollar acciones conjuntas entre el BANCO DE
DROGAS ESPECIALES y la JURISDICCIÓN, tendientes a reducir la incidencia
y mortalidad por cáncer, mejorar la calidad de vida de los pacientes
oncológicos en nuestro país, como así también universalizar el uso
racional y el acceso a medicamentos estratégicos e insumos sanitarios
consensuados entre las partes.
SEGUNDA: Las PARTES acuerdan y
aceptan que la estrategia del BANCO DE DROGAS ESPECIALES se regirá por
el Reglamento Operativo Especifico que oportunamente definan.
TERCERA: A dichos efectos la
NACIÓN se compromete a:
1. Colaborar con la Jurisdicción a través del suministro de
medicamentos para los pacientes con residencia en la misma, de acuerdo
al Vademécum de Medicamentos definidos por resolución ministerial, con
adecuación a las compras, a la disponibilidad y al cumplimiento de los
requisitos enumerados en el presente.
2. Actualizar periódicamente el listado de medicamentos incluidos en el
BANCO DE DROGAS ESPECIALES en base al Vademécum de Medicamentos
definidos por resolución ministerial a fin de proporcionar un eficiente
y equitativo acceso a la salud y propiciando la cobertura de
medicamentos e insumos sanitarios con evidencia metodológica
científicamente probada en cuanto a eficiencia, eficacia y efectividad
en los tratamientos.
CUARTA: Para lograr el
desarrollo y ejecución del presente, la JURISDICCIÓN se compromete a:
1. Designar al responsable de contraparte jurisdiccional que tendrá por
función coordinar las gestiones por ante el BANCO DE DROGAS ESPECIALES.
2. Coordinar con un auditor médico, especialista en hematología u
oncología clínica con título de especialidad y un profesional
farmacéutico con funciones de director técnico según lo dispone la
normativa aplicable.
3. Remitir la planificación anual de la medicación que se estima será
solicitada por la jurisdicción al BANCO DE DROGAS ESPECIALES durante el
siguiente año. Cada mes de septiembre del año en curso, la jurisdicción
deberá remitir por correo electrónico al BANCO DE DROGAS ESPECIALES la
planificación de los consumos de medicación que estiman que solicitarán
para el siguiente ejercicio, dentro de sus posibilidades operativas.
4. Registrar los datos requeridos en el Sistema Integrado de
Información Sanitaria Argentino (SISA), en el Sistema de Monitoreo de
Productos Sanitarios (SMIS) y/o en lo/s sistema/s que se encuentre/n
vigente/s, para confirmar la recepción y los movimientos de la
medicación transferida hasta su dispensa final, a los fines de contar
con la información epidemiológica respecto del universo de
beneficiarios y de la población asistida.
5. Efectuar la carga de la documentación enumerada en el presente, como
requisito para la entrega de la medicación solicitada.
6. Recibir los medicamentos, verificar su contenido, firmar la
recepción y efectuar el pertinente registro en el sistema. En caso de
existir diferencias se deberá formular el reclamo correspondiente por
ante el BANCO DE DROGAS ESPECIALES.
7. Informar al BANCO DE DROGAS ESPECIALES el robo, hurto o rotura de
medicamentos dentro de las setenta y dos (72) horas de ocurrido. En
caso de robo/hurto deberá efectuar la correspondiente denuncia policial
y remitir copia de la misma.
8. Implementar los mecanismos tendientes a asegurar la custodia y buena
conservación de los medicamentos entregados por el BANCO DE DROGAS
ESPECIALES.
QUINTA: Requisitos a cumplir
por los pacientes usuarios del sistema para la provisión gratuita de
medicamentos a través del banco de drogas especiales:
1. Tener cobertura pública exclusiva de salud. Acreditar mediante la
certificación negativa de ANSES o certificado del organismo que
corresponda según la jurisdicción de residencia del paciente, la no
cobertura mediante el sistema de salud de obras sociales o prepagas.
2. Ser asistido en hospital público.
3. Presentación de la documentación requerida tanto para la admisión y
continuidad de tratamiento o cambio de tratamiento ante la jurisdicción
que corresponda.
4. La prescripción médica debe circunscribirse a las drogas que forman
parte del Vademécum. La cobertura abarcará los medicamentos que se
encuentren incluidos en el Vademécum vigente del Banco de Drogas,
aprobado por Resolución Ministerial.
SEXTA: Documentación a ser
verificada por cada jurisdicción y cargada en el sistema de información
sanitaria que se encuentre vigente:
1) ADMISIÓN
• Fotocopia del DNI del paciente. Si el
paciente se encuentra tramitando su DNI, podrá presentar constancia de
DNI en trámite. En el caso personas residentes en la Argentina que no
han tramitado su DNI, podrán presentar constancia de su residencia
precaria y de no contar con la misma, podrán acompañar nota del
consulado de su país de residencia solicitando la entrega de la
medicación al Banco de Drogas.
• Formulario de solicitud de medicamentos -ficha de admisión- que
completará el médico tratante (formulario aprobado por Resolución
2185/2011).
• Receta original firmada por médico especialista y director del
hospital, con caducidad a los 30 días.
• Fotocopia de informe anátomo patológico o el que corresponda
(medulograma, inmunohistoquímica, inmunofenotipo, etc.), que deberá ser
actualizado según corresponda a la patología cursada.
• Fotocopia de estudios de valoración para enfermedad avanzada.
• Resumen de historia clínica.
• Encuesta con datos sociales.
• Certificación negativa de ANSES (de renovación trimestral).
• Negativa de la jurisdicción de residencia del paciente en la que se
indique cuál es el motivo de la imposibilidad de entregar la medicación
requerida por éste.
2) Continuidad de tratamiento:
• Receta original firmada por médico
especialista y director del hospital, con caducidad a los 30 días.
• Negativa de la jurisdicción de residencia del paciente en la que
indique cuál es el motivo de la imposibilidad de entregar la medicación
requerida por éste.
• Formulario de solicitud de medicamentos -ficha de renovación- que
completará el médico tratante cada tres (3) ciclos de tratamiento
-formulario aprobado por Resolución 2185/2011-.
• Si se tratara de enfermedad avanzada, se deberá adjuntar fotocopia de
informes de estudios de valoración de la enfermedad al inicio del
tratamiento solicitado y fotocopia de estudios con los que se valora la
respuesta cada tres (3) ciclos de tratamiento.
3) Cambio de tratamiento:
• Receta original firmada por médico
especialista y director del hospital, con caducidad a los 30 días.
• Negativa de la jurisdicción de residencia del paciente en la que
indique cuál es el motivo de la imposibilidad de entregar la medicación
requerida por éste.
• Formulario de solicitud de medicamentos -ficha de renovación- que
completará el médico tratante justificando el cambio de tratamiento por:
o Progresión de enfermedad: se debe adjuntar fotocopia de los informes
de estudios con los que se valorará la enfermedad.
o Toxicidad (intolerancia al tratamiento): adjuntar el formulario de
reporte de farmacovigilancia, disponible en la página de la ANMAT
(Sistema Nacional de Farmacovigilancia -Comunicación de Eventos
Adversos).
o Segunda fase del tratamiento: se deberá aclarar que el mismo es parte
del primer esquema indicado.
ANEXO
PROGRAMÁTICO ESPECÍFICO N° 6
PROGRAMA DE FORTALECIMIENTO DE LOS
EQUIPOS DE SALUD PARA LA CALIDAD Y LA SEGURIDAD
PRIMERA: Las PARTES acuerdan
implementar el PROGRAMA DE FORTALECIMIENTO DE LOS EQUIPOS DE SALUD PARA
LA CALIDAD Y LA SEGURIDAD (FESCAS) - COMPONENTE II con el propósito de
aplicar las pautas, estándares e indicadores que surjan de las
herramientas para la mejora de la calidad y la seguridad de los y las
pacientes, en el marco del Plan Nacional de Calidad en Salud 2021-2024
del MINISTERIO DE SALUD a fin de la implementación del PROGRAMA
NACIONAL DE GARANTÍA DE CALIDAD DE LA ATENCIÓN MÉDICA (PNGCAM).
Los ejes conceptuales del COMPONENTE II del PROGRAMA FESCAS serán:
1. Orientar los procesos de mejora continua de la calidad y la
seguridad de la atención en salud, a partir del compromiso explícito de
las jurisdicciones que se incorporen al PROGRAMA FESCAS - COMPONENTE II.
2. Impulsar procesos que promuevan la implementación del Plan Nacional
de Calidad en Salud 2021-2024 y el PNGCAM.
3. Desarrollar estrategias de intervención que promuevan la
reorientación de recursos del sistema de salud a políticas vinculadas a
la mejora de la calidad y seguridad en salud, con evidencia objetiva y
métricas.
SEGUNDA: Las PARTES toman
conocimiento, adhieren al programa y aceptan integralmente el Documento
del Programa FESCAS - COMPONENTE II, aprobado por el Artículo 23° de la
Resolución XXXXX/2023, o la que a futuro lo modifique, y que como
IF-2023-86938108-APN-DNCSSYRS#MS, y que forma parte integrante del
presente.
ANEXO
PROGRAMÁTICO ESPECÍFICO N° 7
HISTORIA DE SALUD INTEGRADA MEDIANTE
INTEROPERABILIDAD
PRIMERA: Las PARTES acuerdan en
el marco del PAISS, implementar, cooperar y colaborar, acciones
conjuntas para el desarrollo del software de HISTORIA DE SALUD
INTEGRADA (HSI) en la JURISDICCIÓN, que gerencia en formato digital
historias clínicas y gestiona las prestaciones y acciones de todos los
participantes de los equipos y organizaciones de salud en general
mediante uso de computadoras y/o tecnologías similares.
Asimismo, este sistema permitirá integrar mediante interoperabilidad de
los sistemas a los distintos establecimientos a lo largo del país y
generar información de calidad para el MINISTERIO DE SALUD.
SEGUNDA: Las PARTES acuerdan y
aceptan que la estrategia de implementación de la HISTORIA DE SALUD
INTEGRADA (HSI) se regirá por el Reglamento Operativo Especifico que
oportunamente definan.
TERCERA - DERECHOS y OBLIGACIONES DE
LOS DOMINIOS:
1. Los dominios podrán instalar el sistema en instancias o servidores
propios para poder utilizarlo en sus establecimientos, como así también
en los que determine y se encuentren bajo su dependencia.
2. El uso e implementación del software será de descarga y uso gratuito
para cada dominio. Deberán solicitar la asesoría del MINISTERIO DE
SALUD para su implementación y posterior conexión al BUS DE
INTEROPERABILIDAD.
3. Cada dominio podrá desarrollar nuevos módulos o modificar los
existentes previa presentación de su diseño funcional al COMITÉ DE LA
HISTORIA DE SALUD INTEGRADA para su priorización y definición de la
metodología de aporte de la nueva funcionalidad. Los nuevos desarrollos
deberán cumplir con los estándares mínimos pretendidos para la
interoperabilidad y conexión con el BUS de interoperabilidad nacional,
así como el envío de información para gestión de programas nacionales
al Ministerio de Salud de la Nación.
4. Los nuevos módulos que sean desarrollados por los dominios bajo la
rectoría del COMITÉ DE LA HISTORIA DE SALUD INTEGRADA serán ofrecidos
gratuitamente en el portal desde el cual se descarga la HSI. Dado el
carácter abierto y colaborativo del proyecto, se busca que a través del
COMITÉ todos los dominios puedan compartir sus desarrollos y ofrecerlos
con acceso gratuito y libre desde el MINISTERIO.
5. CONFIDENCIALIDAD: Los dominios que suscriban la presente o en los
cuales ya se encuentre funcionando el sistema, deben saber que el
sistema HSI opera con información sensible, legalmente protegida, razón
por la cual cada uno deberá preservar y mantener la confidencialidad de
los datos (o lo que sea) conforme lo establecido por la Constitución
Nacional, la Ley 25.326 PROTECCIÓN DATOS PERSONALES y la LEY 26.529
DERECHOS DEL PACIENTE EN SU RELACIÓN CON LOS PROFESIONALES E
INSTITUCIONES DE LA SALUD y las normas que en un futuro las modifiquen
o reemplacen, además de tomar las medidas conducentes a los efectos de
hacer respetar este deber a todos sus dependientes que tengan acceso al
sistema de HSI. El Dominio responderá por toda vulneración al deber de
confidencialidad que en forma directa o indirecta implicare la difusión
de los datos, que se produjere como consecuencia de su accionar
negligente, culposo y/o doloso, de conformidad con la normativa
vigente. A dichos fines, cada parte se obliga a notificar
fehacientemente a los recursos humanos bajo su dependencia o en cuya
respectiva órbita se desempeñen cualquiera sea la forma de vinculación,
la obligación de guardar secreto respecto de toda la información que
llegase a su conocimiento, directa o indirectamente con motivo de su
desempeño, no pudiendo utilizarla en beneficio propio o de terceros aún
después de finalizado este acuerdo. Asimismo, en el marco de su
respectiva competencia, notificará a los involucrados que se encuentren
bajo su dependencia o coordinación, los alcances técnicos y legales del
"Deber de Confidencialidad" y de las responsabilidades consiguientes
que su incumplimiento generaría, como de las infracciones a que hubiere
lugar. Todos los aspectos de confidencialidad de la información estarán
sujetos a la normativa vigente.
6. BASE DE DATOS: Cada dominio deberá preservar la integridad, la
autenticidad, la inalterabilidad, la perdurabilidad y la
recuperabilidad de la información que almacene. Deberá registrar la
base de datos, conforme normativa aplicable y recomendaciones de la
Agencia de Acceso a la Información Pública (AAIP). El dominio se obliga
a garantizar la seguridad de los datos adoptando todas las medidas
técnicas y organizativas tendientes a prevenir la adulteración,
pérdida, consulta o tratamiento no autorizado de los mismos,
permitiendo detectar desviaciones de información, ya sea que los
riesgos provengan de la acción humana o del medio técnico utilizado.
Deberá notificar en forma inmediata al MINISTERIO DE SALUD, toda
circunstancia que implique adulteración, pérdida, consulta o
tratamiento no autorizado, desviación de la información o cualquier
otra finalidad extraña al procedimiento. Dicho deber será independiente
de la puesta en marcha de las medidas para regularizar el adecuado
tratamiento de los datos personales. En ningún caso, el presente se
interpretará como una concesión de cualquier licencia u otro derecho,
título, o interés en o sobre la información que se intercambia.
7. COMPARTIR INFORMACIÓN. Los dominios deberán registrarse en la RED DE
SALUD DIGITAL (BUS DE INTEROPERABILIDAD) y asegurar el proceso de
federación de pacientes, así como el envío de información estadística,
epidemiológica y/o de programas nacionales hacia el MINISTERIO DE
SALUD, debiendo mantenerse reservado todo dato personal de los
usuarios, como cualquier otro dato sensible.
8. ACTOS PROHIBIDOS DE LOS DOMINIOS.
a. Está completamente prohibido el uso de la información recabada por
el SISTEMA HSI y/o sus módulos con fines comerciales.
b. Ningún dominio podrá vender o alquilar la HSI ni tampoco ninguno de
los módulos que desarrolle. La implementación de esta tecnología es
absolutamente gratuita.
c. Los dominios no pueden ofrecer ni publicar módulos desarrollados o
implementados por ellos, que no hubieran tenido la validación técnica y
funcional por parte del MINISTERIO DE SALUD.
CUARTA - DERECHOS Y OBLIGACIONES DEL
MINISTERIO DE SALUD:
1. El MINISTERIO DE SALUD por si o a través de terceros procurará
mantener informados a los dominios de las funcionalidades y
actualizaciones que sufra el sistema de HSI mediante los canales
digitales dispuestos para ello.
2. El MINISTERIO DE SALUD podrá disponer de la información sanitaria
generada a partir del uso de HSI por parte de los dominios con fines
estadísticos y de gestión sanitaria.
3. El MINISTERIO DE SALUD no será responsable en ningún caso, por la
pérdida total o parcial de la información que el USUARIO cargue en el
sistema, debiendo éste producir con la periodicidad necesaria las
copias de resguardo pertinentes, y resguardarlas en lugares seguros.
4. El MINISTERIO DE SALUD liderará el COMITÉ DE LA HISTORIA DE SALUD
INTEGRADA con el objetivo de generar un espacio formal federal de toma
de decisiones para asegurar la mejor atención médica y seguimiento de
los casos de los ciudadanos, generar información de calidad e integrar
a todos los establecimientos del país de forma equitativa.
ANEXO
PROGRAMÁTICO ESPECÍFICO N° 8
PROGRAMA DE RESISTENCIA ANTIMICROBIANA
PRIMERA: Las PARTES acuerdan
en
el marco del PAISS, implementar y fortalecer en el Territorio Nacional,
las políticas, estrategias y acciones necesarias para prevenir y
controlar la Resistencia Antimicrobiana y las Infecciones Asociadas al
Cuidado de la Salud (IACS), en el marco de la implementación de la Ley
N° 27.680.
SEGUNDA: LAS PARTES se
comprometen a compartir estándares y a fortalecer las redes, con
particular referencia al Plan Nacional de Acción para la Prevención y
Control de la Resistencia a los Antimicrobianos y las Infecciones
Asociadas al Cuidado de la Salud que, entre otros objetivos, implica:
(a) promover la vigilancia de IACS en las unidades de cuidados
intensivos (UCI) de las instituciones sanitarias, su notificación y
registro unificado nacional; (b) fortalecer la implementación de
sistemas de evaluación periódica de la prevalencia de IACS en las
instituciones sanitarias; (c) promover la implementación de programas
de prevención y control de IACS en las instituciones sanitarias y los
procesos de evaluación periódica de los mismos; (d) promover las
medidas necesarias para la regulación y fiscalización de
antimicrobianos (e) concientizar, informar y educar sobre las IACS; (f)
promover la investigación y desarrollo de estrategias para la
prevención y control de IACS; (g) garantizar el acceso equitativo y
asequible a los antimicrobianos nuevos y ya existentes de calidad
garantizada, así como a alternativas, vacunas y pruebas diagnósticas, y
su uso prudente y responsable por parte de profesionales competentes y
autorizados de los ámbitos de la salud humana, animal y vegetal y (h)
generar y controlar protocolos de uso responsable de antimicrobianos en
salud humana, ofreciendo directrices y herramientas para la creación y
la aplicación de los programas de gestión de los antimicrobianos en el
ámbito extra-hospitalario, hospitalario y centros de enfermos crónicos,
controlando y verificando los vademécums disponibles y protocolos
vigentes.
Además, las PARTES se compromete a crear Mesas de Trabajo
intersectoriales e interdisciplinarias, a fin de promover acciones de
prevención y control de infecciones, así como el uso apropiado de
antimicrobianos en salud humana, animal y ambiental.
Asimismo, se comprometen a fortalecer el PROGRAMA NACIONAL DE CONTROL
DE INFECCIONES (VIHDA), dependiente del INSTITUTO NACIONAL DE
EPIDEMIOLOGÍA (INE) “DR. JUAN H. JARA", INE - ANLIS “DR. CARLOS G.
MALBRÁN”, mediante el acuerdo de compromiso de la JURISDICCIÓN a crear
o sostener su Programa Jurisdiccional de Control de Infecciones
Asociadas al Cuidado de la Salud (de aquí en más EL PROGRAMA).
TERCERA: A efectos de
programar, coordinar y orientar las actividades que deriven de la
aplicación de este CONVENIO, las PARTES designarán sus representantes,
quienes actuarán como nexos entre los representantes designados a nivel
nacional y las jurisdicciones. Estos representantes dependen en el
ejercicio de sus funciones de sus respectivas autoridades.
CUARTA - OBLIGACIONES DEL MINISTERIO: El
MINISTERIO se compromete, a través de su COORDINACIÓN DE USO APROPIADO
DE ANTIMICROBIANOS o de la dependencia que asuma su competencia en el
futuro, a:
1. Coordinar las acciones vinculadas al uso adecuado de antimicrobianos
para mitigar el impacto generado por la RAM en la salud humana, la
salud animal, la producción agroalimentaria y el medio ambiente, por
medio de un trabajo integrado con LA JURISDICCIÓN.
2. Articular las acciones propuestas con los actores involucrados, en
pos de la reducción del avance de la RAM y el uso responsable y
apropiado de los antimicrobianos.
3. Facilitar el acceso a tratamientos con antimicrobianos de alto
precio para el tratamiento de infecciones por gérmenes
multirresistentes como un aporte complementario a EL PROGRAMA.
4. Contribuir en la implementación de las acciones necesarias para
alcanzar el desarrollo de EL PROGRAMA, brindando entrenamiento y
capacitación al personal de salud asignado en prevención y control de
infecciones.
QUINTA - OBLIGACIONES DE LA
JURISDICCIÓN: La JURISDICCIÓN se compromete a:
1. Aceptar los criterios, pautas e instrumentos propuestos desde el
nivel nacional para la puesta en marcha y/o incorporación a EL PROGRAMA.
2. Difundir y sensibilizar en todos los subsectores del sistema de
salud la finalidad, propósitos y orientaciones de EL PROGRAMA.
3. Promover la suscripción y/o propiciar la ejecución de los objetivos
propuestos en EL PROGRAMA en los municipios y subsectores del sistema
de salud de su jurisdicción.
4. Designar un referente de LA JURISDICCIÓN con potestad de definir un
equipo técnico para llevar a cabo las actividades previstas y facilitar
su participación en las instancias de capacitación y asistencia
técnica. Dicho equipo deberá estar conformado por al menos: un/a
médico/a infectólogo/a, un/a microbiólogo/a, un/a Enfermero/a en
Control de Infecciones (ECI) y un/a farmacéutico/a, quienes serán los
responsables de asistir a las instituciones que no cuenten con un
comité de control de infecciones.
SEXTA: LA JURISDICCIÓN se
compromete a adoptar el marco regulatorio, guías, protocolos y todo
otro documento o instrumento elaborado por EL MINISTERIO en lo referido
a la implementación de las acciones relativas a la Ley N° 27.680,
reconociendo ese marco regulatorio como garantía y salvaguarda de los
derechos reconocidos por la legislación nacional, como aquella
internacional que rige en la materia.
Índice
Introducción
1.1. Introducción
El presente Manual y Reglamento Operativo Específico (MyROE), cuerpo
principal y anexos establecen los procedimientos, mecanismos y reglas
que resulten aplicables al Programa SUMAR+, en adelante el Programa, en
el marco de la implementación del
PLAN
ARGENTINO INTEGRADO DE SERVICIOS
DE SALUD (PAISS).
Las normas y procedimientos aquí establecidos constituyen el Anexo
Programático N° 2 del
Convenio de
Adhesión al PAISS y al Fondo Nacional
de Equidad en Salud (FONES), formando parte integrante del
mismo, y al
que las Jurisdicciones han suscripto.
Si durante la ejecución del presente, el Ministerio de Salud (MSAL)
considera necesario o conveniente introducir modificaciones a las
disposiciones de este MyROE y sus Anexos, podrá hacerlas efectivas a
través del dictado de un nuevo acto administrativo.
Este MyROE es único para las Jurisdicciones Participantes y deberá ser
complementado por los antecedentes y normativas vigentes aplicables a
la ejecución del Programa, tales como:
• Resolución del Ministerio de Salud
que implementa el PAISS.
• Convenio de Adhesión al PAISS y al FONES.
II. Descripción del Programa
2.1. Descripción del Programa
El Programa aporta financiamiento adicional a los sistemas
jurisdiccionales de salud a través de un esquema de Transferencias
Capitadas, definidas bajo un modelo de financiamiento basado en
resultados y equidad, que se encuentra vinculado al desempeño en
inscripción y cobertura efectiva de la población objetivo con cobertura
publica exclusiva (CPE), a la mejora de procesos priorizados para el
fortalecimiento y organización de los servicios de salud y a las metas
sanitarias acordadas en cada una de las jurisdicciones conforme a la
población elegible y sus características.
El financiamiento percibido contribuye a incrementar la capacidad de
oferta del sistema y, en conjunto con la mejora de los procesos, aporta
a que las jurisdicciones organicen los servicios de salud,
desarrollando y consolidando redes de atención, que incluyan al primer,
segundo y tercer nivel de atención para la mejora de la accesibilidad y
la cobertura efectiva a los servicios de salud con un enfoque de red
integrada para la población con CPE, mejorando así la calidad de
atención en las líneas de cuidado priorizadas.
La generación de información sanitaria nominalizada en tiempo real es
uno de los pilares del Programa. Se trata de un aspecto central de la
estrategia implementada, debiendo generarse sistemas de información, la
interoperabilidad y la conectividad necesarios para permitir el
monitoreo de la cobertura de la población (nominalización,
geo-referenciamento, niveles de cobertura, utilización, integralidad
entre programas del MSAL y programas jurisdiccionales), la calidad de
los servicios de salud esenciales prestados y la protección financiera
de la población elegible.
El Programa incluye, además, la implementación de un sistema
transparente y reproducible de priorización de prestaciones que permite
incluir las prestaciones esenciales y actualizarlas de forma periódica
de acuerdo a criterios explícitos de priorización que incluyen
diferentes dimensiones. Para ello, el MSAL podrá revisar periódicamente
el listado de prestaciones y módulos cubiertos. En tal sentido,
evaluará la pertinencia de realizar o no incorporaciones. Al momento de
evaluar la incorporación de nuevas prestaciones y/o módulos, se deberá
evaluar el costeo de las prestaciones o servicios necesarios, los datos
epidemiológicos y los estudios de factibilidad, espacio fiscal, entre
otros.
Asimismo, se establecerán líneas de acción para el fortalecimiento y
organización de los servicios de salud con el propósito de garantizar
la integralidad y la continuidad de la atención en líneas de cuidado
priorizadas a poblaciones susceptibles y vulnerables, especialmente
para el abordaje de enfermedades no transmisibles (ENT) y sus factores
de riesgo. En ese marco, deberán dar cuenta de mejoras en: el
funcionamiento de las redes de atención para líneas de cuidado
priorizadas, reorganizando los servicios de salud a fin de garantizar
la integralidad y continuidad de la atención a poblaciones susceptibles
y vulnerables; la explicitación de los servicios ofrecidos y la
implementación de circuitos formales de referencia y contrarreferencia
entre los niveles de distinta complejidad; los procesos de trabajo al
interior de los establecimientos de salud con eje en la gestión de la
calidad de atención, haciendo foco en la identificación y seguimiento
de personas con ENT.
2.2. Objetivos del Programa
El presente Programa tiene por objetivo general contribuir con la
ejecución del PAISS, mejorando el acceso efectivo y equitativo a un
conjunto de servicios de salud priorizados para la población con
cobertura pública exclusiva a través de un uso eficiente de los
recursos financieros transferidos desde la Nación hacia las
Jurisdicciones; teniendo como objetivos específicos:
• Incrementar, para la población con
cobertura pública exclusiva, la
protección financiera1 del acceso efectivo a un conjunto de
servicios
de salud priorizados.
• Fortalecer la función de compra estratégica2 de servicios
generales de salud en las Jurisdicciones.
• Contribuir con las Jurisdicciones a la organización de los servicios
de salud para mejorar la calidad, integralidad y la continuidad de la
atención en líneas de cuidado priorizadas.
2.3. Financiamiento del Programa
El financiamiento que tenga a una Jurisdicción como destinataria
directa, solamente será aplicable mientras mantenga su condición de
Participante al Programa de acuerdo con este MyROE.
El esquema de financiamiento del Programa prevé un cofinanciamiento
entre la Nación y las Jurisdicciones. En particular, la Nación
financiará el 85% y la jurisdicción el 15 % de los componentes uno y
dos de la Unidad de Pago por Capitación (UPC), a
saber: componente i) destinado al fortalecimiento de la compra
estratégica de servicios de salud y componente ii) destinado al
fortalecimiento de la organización de los servicios de salud.
Con respecto al tercer componente de la Unidad de Pago por Capitación
(UCP), componente de equidad, el esquema de financiamiento prevé una
participación del 100% de la Nación. Esto se fundamenta en la premisa
de que el objetivo de este componente es contribuir en la mejora de las
equidades de base en las Jurisdicciones, que repercuten en las
posibilidades de éstas para alcanzar los resultados sanitarios
promovidos por el Programa.
La Jurisdicción tiene la obligación de cofinanciar, debiendo
transferir, en la cuenta “primaria” designada por el Ministerio de
Salud Jurisdiccional (MSJ), los fondos jurisdiccionales
correspondientes, dentro del plazo de treinta (30) días corridos
contados a partir del día siguiente al de acreditación de las
transferencias capitadas realizadas por la Nación.
III. Funciones y obligaciones de la
Unidad Coordinadora del Programa (UCP) y la Unidad de Gestión del
Programa (UGP).
3.1. Funciones y obligaciones de la UCP
La UCP, funcionará en la órbita de la Dirección Nacional de
Fortalecimiento de los Sistemas Provinciales (DNFSP) del MSAL, conforme
se detalla en el
Anexo I “Objetivos y
funciones de la UCP-DNFSP y UGP”,
siendo sus principales funciones y obligaciones:
• Coordinar las líneas de trabajo y
acciones técnico-operativas que desempeñan las direcciones y áreas
dependientes de la DNFSP.
• Coordinar la articulación con las áreas sustantivas del MSAL y
organismos descentralizados involucrados en las acciones y las líneas
de trabajo promovidas por el Programa y la DNFSP.
• Coordinar, asistir técnicamente y supervisar la gestión e
implementación del Programa en las jurisdicciones participantes a
través de las Unidades de Gestión del Programa (UGP).
• Definir y velar por el cumplimiento de los lineamientos y el marco
normativo y contractual del Programa.
• Contribuir a incrementar el acceso, cobertura prestacional y calidad
de atención de la población con cobertura pública exclusiva en las
líneas de cuidado priorizadas por el Programa.
• Desarrollar y actualizar el Plan de Servicios de Salud del Programa y
sus documentos anexos.
• Definir e Implementar un esquema de transferencias capitadas
definidas bajo un modelo de financiamiento basado en resultados y
equidad.
• Definir e implementar el financiamiento de prestaciones del Fondo
Nacional de Equidad en Salud.
• Promover y coordinar estrategias y mecanismos de gestión clínica y
calidad desde el modelo de redes de atención en salud con el propósito
de mejorar el acceso, la cobertura, la continuidad y la integralidad de
la atención.
• Definir e implementar la estrategia de planificación, monitoreo y
evaluación de las acciones y líneas de trabajo promovidas por el
Programa y la DNFSP para apoyar la toma de decisiones de política
sanitaria y la rendición de cuentas a autoridades nacionales y
jurisdiccionales, organismos multilaterales de crédito y la ciudadanía.
• Definir metas y las condiciones técnicas y de calidad que debe
cumplir la Jurisdicción Participante para el cumplimiento de los
indicadores sanitarios.
• Monitorear y supervisar el cumplimiento de los objetivos, indicadores
sanitarios y procesos priorizados para el fortalecimiento y
organización de los servicios de salud promovidos por el Programa.
• Consolidar, procesar y validar los padrones Jurisdiccionales de
personas beneficiarias con Cobertura Pública Exclusiva del Programa.
• Promover la armonización e integración de los mecanismos de
financiamiento de la salud a nivel nacional.
• Supervisar el cumplimiento de las normas establecidas por el Programa
en materia administrativo-financiera en las UGP.
• Establecer y ejecutar un régimen de penalidades para incumplimientos
de normas y/o acuerdos establecidos en el Programa.
• Definir e implementar una estrategia de investigaciones y estudios
relacionados a las líneas de trabajo y áreas de resultados promovidas
por el Programa y la DNFSP en función de potenciar el diseño, la
implementación y la rendición de cuentas de la política pública.
• Gestionar los procesos y acciones de capacitación internos y externos
para la implementación de los objetivos, estrategias y líneas de
trabajo que promueva el Programa, la DNFSP y actores vinculados.
• Gestionar los procesos de comunicación internos y externos para
acompañar la gestión institucional y el cumplimiento de los objetivos
sanitarios y líneas de trabajo que promueve la DNFSP, el Programa y
actores vinculados.
• Exigir la rendición de cuentas sobre los fondos recibidos en el marco
del Programa.
• Atender y responder los requerimientos de los organismos de contralor
en los aspectos técnicos y sanitarios del Programa.
3.2. Funciones y obligaciones de la UGP
La máxima autoridad del área de salud de la Jurisdicción Participante
deberá: i. designar su responsable político/a del área de salud de su
Gobierno, quien será responsable a nivel jurisdiccional de la ejecución
del Programa; ii. designar una Coordinación Operativa de la UGP,
indicando quién o quiénes tienen a cargo la Responsabilidad Operativa
de la misma; iii. identificar dentro de su estructura ministerial
preexistente, a la UGP, la que deberá estar conformada por un equipo
técnico-operativo, de acuerdo a los roles y funciones que se detallan
en el
Anexo I “Objetivos y funciones
de la UCP-DNFSP y UGP”.
La Coordinación Técnico-Operativa deberá coordinar la implementación y
ejecución del Programa en la jurisdicción participante con el propósito
de mejorar el acceso efectivo y equitativo a servicios de salud
priorizados para la población con cobertura pública exclusiva. En esta
línea, la Jurisdicción, a través de su UGP, tendrá las siguientes
funciones y obligaciones:
• Coordinar las acciones
técnico-operativas que desempeñan las áreas de la UGP.
• Realizar las gestiones correspondientes para la Firma del Convenio
Marco y el cumplimiento de las condiciones de ingreso y permanencia de
la Jurisdicción en cada etapa del Programa.
• Coordinar la planificación operativa física y financiera de las
acciones promovidas por el Programa en la Jurisdicción.
• Coordinar las actividades para la elaboración y suscripción del Plan
operativo anual, Compromisos de gestión y Acuerdos de cooperación con
otros actores para la implementación del Programa.
• Coordinar la implementación de los sistemas informáticos de
inscripción de población elegible, registro prestacional y facturación
del Programa.
• Coordinar la inscripción de la población elegible y la gestión del
padrón de personas beneficiarias de acuerdo con las normas del Programa.
• Implementar estrategias para la identificación y asignación de
población en los establecimientos de primer nivel de atención.
• Realizar las gestiones técnico-administrativas para la implementación
de las acciones y líneas de trabajo promovidas por el Programa en los
efectores de salud y en los niveles de meso-gestión de la Jurisdicción.
• Promover y monitorear la prestación de los servicios de salud
incluidos en el Plan de Servicios de Salud, el cumplimiento de metas y
normas vigentes por los efectores participantes.
• Monitorear y supervisar el cumplimiento de los objetivos, indicadores
sanitarios y procesos priorizados para el fortalecimiento y
organización de los servicios de salud promovidos por el Programa.
• identificar y gestionar las necesidades de capacitación en virtud de
promover planes de capacitación que faciliten alcanzar las metas
establecidas por el programa y las jurisdicciones.” Coordinar las
acciones de supervisión y auditoría referidas a la facturación de
prestaciones, cumplimiento de indicadores y procesos priorizados
promovidos por el Programa.
• Coordinar la remisión de toda la información que le sea requerida por
la UCP y/o Auditorías designadas, facilitando el acceso a todos los
registros y servicios, a fin de que se pueda realizar el
correspondiente seguimiento, monitoreo y supervisión.
• Promover la articulación de las acciones y líneas de trabajo del
Programa con las acciones desarrolladas por las áreas del MSJ y
programas sanitarios jurisdiccionales.
• Gestionar el cofinanciamiento de las transferencias capitadas de
acuerdo al esquema de financiamiento determinado por el MSAL.
• Garantizar los mecanismos para la ejecución y rendición de cuentas
sobre las transferencias, bienes y servicios recibidos, en el marco de
la normativa nacional vigente.
• Definir y coordinar las políticas de cooperación interinstitucional
con otros organismos gubernamentales o instancias de gobierno y con los
programas de salud de nivel nacional, jurisdiccional y municipal.
IV. Ejecución del Programa
4.1. Condiciones de Ingreso y
Permanencia
A fin de constituirse y mantenerse como Jurisdicción Participante, así
como también recibir las transferencias del Programa, las
jurisdicciones deberán dar cumplimiento con las condiciones
establecidas en el Convenio de Adhesión PAISS y al FONES, así como las
establecidas en el presente MyROE.
Preliminarmente deberá notificar fehacientemente a la UCP las
siguientes condiciones de ingreso:
1. Tener suscripto y encontrarse
vigente el Convenio de Adhesión al PAISS y al FONES.
2. Designar un/a Responsable Político/a de línea del MSJ y a la
Coordinación Operativa, indicando quien o quienes tienen a cargo la
Responsabilidad Operativa de la misma, teniendo a cargo la organización
de la UGP, y dotándola de los recursos necesarios para su
funcionamiento.
3. Poseer, en línea con la normativa Nacional, una cuenta “primaria” de
uso único y exclusivo, definida por la Jurisdicción, la cual recibirá
las transferencias que el MINISTERIO DE SALUD DE LA NACIÓN efectué en
cumplimiento de lo establecido en este MyROE. Dicha cuenta deberá ser
notificada fehacientemente a la UCP, consignando el nombre de la
Entidad Bancaria, firmas autorizadas y Tipo y Número de Cuenta.
4. Poseer, en línea con la normativa Nacional, una cuenta “secundaria”
de uso único y exclusivo, definida por la Jurisdicción, la cual deberá
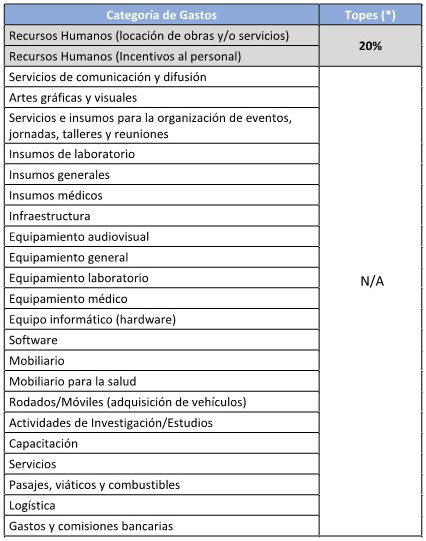
recibir desde la cuenta “primaria”, al menos el 20% de los fondos
transferidos por Nación3. Dicha cuenta deberá ser notificada
fehacientemente a la UCP, consignando el nombre de la Entidad Bancaria,
firmas autorizadas y Tipo y Número de Cuenta.
Adicionalmente deberán cumplir con las siguientes condiciones de
permanencia:
5. Cumplir con el cofinanciamiento del
componente base de la UPC, de
acuerdo al esquema de financiamiento determinado por el MSAL.
Del mismo modo, deberá encontrarse cumplido el cofinanciamiento de la
transferencia capitada recibida en el marco del Programa SUMAR (CP BIRF
8853-AR/9222-AR) y en caso de encontrarse suspendida, se mantendrá
dicha suspensión hasta que se encuentre regularizada su situación.
6. Las cuentas mencionadas en los puntos 3. y 4., deberán mantenerse
operativas y permitir el mantenimiento de sus saldos al final de un
ejercicio para ser utilizados en los siguientes. Se entiende a éstas
como cuentas ad-hoc, separadas y protegidas del resto de los
movimientos presupuestarios y financieros del Estado Jurisdiccional.
7. Transferir a cada una de las cuentas mencionadas en los puntos 3. y
4., los saldos remanentes existentes en las cuentas creadas por los
Programas que se integran, en el marco del presente MyROE, según se
detalla a continuación:
• Programa SUMAR (CP BIRF
8853-AR/9222-AR): Los saldos remanentes hasta
la fecha efectiva de finalización del SUMAR o transferencias
posteriores recibidas en el marco de este, deberán ser transferidos a
la cuenta “primaria”, los cuales solo podrán ser utilizados para el
pago de prestaciones de salud.
• Programa PROTEGER: (CP BIRF 8508-AR): Los saldos remanentes al
31/12/2023, deberán ser transferidos a la cuenta “secundaria”.
• Programa REDES DE SALUD (CP BID 5032/OC-AR): Los saldos remanentes
hasta la fecha efectiva de finalización del Programa Redes de Salud o
transferencias posteriores recibidas en el marco de este, deberán ser
transferidos a la cuenta “secundaria”. Estos en caso de no haber sido
rendidos, deberán ser devueltos a la Nación, en cumplimiento al marco
normativo que dieron origen a los mismos.
8. Implementar los sistemas
informáticos de inscripción de población
elegible del Programa, de registro prestacional y de facturación,
provistos por la Nación.
9. Remitir toda la información que le sea requerida por la UCP y/o
Auditorías designadas, facilitando el acceso a todos los registros y
servicios, a fin de que se pueda realizar el correspondiente
seguimiento y monitoreo.
10. Realizar la rendición de uso de fondos de todas las transferencias
recibidas por el Programa, en el marco de la normativa nacional vigente.
11. Antes del 31 de diciembre de cada año4, las
Jurisdicciones deberán
remitir a la UCP para su aprobación, las siguientes herramientas de
planificación para el año calendario siguiente:
a) Planificación Operativa Anual (POA)
Física y Financiera.
b) Valorización de las prestaciones y módulos del Plan de Servicios de
Salud (PSS), conforme al Anexo VI - Apéndice A “PSS”, que forma parte
del presente.
c) Otras que solicite la UCP.
4.2. Estimación de la población
elegible y denominadores de la Matriz de Indicadores Sanitarios
A los efectos de estimar la población objetivo y denominadores de la
Matriz de Indicadores Sanitarios de cada año, la UCP definirá la
metodología y criterios operativos a aplicar, considerando toda la
información oficial disponible; y el resultado de su aplicación será
comunicado oportunamente a las UGP.
Preferentemente la periodicidad de actualización será anual, pudiendo
realizarse anticipadamente si existiera nueva información disponible.
4.3. Inscripción de la población
elegible
Las Jurisdicciones Participantes tienen la responsabilidad de la
inscripción de la población elegible y de la gestión del padrón de
acuerdo con las normas del Programa, y en particular deberá observar lo
establecido en el
Anexo II
“Inscripción de la Población Elegible”.
La inscripción deberá realizarse atendiendo a la correcta
identificación de las personas e ingreso de sus datos, gestionando la
recopilación y el procesamiento de dichos datos personales de
conformidad con la legislación nacional aplicable con el fin de
garantizar el uso legítimo, apropiado y proporcionado de los mismos de
acuerdo con las mejores prácticas, asegurando la privacidad de la
información utilizando medidas de seguridad respecto de la misma.
Asimismo, las Jurisdicciones Participantes deberán implementar una
estrategia para la asignación de población en los establecimientos de
primer nivel de atención de acuerdo a las directrices establecidas a
tal efecto por el MSAL.
Con respecto a la gestión del padrón de personas beneficiarias, las
Jurisdicciones Participantes, deberán conformar y mantener una base
actualizada, efectuando un control permanente sobre la misma, con el
objeto de garantizar un padrón seguro, íntegro y fidedigno.
4.4. Esquema deTransferencias
El Programa tiene el propósito de brindar financiamiento adicional a
los sistemas jurisdiccionales de salud a través de un esquema de
Transferencias Capitadas, definidas bajo un modelo de financiamiento
basado en resultados y equidad.
En esta línea, el MSAL definirá un valor por cada persona beneficiaria
con Cobertura Pública Exclusiva (CPE) y con Cobertura Efectiva Básica
(CEB), denominado Unidad de Pago per Cápita (UPC), que será transferido
mensualmente a las Jurisdicciones Participantes y estará destinado a
cubrir un porcentaje del cierre de brechas de cobertura y calidad para
un conjunto de servicios de salud priorizados y a cubrir un porcentaje
de las actividades desarrolladas por las jurisdicciones para el
fortalecimiento de los servicios de salud.
Se considerará “persona beneficiaria con cobertura efectiva básica”,
aquellas que revistan las condiciones descriptas en el
Anexo VI -
Apéndice E “Cobertura Efectiva Básica”.
Luego, a los efectos de determinar las transferencias para cada
Jurisdicción Participante, se considerará, además de lo dispuesto en el
Anexo III “Transferencias Capitadas”,
el siguiente esquema de ajuste:
i. mensualmente, el 40% fijo de la UPC
multiplicado por la población
inscripta al Programa con CPE y CEB, validada para ese mismo período;
ii. cuatrimestralmente, hasta un 40% (en función del desempeño en
indicadores sanitarios) de la UPC multiplicado por la población
inscripta al Programa con CPE y CEB acumulada durante los meses de ese
cuatrimestre; y
iii. semestralmente, hasta un 20% (en función de la mejora de procesos
priorizados para el fortalecimiento y organización de los servicios de
salud) de la UPC multiplicado por la población inscripta al Programa
con CPE y CEB acumulada durante los meses de ese semestre.
El detalle del esquema de transferencias se encuentra desarrollado en
su correspondiente
Anexo III
“Transferencias Capitadas”.
La Transferencia Capitada será realizada desde Nación a la cuenta
primaria denunciada por la jurisdicción, debiendo esta última, luego de
realizar el cofinanciamiento, transferir a la cuenta secundaria, al
menos 20% de cada deposito a fin de ser utilizado para “adquisiciones
y/o contrataciones de bienes y/o servicios exclusivamente para
contribuir a la organización de los servicios de salud para mejorar la
integralidad y la continuidad de la atención en las líneas de cuidado
priorizadas” conforme a lo detallado en el presente MyROE.
Transferencias de recursos
correspondientes al FONES
Las jurisdicciones que, habiendo utilizado el sistema de facturación
jurisdiccional para las prestaciones y/o módulos de alta complejidad
financiadas por el FONES, podrán recibir en la cuenta “primaria”
aquellos recursos solicitados, en concepto de anticipo, para el pago de
prestaciones y/o módulos del Plan de Servicios de Salud de Alta
Complejidad (PSS-AC), que fueron facturados por los efectores de su
jurisdicción; debiendo regirse por lo establecido en el MyROE del FONES.
4.4.1. Indicadores Sanitarios
A través de los indicadores sanitarios se evalúa y retribuye el
desempeño del sistema de salud jurisdiccional, respecto de distintas
dimensiones de la atención de la salud de la población objetivo.
Los indicadores que deberán cumplir las Jurisdicciones Participantes se
encuentran definidos en el
Anexo IV
“Manual de Indicadores Sanitarios”,
incluido en el presente MyROE. En él, se encuentran detallados los
intervalos de tiempo para la medición de los indicadores sanitarios,
las fuentes de información válidas, y los atributos de calidad que
deberán reunir las prestaciones reportadas.
Las Jurisdicciones Participantes informarán a la UCP, hasta 30 días
después de finalizado el cuatrimestre objeto de medición, el desempeño
sanitario alcanzado en cada uno de los Indicadores Sanitarios del
Programa, adjuntando la información que respalda los casos reportados;
conforme a lo establecido para cada uno de ellos en el
Anexo IV “Manual
de Indicadores Sanitarios”.
Cada indicador sanitario representa una parte, denominada retribución,
del 40% de la UPC. La retribución para cada uno de los Indicadores se
define en el
Anexo III
“Transferencias Capitadas”.
4.4.2. Procesos Priorizados
Las Jurisdicciones Participantes, deberán dar cumplimiento de hitos
vinculados a procesos priorizados que contribuyen a la organización de
los servicios de salud, que representan una parte denominada
retribución, del 20% de la UPC. La retribución para cada uno de los
procesos priorizados se define en el
Anexo
III “Transferencias
Capitadas".
A continuación, se enumeran los procesos priorizados, que podrán ser
ampliados por el MSAL durante la implementación del Programa:
1. Fortalecimiento de Mecanismo de
Coordinación en las redes de salud
(MCR): El objetivo de este proceso es que las jurisdicciones
participantes definan criterios comunes de actuación entre los
distintos actores intervinientes en el proceso asistencial en pos de
avanzar hacia la integración de los servicios clínicos y asistenciales
en un proceso único y coherente que contribuya a mejorar la continuidad
de la asistencia sanitaria y el uso de los recursos en las líneas de
cuidado priorizadas.
2. Planes Maestros de Inversión (PMI):
A través de este proceso, se
promueve dar continuidad a la utilización de una herramienta de
diagnóstico de equipamiento e infraestructura de efectores de todos los
niveles de las redes jurisdiccionales, para la toma de decisiones
dentro de un marco de eficiencia y equidad.
3. Salud Digital (SD): Con la
finalidad de fortalecer la estrategia de
salud digital en las jurisdicciones participantes, este proceso busca
generar capacidades e instrumentos para dotar al sistema de salud con
tecnologías que permitan administrar los datos en todos los procesos de
gestión, en sistemas interoperables que permitan compartir la
información entre niveles de atención y jurisdicciones.
Los hitos vinculados a cada proceso priorizado que deberán cumplimentar
las Jurisdicciones Participantes, así como la fecha cierta de
presentación, rendición y aprobación de los mismos, se encuentran
detallados en el
Anexo V “Manual de
Procesos Priorizados”, incluido en
el presente MyROE.
4.5. Uso de fondos
Se definen los siguientes usos específicos para el destino de los
recursos recibidos desde la Nación:
• Al menos el 60% de los recursos de la
cuenta “Primaria”, deberán ser
utilizados solo para el pago de prestaciones facturadas por los
establecimientos de salud que brindan los servicios de salud a la
población con cobertura pública exclusiva.
• Al menos el 20% de los recursos de la cuenta “primaria” y
transferidos a la cuenta “secundaria”, deberán ser utilizados solo para
Adquisiciones y/o contrataciones de bienes y/o servicios exclusivamente
para contribuir a la organización de los servicios de salud para
mejorar la integralidad y la continuidad de la atención en líneas de
cuidado priorizadas.
• El 20% restante de los fondos podrán ser de libre disponibilidad,
según defina la Jurisdicción, dentro del marco establecido por este
MyROE.
La planificación del uso de los fondos antes mencionados, por todos los
conceptos que recibe la Jurisdicción, serán previamente aprobados por
la UCP en el Plan Operativo Anual (POA). La UGP debe realizar las
acciones necesarias para alcanzar la ejecución planificada anualmente,
el cual será monitoreado por la UCP.
4.5.1 Pago por prestaciones facturadas
por los establecimientos de salud.
Las Jurisdicciones Participantes deberán utilizar el 60% de los fondos
recibidos y cofinanciados, para financiar la cobertura de salud que
garantice que las prestaciones y los módulos prestacionales incluidos
en el Plan de Servicios de Salud (PSS) sean
brindados por los efectores de salud de acuerdo con las condiciones
técnicas vigentes.
A tal efecto, las Jurisdicciones Participantes deberán establecer un
vínculo jurídico con los efectores pertenecientes a su propia
jurisdicción. Será su potestad determinar la modalidad en la que se
llevará a cabo dicho vínculo, pudiendo optar por: i. suscribir nuevos
compromisos de gestión o; ii. mantener con plena vigencia los
compromisos existentes al momento de entrada en vigor del presente
MyROE, notificándoles fehacientemente la extensión de los mismos, así
como cualquier modificación que repercuta en su vínculo.
En caso de celebración de un compromiso u otro instrumento jurídico,
deberá suscribirse, por una parte, a través de una autoridad competente
representante de la UGP, y por la otra, el responsable directo del
efector o en su defecto, autoridad competente en representación del
mismo. Si se agrupara la firma, deberá constar como anexo al compromiso
y/o acuerdo de gestión, el detalle de todos los establecimientos que se
agrupan y son representados por la autoridad competente firmante. Luego
de la firma, deberán notificarles un ejemplar del mismo a cada efector.
En ningún caso podrá suscribir la misma autoridad competente por ambas
partes. Siempre deberá tratarse de un efector habilitado por autoridad
competente, con número de CUIE, código SIISA (Sistema Integrado de
Información Sanitaria Argentino), que posea un archivo de Historia
Clínica y que cumpla con las condiciones técnicas vigentes, protocolos
y guías de atención, mecanismos de inscripción, facturación, reportes,
métodos de supervisión, evaluación, control y auditorías, y toda norma
complementaria y/o aclaratoria dictada por el MSAL y/o MSJ, en el marco
del Programa.
Los precios establecidos para cada prestación serán acordados por la
Jurisdicción Participante y la Nación, en el marco de las herramientas
de planificación anual.
Excepcionalmente, para las prestaciones de alcance grupal (talleres,
rondas sanitarias, informes sanitarios de población a cargo y estudios
de vigilancia epidemiológica) no será indispensable que sean brindadas
únicamente a la población elegible, debido al tipo de intervención
sanitaria.
Asimismo, las prestaciones listadas en el
Anexo VI -
Apéndice F “Pago Diferencial por Ruralidad” del presente
documento,
podrán ser facturadas por los efectores rurales al doble del precio que
los efectores urbanos. Se considerará “Efector Rural” a aquellos
establecimientos de salud que se encuentran en localidades inferiores a
2000 habitantes según el último censo disponible y publicado por el
INDEC. Esta herramienta será de utilización optativa por parte de la
Jurisdicción Participante. Los precios de las prestaciones no incluidas
dentro del subconjunto de prestaciones del mencionado anexo serán los
mismos para efectores urbanos y rurales correspondientes a la
Jurisdicción Participante.
El pago por servicios de salud sólo podrá realizarse contra facturas
emitidas por los establecimientos de salud de cada Jurisdicción
Participante, asumiendo dicha jurisdicción la responsabilidad por los
servicios prestados.
La facturación emitida deberá contener como mínimo la siguiente
información: denominación y CUIE del efector, código SIISA, número de
factura, fecha de emisión, código de la prestación del PSS facturada,
cantidad de prestaciones facturadas por código, valor unitario de la
prestación facturada, valor total por prestación facturada, y el total
facturado.
Asimismo, deberá adjuntarse:
(i) Detalle con fecha en que cada prestación fue brindada e
identificación de la persona beneficiaria a la que se le brindó la
prestación.
5
(ii) Detalle de los datos reportables, correspondiente a las
prestaciones que así lo requieran.
(iii) Reporte establecido por el Programa, que da cuenta de la calidad
de la atención brindada. Las prestaciones elegibles deben haber sido
brindadas dentro de los 120 días anteriores a la fecha de recepción de
la factura por parte de la Jurisdicción. Para el cálculo de los 120
días, se considerará el último día del mes en que: la prestación fue
brindada, el alta (en caso de módulos de internación), o el
fallecimiento. La Jurisdicción deberá asegurar que el pago de la
prestación que brindó el efector, sea dentro de los 50 días corridos de
recibida la factura y cumplan las condiciones técnicas vigentes.
Para la medición del plazo, se tendrán en cuenta los siguientes
criterios:
a) Inicio del Plazo (
6): Para las facturas recibidas hasta
el día 10
del mes corriente, el plazo inicia el 10 de ese mismo mes. Sin embargo,
para las recibidas luego del día 10, éste inicia el día 10 del mes
siguiente a la fecha de recepción de la factura por parte de la UGP, la
cual deberá ser datada con un sello fechador si la factura es
presentada en formato papel, o de registro de ingreso al sistema
informático, en el caso de una factura electrónica. De no encontrarse
registrada la fecha de recepción, se considerarán recibidas por la UGP
en la fecha de su emisión.
b) Conclusión del Plazo: el plazo concluye en la fecha en que se
realiza la transferencia desde la cuenta “primaria” de la UGP.
Será condición para el pago de las prestaciones, la existencia del
registro de la prestación en la Historia Clínica u otra de las fuentes
válidas complementarias de la Historia de Salud Integrada (HSI) o
interoperable con la Nación, como así también del detalle de los
atributos obligatorios de la misma, identificados en el
Anexo VI -
Apéndice C “Guía para una atención de Calidad”. En el caso de
algunas
prestaciones, será condición adicional para el pago, la inclusión de
uno o más datos reportables, los que se encuentran detallados en el
Anexo VI - Apéndice D “Datos
Reportables”, del presente MyROE.
La UGP será la encargada de controlar que el pago de las prestaciones
brindadas por los efectores cumpla con los requisitos establecidos por
los lineamientos del Programa.
4.5.2. Adquisiciones y/o
contrataciones de bienes y/o servicios
exclusivamente para contribuir a la organización de los servicios de
salud para mejorar la integralidad y la continuidad de la atención en
las líneas de cuidado priorizadas.
El 20% de los recursos deberán ser utilizados exclusivamente para
contribuir a la organización de los servicios de salud, a fin de
garantizar la integralidad y continuidad de la atención en las líneas
de cuidado priorizadas a poblaciones susceptibles y vulnerables y para
la mejora de procesos que generan las transferencias de fondos,
debiendo encontrarse
enmarcados dentro de las siguientes categorías de gastos:
(*) La categoría de gastos correspondiente a Recursos Humanos (RRHH),
será elegible hasta el porcentaje máximo (tope) establecido en función
de los fondos transferidos a la “cuenta secundaria” por la Jurisdicción
Participante y de los saldos remanentes de los programas Proteger y
Redes de Salud, cuya evaluación del gasto se realizará el último
cuatrimestre de cada año.
En los casos en los cuales se compruebe que los gastos efectuados
excedan el porcentaje establecido sobre el total de los fondos
percibidos, el excedente será considerado como gasto no elegible.
Bienes destinados a Establecimientos
de salud con internación. Las
inversiones en equipamiento para la atención clínica que se realicen en
establecimientos de salud con internación (
Alto riesgo con terapia
intensiva, Alto riesgo con terapia intensiva especializada, y Mediano riesgo con internación con
cuidados especiales)7, no podrá
superar el 30% del total de los fondos de este grupo de destino de
fondos recibidos desde la Nación. En caso de que la Jurisdicción
Participante detecte la necesidad de exceder dicho porcentaje, con
carácter excepcional, podrá solicitar formalmente a la UCP la
ampliación del mismo, debiendo encontrarse la solicitud debidamente
justificada.
La evaluación de estas inversiones se realizará el último cuatrimestre
de cada año. En los casos en los cuales se compruebe que los gastos
efectuados exceden el 30% sobre el total de los fondos recibidos, el
excedente será considerado como gasto no elegible.
4.5.3. Fondos de libre disponibilidad
Bajo este concepto, se podrá hacer uso hasta el 20% de los recursos,
desde la cuenta “secundaria”, para:
a) pago capitado por desempeño a
establecimientos de salud8
b) adquisiciones y/o contrataciones de bienes y/o servicios9;
c) transferencias a otros actores institucionales inferiores
pertenecientes a la meso gestión de la salud tales como municipios,
zonas sanitarias, regiones sanitarias, áreas programáticas, redes
formales, grupos de establecimientos de salud, y cualquier otro actor
que se encuentre institucionalizado con roles y funciones específicas y
definidas por el Ministerio de Salud de la Jurisdicción;
d) transferencias a fondos jurisdiccionales de salud (fondos de
emergencia, fondos de equidad, fondos de gestión centralizada, fondos
de unidad de financiamiento, etc.).
4.5.4. Gasto no Elegible
Una erogación se considerará no elegible cuando:
a. El bien o servicio adquirido no se
encuentre dentro de los conceptos de gastos elegibles enunciados
precedentemente.
b. El gasto supere el porcentaje máximo previsto en el presente MyROE
para el rubro.
c. El gasto no se encuentre previsto en los instrumentos de
planificación y no cuente con la aprobación correspondiente.
d. No se encuentre debidamente documentado.
e. No se verifique la existencia del bien adquirido.
f. Pago de prestaciones que no cumplan con los requisitos del Programa.
g. Cualquier otra erogación, excepto con los relacionados al
mantenimiento de las cuentas informadas por la UGP.
4.6. Rendición de uso de fondos por
parte de la Jurisdicción Participante
Las jurisdicciones, como responsables del uso eficiente de los fondos
con el objeto de alcanzar los compromisos asumidos con la Nación y los
objetivos del programa, deberán presentar, mensualmente, ante la
Nación, declaración jurada detallando, para ambas cuentas (primaria y
secundaria): saldo inicial del período declarado, detalle de los
ingresos, detalle de egresos y saldo al final del período, junto a los
resúmenes de cuenta correspondientes; de acuerdo al instructivo
específico que la UCP comunicará a la UGP.
La UCP realizará controles de consistencia de la información enviada
por las jurisdicciones pudiendo solicitar documentación adicional.
4.7. Normas y procedimiento de
supervisión y auditoría
4.7.1. Supervisión y auditoría
La Jurisdicción Participante deberá suministrar a la UCP toda la
información necesaria para la supervisión y auditoría del Programa, en
especial la que fuera necesaria para la medición de la evolución de los
objetivos planteados (personas beneficiarias, indicadores sanitarios y
procesos priorizados, servicios de salud brindados a las personas
beneficiarias, movimientos de las cuentas utilizadas por el programa,
entre otros) y de las condiciones sanitarias de la población bajo
Programa.
4.7.2. Aspectos auditables
La Nación podrá auditar por sí o a través de terceros los siguientes
aspectos:
1. Cumplimiento del Convenio Marco de
Adhesión al PAISS y al FONES y este MyROE, por parte de las
Jurisdicciones participantes.
2. Cumplimiento de la planificación anual y documentación que evidencie
su implementación de manera integral e integrada.
3. Cumplimiento de los aportes por cofinanciamiento de las
Jurisdicciones Participantes.
4. Facturación por prestaciones brindadas por los efectores de la
jurisdicción y su correspondiente pago.
5. Administración de las cuentas receptoras de los fondos transferidos
por Nación (“primaria” y “secundaria”).
6. Gestión de padrones de las personas beneficiarias y de efectores.
7. Gestión de bases de datos de prestaciones brindadas a las personas
beneficiarias y de información sanitaria para el cumplimiento de los
Indicadores Sanitarios y Procesos Priorizados, y/o su documentación de
respaldo.
8. Aplicación de procesos de cruzamiento de padrones de las personas
beneficiarias con el PUCO (Padrón Único Consolidado Operativo).
9. Elaboración de rendiciones de cuentas, generación de reportes de
gestión y de cumplimiento de metas y otras obligaciones con la Nación.
4.7.3 Sistemas de reportes
La UGP deberá reportar a la UCP el día 20 de cada mes, conforme a los
instructivos específicos de la UCP, todas las novedades relevantes
referidas a la operación del Programa; remitiendo al menos los
siguientes tipos de reportes:
a) de padrones (de las personas
beneficiarias y de efectores);
b) de ejecución de actividades incluidas en las herramientas de
planificación anual;
c) de prestaciones brindadas a las personas beneficiarias del Programa;
d) de pagos a efectores con compromisos de gestión;
e) de las compras de bienes y servicios realizadas en el marco del
Programa;
f) de movimientos de las cuentas del Programa; y
g) de información sobre los indicadores del Programa.
Asimismo, la UCP tendrá la facultad de definir nuevos reportes en caso
de considerarlo necesario. Los reportes se presentarán con la
frecuencia, formato y soporte que determine la UCP.
4.8. Monitoreo de recupero de Costos a
la seguridad social y sector privado
Las Jurisdicciones Participantes deberán remitir trimestralmente a la
UCP, la información correspondiente al pago de prestaciones brindadas
por establecimientos de su red pública de atención de salud, a las
personas beneficiarias de las Obras Sociales y Seguros de Salud
privados.
Las Jurisdicciones deberán colaborar con la Nación para desarrollar el
análisis de problemas claves y obstáculos de implementación con el
sistema actual de recupero de costos, como así también, a realizar
actividades tendientes a capacitar el personal administrativo de los
establecimientos de salud y fortalecer los sistemas informáticos.
4.9. Mecanismos de Ajustes y
Penalidades.
En caso de incumplimiento de las reglas y procedimientos establecidos
en el presente MyROE, o las que fueren establecidas por Nación a
futuro, la UCP podrá realizar los ajustes correspondientes a los fines
de lograr el cumplimiento pautado con la jurisdicción y en caso de
subsistir la situación de incumplimiento la UCP intimará
fehacientemente a la Jurisdicción Participante a los fines de lograr el
cumplimiento dentro de un plazo razonable y establecido.
No obstante, vencido el plazo, y sin que se hubiera resuelto el
incumplimiento, la UCP procederá a efectuar las siguientes acciones:
a) Interrumpir y/o retener en forma automática toda transferencia de
fondos;
b) Comunicar a la SINDICATURA GENERAL DE LA NACION (SIGEN), previa
intervención de la UNIDAD DE AUDITORIA INTERNA (UAI), la existencia de
tal situación y sus antecedentes para que tome la intervención que les
compete a los efectos previstos en el Decreto N° 225/07;
c) Declarar unilateralmente la recisión del Convenio de Adhesión al
PAISS, de conformidad con lo dispuesto en el artículo 21 de la Ley de
Procedimientos Administrativos N° 19.549 y proceder a gestionar el
reintegro de los fondos;
d) Adoptar las acciones judiciales que pudieran corresponder.
V. Anexos
I)
Objetivos y funciones de la UCP-DNFSP y UGP.
II) Inscripción de la Población
Elegible.
III) Transferencias Capitadas.
IV) Manual de Indicadores Sanitarios.
V) Manual de Procesos Priorizados:
Apéndice 1. Metodología y distribución de fondos aplicable para el Hito
3 “Plan de Gestión de Red de salud para las líneas de cuidado de DM2 y
HTA”.
VI) Plan de Servicio de Salud -PSS-
del Programa SUMAR+:
Apéndice A. Plan de Servicio de Salud -PSS- (archivo Excel adjunto al
presente MyROE).
Apéndice B. Codificación del PSS - B bis. Tablas para codificación del
PSS.
Apéndice C. Guía para una atención de calidad (archivo Excel adjunto al
presente MyROE).
Apéndice D. Datos reportables.
Apéndice E. Cobertura Efectiva Básica - E bis. Prestaciones que brindan
CEB.
Apéndice F. Pago diferencial por ruralidad.
VI. Glosario
1 La protección financiera en relación con la salud consiste en
que todas las personas puedan recibir los servicios de atención de
salud que necesitan sin sufrir dificultades económicas. (OMS).
2 La compra estratégica de servicios de salud implica vincular la
transferencia de fondos a los prestadores de salud con algunas medidas
de desempeño en términos de necesidades satisfechas a la población a
las que sirven (OMS, 2020).
3 La transferencia del 20% de los fondos de la cuenta “primaria” a la
cuenta “secundaria” se efectuarán por la jurisdicción, bajo su
exclusiva responsabilidad.
4 El plazo establecido comenzará a regir para la implementación del POA
y PSS correspondientes al año 2025. Para el año 2024, las herramientas
de planificación deberán encontrarse aprobadas antes del 31/03/2024.
5 El requisito de identificación de la persona beneficiaria no será
necesario en las prestaciones de alcance grupal: rondas sanitarias,
informe sanitario de población a cargo, estudios de vigilancia
epidemiológica para dengue, notificación mensual de recién nacido con
anomalía congénita a la «Red Nacional de Anomalías Congénitas» (RENAC),
o las prestaciones de talleres cuando la Jurisdicción Participante
pague de manera grupal.
6 En el caso de que el día 10 sea un día inhábil, se considerará el
siguiente día hábil para los cómputos.
7 Conforme a lo establecido en el Módulo 5. Registros Federales, Módulo
5.1. Registros Federales de gestión general, Capítulo 5.1.1. del
Registro Federal de Establecimientos de Salud (REFES) - Tipologías y
categorías de los establecimientos de salud
https://sisa.msal.gov.ar/sisadoc/index.jsp
8 En caso que se opte pagar al establecimiento de salud en concepto de
prestaciones brindadas, deberá hacerse desde la cuenta “primaria” y de
acuerdo a los requisitos establecidos en el presente MyROE.
9 En caso de que se opte utilizar los recursos para adquisiciones y/o
contrataciones de bienes y/o servicios, se deberán utilizar bajo las
mismas categorías y topes establecidos en el apartado 4.6.2.
Anexo
I del MyROE SUMAR+
Objetivos y funciones de la Unidad de
Coordinación de Programa (UCP) de la Dirección Nacional de
Fortalecimiento de los Sistemas Provinciales (DNFSP) y de la Unidad de
Gestión del Programa (UGP)
1.
Unidad Coordinadora del Programa en el marco de la DNFSP
La Unidad Coordinadora del Programa (UCP), funcionará en la órbita de
la Dirección Nacional de Fortalecimiento de los Sistemas Provinciales
(DNFSP)
1 del Ministerio de Salud de la Nación (MSAL), siendo
sus
Objetivos y principales funciones:
Objetivo general:
Contribuir con la ejecución del Plan Argentino Integrado de Servicios
de Salud (PAISS), mejorando el acceso efectivo y equitativo a un
conjunto de servicios de salud priorizados para la población con
cobertura pública exclusiva a través de un uso eficiente de los
recursos financieros transferidos desde la Nación hacia las
Jurisdicciones.
Objetivos específicos:
1) Incrementar, para la población con
cobertura pública exclusiva, la
protección financiera del acceso efectivo a un conjunto de servicios de
salud priorizados.
2) Fortalecer la función de compra estratégica de servicios generales
de salud en las Jurisdicciones.
3) Contribuir con las Jurisdicciones a la organización de los servicios
de salud para mejorar la calidad, integralidad y la continuidad de la
atención en líneas de cuidado priorizadas.
Funciones:
1) Coordina las líneas de trabajo y
acciones técnico-operativas que
desempeñan las direcciones y equipos de trabajo dependientes de la
DNFSP.
2) Coordina la articulación con las áreas sustantivas del MSAL y
organismos descentralizados involucrados en las acciones y las líneas
de trabajo promovidas por el Programa y la DNFSP.
3) Coordina, asiste técnicamente y supervisa la gestión e
implementación del Programa en las jurisdicciones participantes a
través de las Unidades de Gestión del Programa (UGP).
4) Define y vela por el cumplimiento de los lineamientos y el marco
normativo y contractual del Programa.
5) Contribuye a incrementar el acceso, cobertura prestacional y calidad
de atención de la población con cobertura pública exclusiva en las
líneas de cuidado priorizadas por el Programa.
6) Desarrolla y actualiza el Plan de Servicios de Salud del Programa y
sus documentos anexos.
7) Define e Implementa un esquema de transferencias capitadas definidas
bajo un modelo de financiamiento basado en resultados y equidad.
8) Define e implementa el financiamiento de prestaciones del Fondo
Nacional de Equidad en Salud.
9) Promueve y coordina estrategias y mecanismos de gestión clínica
desde el modelo de redes de atención en salud con el propósito de
mejorar el acceso, la cobertura, la continuidad y la integralidad de la
atención.
10) Define e implementa la estrategia de planificación, monitoreo y
evaluación de las acciones y líneas de trabajo promovidas por el
Programa y la DNFSP para apoyar la toma de decisiones de política
sanitaria y la rendición de cuentas a autoridades nacionales y
jurisdiccionales, organismos multilaterales de crédito y la ciudadanía.
11) Define metas y las condiciones técnicas y de calidad que debe
cumplir la Jurisdicción Participante para el cumplimiento de los
indicadores sanitarios.
12) Monitorea y supervisa el cumplimiento de los objetivos, indicadores
sanitarios y procesos priorizados para el fortalecimiento y
organización de los servicios de salud promovidos por el Programa.
13) Consolida, procesa y valida los padrones Jurisdiccionales de
personas beneficiarias con Cobertura Pública Exclusiva del Programa.
14) Promueve la armonización e integración de los mecanismos de
financiamiento de la salud a nivel nacional,
15) Supervisa el cumplimiento de las normas establecidas por el
Programa en materia administrativo-financiera en las Unidades de
Gestión Provincial.
16) Establece y ejecuta un régimen de penalidades para incumplimientos
de normas y/o acuerdos establecidos en el Programa;
17) Define e implementa una estrategia de investigaciones y estudios
relacionados a las líneas de trabajo y áreas de resultados promovidas
por el Programa y la DNFSP en función de potenciar el diseño, la
implementación y la rendición de cuentas de la política pública.
18) Gestiona los procesos y acciones de capacitación internos y
externos para la implementación de los objetivos, estrategias y líneas
de trabajo que promueva el Programa, la DNFSP y actores vinculados.
19) Gestiona los procesos de comunicación internos y externos para
acompañar la gestión institucional y el cumplimiento de los objetivos
sanitarios y líneas de trabajo que promueve la DNFSP, el Programa y
actores vinculados.
20) Exige la rendición de cuentas sobre los fondos recibidos en el
marco del Programa
21) Atiende y responde los requerimientos de los organismos de
contralor en los aspectos técnicos y sanitarios del Programa.
Funciones de la Unidad de Coordinación
de Programa en el marco de la DNFSP
1.1. Coordinación Técnico-Operativa
Objetivo general:
Brindar asistencia técnico-operativa en el diseño, planificación,
coordinación y supervisión de las acciones y líneas de trabajo
promovidas por el Programa y la DNFSP.
Objetivos específicos:
1) Brindar asistencia técnica en la
planificación estratégica, diseño y
formulación de acciones y líneas de trabajo promovidas por el Programa
y la DNFSP.
2) Participar en la coordinación operativa de los procesos de trabajo y
acciones de la DNFSP.
3) Supervisar el logro de los objetivos y resultados propuestos dentro
del ámbito de su competencia.
4) Articular con otras áreas sustantivas y administrativas del MSAL las
acciones promovidas por el Programa y la DNFSP.
5) Brindar asistencia técnica en las instancias de trabajo y rendición
de cuentas de la DNFSP con las autoridades del MSAL, organismos de la
administración pública, organismos multilaterales de crédito y las
Jurisdicciones.
Funciones:
1) Asiste técnicamente en los procesos
e instancias de planificación estratégica liderados por la DNFSP.
2) Brinda asesoramiento técnico y metodológico en el diseño de
intervenciones promovidas por el Programa y la DNFSP.
3) Genera instancias de articulación con otras áreas sustantivas y
administrativas del MSAL para el desarrollo de las acciones y líneas de
trabajo promovidas por el Programa y la DNFSP.
4) Coordina la gestión y ejecución de los procesos de trabajo y
acciones de la DNFSP.
5) Brinda asistencia en la gestión operativa de la DNFSP.
6) Supervisa el logro de los objetivos y resultados promovidos por la
DNFSP dentro del ámbito de su competencia.
7) Brinda asesoramiento técnico y metodológico en las instancias de
trabajo y supervisión de la DNFSP con los organismos multilaterales de
crédito.
8) Coordina las acciones para la estimación de la población elegible,
el cálculo y la proyección del valor de la cápita del Programa.
9) Brinda asistencia técnica en las instancias de trabajo y rendición
de cuentas de la DNFSP con autoridades del MSAL y otros organismos de
la administración pública.
1.2. Apoyo a la Gestión Jurisdiccional
Objetivo general:
Apoyar y asistir técnicamente a las jurisdicciones en la gestión e
implementación de las acciones y líneas de trabajo promovidas por el
Programa y la DNFSP.
Objetivos específicos:
1) Diseñar, planificar e implementar
estrategias de acompañamiento técnico para el abordaje territorial en
las jurisdicciones.
2) Participar en las acciones de planificación y gestión de las líneas
de trabajo promovidas por el Programa en las jurisdicciones.
3) Generar instancias de articulación entre las jurisdicciones y las
áreas sustantivas del MSAL para la implementación de las acciones y
líneas de trabajo del Programa.
4) Relevar y sistematizar la información derivada de la implementación
jurisdiccional para apoyar la toma de decisiones y la rendición de
cuentas en materia de política pública sanitaria.
Funciones:
1) Diseña e instrumenta metodologías y
herramientas de gestión para la
implementación de las líneas de trabajo del Programa y la toma de
decisiones en las jurisdicciones, en el ámbito de su competencia.
2) Coordina las actividades para la elaboración de la planificación
operativa por parte de las Jurisdicciones para implementar y ejecutar
las líneas de trabajo y alcanzar las metas de gestión sanitaria
promovidas por el Programa.
3) Realiza acompañamiento y seguimiento técnico integral del proceso de
implementación y ejecución de las líneas de trabajo del Programa en las
jurisdicciones.
4) Facilita las instancias de monitoreo y evaluación de las líneas de
trabajo, indicadores sanitarios y procesos priorizados promovidos por
el Programa y la DNFSP.
5) Realiza acompañamiento y seguimiento técnico a las jurisdicciones en
las actividades sujetas a supervisión y auditoría referidas al
cumplimiento de metas, indicadores y procesos priorizados promovidos
por el Programa.
6) Promueve, planifica y organiza visitas de asistencia técnica a las
jurisdicciones e instancias de trabajo, intercambio y difusión entre
las mismas.
7) Identifica las necesidades de asistencia técnica, capacitación y
apoyo a las jurisdicciones en lo relativo a las distintas dimensiones
de implementación e intervención del Programa y participa en la
formulación de acciones de respuesta y procesos de mejora.
8) Comunica e informa a los equipos de la Unidad de Gestión del
Programa y autoridades jurisdiccionales acerca de compromisos,
vencimientos, entregas y otras instancias relacionadas a la
implementación y ejecución de las acciones del Programa.
9) Participa en la organización de instancias de trabajo, intercambio y
difusión entre las jurisdicciones y los equipos de la DNFSP.
10) Promueve instancias de trabajo, intercambio y difusión entre las
jurisdicciones y las áreas sustantivas del MSAL sobre las líneas de
trabajo de la DNFSP.
11) Participa en la gestión, revisión y sistematización de la
documentación e información requerida por la DNFSP.
12) Participa en el relevamiento, análisis y sistematización de la
información derivada de la implementación y ejecución jurisdiccional
para apoyar la toma de decisiones, la difusión y la rendición de
cuentas en materia de política pública sanitaria en el MSAL y los
Ministerios de Salud Jurisdiccionales (MSJ).
13) Participa en la elaboración de documentos e informes para apoyar la
toma de decisiones, la difusión y la rendición de cuentas en materia de
política pública sanitaria en el MSAL y los MSJ.
14) Asiste y asesora a la DNFSP en los temas de su incumbencia.
1.3. Planificación, Monitoreo y
Evaluación
Objetivo general:
Diseñar, coordinar e implementar la estrategia de planificación
operativa, monitoreo y evaluación de las líneas de trabajo y áreas de
resultados promovidas por el Programa y la DNFSP, a fin de apoyar la
toma de decisiones estratégicas de política sanitaria, fortalecer la
gobernanza jurisdiccional y garantizar la transparencia y rendición de
cuentas.
Objetivos específicos:
1) Coordinar la planificación operativa
y colaborar con la
planificación estratégica de las líneas de trabajo y áreas de resultado
promovidas por el Programa y la DNFSP.
2) Brindar las herramientas necesarias para el logro de los objetivos y
metas propuestas.
3) Producir información sistemática, relevante y oportuna del Programa,
tanto económica como financiero, para contribuir a la toma de
decisiones.
4) Realizar propuestas de mejora a la DNFSP, cuando sea necesario, para
poder llevar a cabo su implementación en las jurisdicciones.
5) Diseñar e implementar el Plan de Monitoreo y Evaluación de las
líneas de trabajo y áreas de resultado promovidas por el Programa y la
DNFSP, para el cumplimiento de indicadores en el marco de los
financiamientos por resultados.
6) Articular acciones de monitoreo y evaluación de las líneas de
trabajo promovidas por el Programa y la DNFSP con otras áreas del MSAL,
instituciones gubernamentales, Ministerios de Salud Jurisdiccionales y
organismos multilaterales de crédito.
7) Producir información sistemática, relevante, oportuna y con
perspectiva de equidad, géneros y diversidad referida a desempeños en
las líneas de trabajo promovidas por el Programa y la DNFSP para
contribuir a la toma de decisiones basada en evidencia y a la mejora de
los resultados sanitarios.
8) Contribuir en el fortalecimiento de la gobernanza y capacidades
jurisdiccionales para la institucionalización y promoción de la cultura
evaluativa.
Funciones:
1) Participa en las acciones de
planificación estratégica y operativa de la DNFSP-MSAL.
2) Diseña estrategias e instrumentos para la planificación,
implementación y gerenciamiento de las Unidades Jurisdiccionales, desde
la perspectiva económico-financiera.
3) Proyecta y estimas variables de desempeño críticas en la ejecución
de las estrategias de la DNFSP.
4) Asiste técnicamente, acompaña y supervisa las acciones de
planificación operativa de las Unidades Jurisdiccionales.
5) Realiza el seguimiento y supervisión de desvíos en la ejecución
física y financiera de las Jurisdicciones.
6) Diseña e implementa el Plan de Monitoreo y Evaluación de la DNFSP.
7) Participa en el diseño de indicadores y en la definición de metas
asociadas a los Proyectos de financiamiento externo.
8) Monitorea las acciones e indicadores referidos al cumplimiento de
metas y resultados promovidos por la DNFSP-MSAL.
9) Coordina los circuitos de intercambio y sistematización de la
información provista por las otras áreas del MSAL en el marco del
monitoreo de las metas asociadas a los Proyectos de financiamiento
externo.
10) Diseña e implementa metodologías y herramientas que facilitan los
procesos de captura y registro de la información, monitoreo y
evaluación de las acciones de la DNFSP.
11) Coordina las acciones de transversalización de la perspectiva de
Géneros y Diversidad de la DNFSP.
12) Articula con Supervisión y Auditoría para la validación de la
documentación e información requerida para el proceso de verificación
externa de los indicadores reportados por la DNFSP.
13) Supervisa la organización y resguardo de documentación y bases de
datos correspondientes al sistema de monitoreo de la DNFSP.
14) Diseña y elabora reportes e informes vinculados al desempeño de
acciones e indicadores de las líneas estratégicas de la DNFSP-MSAL.
15) Coordina el proceso de documentación y divulgación de resultados,
hallazgos y aprendizajes obtenidos en el marco del monitoreo y
evaluación de las acciones.
16) Diseña e implementa metodologías y herramientas destinadas a las
jurisdicciones, para facilitar y fortalecer los procesos de medición de
indicadores, el monitoreo y evaluación.
17) Participa en el diseño e implementación de capacitaciones,
documentos y asistencia técnica para el fortalecimiento de la
gobernanza y capacidades jurisdiccionales para la institucionalización
y promoción de la cultura evaluativa.
18) Analiza datos producidos por el Programa y por el MSAL para la
construcción de indicadores y la elaboración de reportes.
19) Recopila información de indicadores y metas físicas para el
seguimiento de la ejecución presupuestaria.
20) Procesa y analiza estadísticas sanitarias y económicas nacionales.
1.4. Equipo de Apoyo a la UCP
1.4.1 Asesoría Técnico-Jurídica
Objetivo general:
Velar por el cumplimiento del marco normativo y contractual del
Programa, así como brindar asistencia técnica jurídica a la DNFSP.
Objetivos específicos:
1) Brindar asesoramiento
técnico-jurídico a la DNFSP.
2) Gestionar los procesos integrales relativos al marco normativo y
contractual del Programa y líneas de trabajo de la DNFSP.
3) Supervisar tareas de articulación con las auditorías y vinculaciones
institucionales del Programa y las líneas de trabajo de la DNFSP.
4) Intervenir en la elaboración de respuesta a requerimientos de
información, principalmente en los provenientes de la Agencia de Acceso
a la Información Pública (AAIP).
Funciones:
1) Presta asesoramiento
jurídico-administrativo y de control de legalidad a los actos de
administración de la DNFSP.
2) Efectúa la revisión previa de documentos y comunicaciones a ser
suscriptos por la DNFSP.
3) Gestiona la elaboración y actualización del marco normativo y
contractual del Programa.
4) Participa de la elaboración, coordinación, trámite y sistematización
de expedientes jurídicos- administrativos para la ejecución del
Programa y de las solicitudes de No Objeción de los organismos
multilaterales de crédito.
5) Atiende a todo requerimiento atinente a la aplicación del marco
técnico-jurídico específico del Programa, efectuados por sus equipos
nacionales y jurisdiccionales.
6) Interviene en las respuestas del Programa generadas en atención a
las consultas, requerimientos, pedidos de información y/o dictámenes
efectuados por los organismos oficiales de control y auditorías,
entidades públicas y privadas, ONGs y/o ciudadanía (AAIP).
7) Participa en la elaboración y suscripción de los convenios de
cooperación institucional con organismos gubernamentales y/o de la
sociedad civil, velando por el cumplimiento de la normativa del
Programa.
8) Elabora y/o revisa los proyectos de notas e informes en lo que al
aspecto técnico- jurídico-legal corresponda.
9) Efectúa seguimiento de las obligaciones contractuales celebradas
entre Nación y las Jurisdicciones, auditorías, Programas y otros
organismos, en el marco de la DNFSP.
10) Interviene en las reuniones a requerimiento de la DNFSP,
principalmente las misiones con organismos multilaterales de crédito.
11) Asiste y asesora a la DNFSP en los temas de su incumbencia.
1.4.2. Estudios e Investigación
Objetivo general:
Coordinar la estrategia de investigaciones y estudios relacionados a
las líneas de trabajo y áreas de resultados promovidas por el Programa
y la DNFSP en función de potenciar el diseño, la implementación y la
rendición de cuentas de la política pública.
Objetivos específicos:
1) Coordinar el desarrollo de
investigaciones y estudios vinculados a
las líneas de trabajo y áreas de resultado del Programa y la DNFSP.
2) Participar de la difusión y divulgación de los resultados de la
estrategia de estudios e investigaciones de la DNFSP.
3) Articular con las áreas sustantivas del MSAL con competencia en la
materia, Organismos gubernamentales, Organismos multilaterales de
crédito y MSJ, las acciones para la realización de estudios e
investigaciones de las líneas de trabajo y áreas de resultados
promovidas por el Programa y la DNFSP.
4) Contribuir con estándares, instrumentos y metodologías al
fortalecimiento de las capacidades institucionales y a la promoción de
una cultura de gestión de datos, estudios e investigación.
Funciones:
1) Coordina el diseño e implementación
de la agenda de estudios e
investigaciones de la DNFSP sobre sus líneas de trabajo y áreas de
resultado, supervisando la realización de estudios propios, de estudios
realizados en colaboración con áreas sustantivas del MSAL y otros
actores institucionales.
2) Coordina y supervisa la realización de estudios e investigaciones de
parte de actores externos al MSAL (como casas de estudios, centros de
investigaciones, firmas consultoras privadas, entre otros) a través del
desarrollo de términos de referencia en el rol de contraparte técnica y
de la coordinación de la realización de dichos estudios e
investigaciones (definición de objetivos, metodología, seguimiento de
tareas, evaluación y aprobación de productos y colaboración en la
difusión de resultados).
3) Promueve instancias de articulación para el desarrollo de la
estrategia de estudios e investigación de la DNFSP en el MSAL,
Organismos gubernamentales, Organismos multilaterales de crédito y
Ministerios de Salud Jurisdiccionales.
4) Promueve instancias de articulación con las Unidades de Gestión del
Programa para el desarrollo de la estrategia de estudios e
investigaciones de la DNFSP en las Jurisdicciones.
5) Releva y recopila literatura académica, normativas, informes
técnicos y documentación relevante sobre las líneas de trabajo y áreas
de resultado del Programa y la DNFSP.
6) Desarrolla proyectos y herramientas en materia de ciencia de datos,
de análisis y visualización de la información que apoyen la toma de
decisiones y permitan detectar oportunidades de mejora y buenas
prácticas de las líneas de trabajo y áreas de resultado de la DNFSP.
7) Participa en acciones de formación y capacitación destinadas al
equipo técnico de la DNFSP y equipos de las Unidades de Gestión del
Programa de las Jurisdicciones en aspectos relacionados al proceso de
diseño y realización de investigaciones en función de cada tipología de
estudios.
8) Participa en el desarrollo de guías de recomendaciones y de marcos
procedimentales que contemplan la definición de procedimientos y
metodologías en aspectos relacionados al proceso de diseño y
realización de investigaciones en función de cada tipología de estudios.
9) Promueve lineamientos, estándares e instrumentos en materia de
administración y explotación de datos.
10) Participa en la identificación y organización de los procesos de
captura, procesamiento, análisis y difusión de información que realiza
la DNFSP como parte de la operatoria regular de sus funciones y/o de
procesos específicos relacionados a sus líneas de trabajo.
11) Coordina actividades que promuevan la articulación institucional de
la estrategia de estudios e investigación al interior del MSAL y otros
organismos públicos.
12) Colabora en los procesos de respuesta a pedidos de acceso a la
información pública y en los pedidos de información de parte de otras
áreas sustantivas del MSAL u organismos de la administración pública.
13) Elabora documentos y contenidos técnicos vinculados a la evidencia
e información generada en el marco de la agenda de estudios e
investigación del Programa y de la DNFSP.
14) Coordina la elaboración y edición de publicaciones para la difusión
y divulgación del conocimiento y la información generada en el marco de
la agenda de estudios e investigación.
15) Asiste a la DNFSP en los temas de su incumbencia.
1.4.3. Fortalecimiento de las
Competencias para la Gestión Sanitaria
Objetivo general:
Gestionar los procesos y acciones de capacitación internos y externos
para la implementación de los objetivos, estrategias y líneas de
trabajo que promueva el Programa, la DNFSP y actores vinculados.
Objetivos específicos:
1) Gestionar los procesos y acciones de
capacitación necesarios para
acompañar la gestión institucional, el cumplimiento de los objetivos
sanitarios y líneas de trabajo que promueve la DNFSP, el Programa y
actores vinculados
2) Implementar, evaluar y monitorear acciones de capacitación y
asistencia técnica y sus respectivos niveles de reportes e informes
para la DNFSP.
3) Conducir el proceso de gestión y registro de capacitación de la
DNFSP a nivel central y de cada jurisdicción.
Funciones:
1) Coordina la estrategia de
capacitación de la DNFSP, tanto para el nivel central como para las
jurisdicciones.
2) Releva y analiza necesidades de capacitación y asistencia técnica
nacional y jurisdiccional para la implementación de las líneas de
trabajo de la DNFSP.
3) Diseña, planifica e implementa acciones de capacitación y asistencia
técnica para los equipos del nivel central y jurisdiccional que
contribuyan a la implementación y el cumplimiento de los objetivos de
la DNFSP.
4) Desarrolla y gestiona el proceso de registro y gestión de
capacitación y sus herramientas asociadas en todas sus etapas de
implementación a nivel central y jurisdiccional.
5) Monitorea los resultados y el impacto de la gestión de capacitación
nacional y jurisdiccional en relación con los objetivos y las metas
asociadas de la DNFSP.
6) Coordina la remisión de toda la información que le sea requerida por
la DNFSP, facilitando el acceso a todos los registros y servicios, a
fin de que se pueda realizar el correspondiente seguimiento, monitoreo
y supervisión.
7) Articula con otras áreas sustantivas del MSAL estrategias de
capacitación y asistencia técnica integradas en relación con las líneas
de trabajo y el logro de objetivos de la DNFSP.
8) Articula con sociedades científicas y otras instituciones académicas
y educativas para la promoción de estrategias de capacitación del
Programa.
9) Asesora a la DNFSP en los temas de su incumbencia.
1.4.4. Gestión Administrativa
Objetivo general:
Coordina las acciones de gestión administrativa de la DNFSP.
Objetivos específicos:
1) Realizar la gestión administrativa
para la liquidación de
transferencias a jurisdicciones y establecimientos de salud en el marco
del Programa.
2) Formular y brindar seguimiento a la ejecución del Presupuesto,
Demanda de Inversión y la Planificación Operativa Anual de la DNFSP.
3) Realizar los procesos administrativos referidos a la gestión de los
recursos humanos y pago de servicios de acuerdo a la normativa vigente
dentro del ámbito de la DNFSP.
Funciones:
1) Elabora procedimientos
administrativos internos a fin de cumplir con
lo establecido en los MyROE de la DNFSP y la normativa del MSAL.
2) Asegura y resguarda toda la documentación administrativa que ingresa
y egresa de la DNFSP.
3) Elabora y efectúa el seguimiento de la ejecución del Presupuesto,
Demanda de Inversión y Planificación Operativa Anual de la DNFSP.
4) Gestiona y controla la liquidación de transferencias a
jurisdicciones y establecimientos de salud en el marco del Programa.
5) Colabora en la elaboración de informes contables y financieros
solicitados por la DNFSP.
6) Colabora en la gestión operativa y seguimiento de contrataciones de
bienes y servicios requeridos por la DNFSP.
7) Elabora documentos requeridos por la normativa vigente relacionados
a la recepción de bienes y servicios de la DNFSP.
8) Gestiona la recepción de los bienes adquiridos mediante procesos de
contratación en conjunto con la Comisión de recepción del MSAL y
certifica los servicios de consultoría prestados en el marco de la DNFSP
9) Elabora y gestiona las Actas de Transferencias de bienes a las
jurisdicciones y elabora informes relacionados en los procesos en los
que la DNFSP sea área requirente.
10) Coordina y gestiona los procesos relacionados a la contratación de
consultores en el marco del Programa y la DNFSP.
11) Gestiona pasajes y viáticos de consultores internos y externos de
la DNFSP.
12) Gestiona y efectúa las rendiciones correspondientes de cajas chicas
y fondos rotatorios a cargo de la DNFSP.
13) Colabora en la organización de eventos y jornadas del Programa y la
DNFSP.
14) Asiste a la DNFSP en los temas de su incumbencia.
1.4.5. Gestión Informática
Objetivo general:
Diseñar, administrar, actualizar y realizar el soporte técnico del
hardware, software y funcionalidad del servicio informático, de redes y
de comunicaciones que permiten la implementación de las acciones y
líneas de trabajo de la DNFSP.
Consolidar y procesar los padrones de personas beneficiarias del
Programa reportada por las jurisdicciones y construir la base del
Padrón Nacional.
Objetivos específicos:
1) Realizar el diseño, desarrollo y
mantenimiento de las bases de
información, softwares, aplicativos, sistemas de reporte y sitios web
de la DNFSP y de sus líneas de trabajo.
2) Brindar soporte de hardware y software a los equipos y desarrollos
propios, como también asistir técnicamente a las jurisdicciones en tal
sentido.
3) Consolidar y procesar los padrones de personas beneficiarias del
Programa y con Cobertura Pública Exclusiva, recibidas desde las
jurisdicciones y construir la base del Padrón Nacional.
4) Realizar la recepción, el procesamiento, la consolidación, la
consulta, la descarga y la visualización de las bases de información
vinculadas a las líneas de trabajo y acciones de la DNFSP.
Funciones:
1) Gestiona la seguridad de los
sistemas y de la información vinculada
al Programa siguiendo los lineamientos establecidos por las áreas
sustantivas del MSAL.
2) Analiza y gestiona la interoperabilidad de los sistemas informáticos
vinculados a las líneas de trabajo de la DNFSP siguiendo los
lineamientos establecidos por las áreas sustantivas del MSAL.
3) Diseña, desarrolla y mantiene los sistemas que posibilitan las
acciones de reporte de parte de las jurisdicciones y de planificación
operativa, monitoreo, supervisión, auditoría y evaluación del Programa
y de las líneas de trabajo de la DNFSP.
4) Asiste al equipo de la DNFSP y a las jurisdicciones en la
incorporación de herramientas informáticas y softwares para la
administración y análisis de datos que faciliten la realización,
seguimiento, control y análisis de sus actividades.
5) Recibe, procesa y consolida las bases de información necesarias para
realizar cruces y validaciones con otras bases de información del MSAL.
6) Recibe y consolida a nivel nacional la base de personas con Obra
Social a partir de las bases jurisdiccionales y las bases de la
Superintendencia de Seguros de Salud y realiza la validación de
personas fallecidas con la información provista desde el Sistema de
Identificación Nacional Tributario y Social (SINTyS) para la
conformación del Padrón Nacional.
7) Procesa y valida, a partir de cruces con las bases de personas con
Obra Social y fallecidas y eliminación de duplicados, los padrones de
beneficiarios inscriptos recibidos desde las jurisdicciones.
8) Consolida la base de establecimientos de salud a nivel nacional
asociados al Programa y a las líneas de trabajo de la DNFSP a partir de
la información reportada desde las jurisdicciones participantes.
9) Consolida la información de facturación del Programa reportada desde
las jurisdicciones.
10) Participa en la definición de protocolos y herramientas para el
intercambio, disponibilidad y análisis de los datos de la DNFSP.
11) Colabora en los procesos de respuesta a pedidos de acceso a la
información pública y en los pedidos de información de parte de otras
áreas sustantivas o dependencias de la administración pública que
involucren interacciones con las bases de información de la DNFSP.
12) Elabora lineamientos y asesora técnicamente en las adquisiciones y
contrataciones vinculadas a las funciones de competencia en el marco de
la DNFSP.
13) Asiste a la DNFSP en temas de su incumbencia.
1.4.6. Producción de Contenidos e
Información
Objetivo general:
Gestionar los procesos de comunicación internos y externos para
acompañar la gestión institucional y el cumplimiento de los objetivos
sanitarios y líneas de trabajo que promueve la DNFSP, el Programa y
actores vinculados.
Objetivos específicos:
1) Diseñar y desarrollar la estrategia
de comunicación a nivel nacional de la DNFSP con enfoque federal.
2) Desarrollar acciones y productos de comunicación interna y externa
que contribuyan a la gestión, ejecución y al logro de los objetivos
sanitarios y líneas de trabajo que promueva la DNFSP tanto a nivel
nacional como provincial.
3) Brindar asistencia, supervisión y seguimiento de los planes y
estrategias de comunicación jurisdiccionales.
Funciones:
1) Diseña, implementa y evalúa la
estrategia integrada de comunicación
de la DNFSP y desarrolla el plan estratégico de comunicación integrado
(interno y externo) y plan operativo articulado a nivel nacional, en
coordinación con el MSAL.
2) Conduce la difusión y promoción de planes y actividades de la DNFSP
a nivel interno y externo.
3) Coordina y produce eventos e intervenciones comunicacionales a nivel
nacional de las líneas de trabajo de la DNFSP y del Programa.
4) Programa y gestiona las acciones de difusión, prensa y seguimiento
de la opinión pública a nivel nacional, en coordinación con las áreas
correspondientes del Ministerio de Salud de la Nación.
5) Coordina, actualiza o desarrolla, y evalúa campañas integrales,
materiales de comunicación e informes elaborados en diferentes soportes
y con un alcance nacional dirigidas a los distintos actores y públicos,
para promover el Programa y las líneas de trabajo de la DNFSP, en
coordinación con las áreas correspondientes del Ministerio de Salud de
la Nación.
6) Dirige, diseña y actualiza los canales de recepción y gestión de
información (web, redes sociales, 0800, otros), destinados a la
población, y terceros vinculados a las líneas de trabajo de la DNFSP en
coordinación con las áreas correspondientes del Ministerio de Salud de
la Nación.
7) Desarrolla lineamientos, aprueba, monitorea y evalúa el plan
estratégico anual de comunicación de las jurisdicciones, contemplando
los procesos comunicacionales internos y externos.
8) Actúa como contraparte técnica para los servicios externos de
comunicación y de medios contratados vinculados a la DNFSP.
9) Asiste a la DNFSP en los temas de su incumbencia.
2. Dirección de Transferencias
Financieras a Provincias (DTFP)2
2.1. Alta Complejidad/FONES
Objetivo general:
Participar en la definición, seguimiento y procesos administrativos de
financiamiento de prestaciones del FONES.
Objetivos específicos:
1) Colaborar con otras áreas del MSAL
en todos los aspectos
relacionados a prestaciones consideradas de alta complejidad a fin de
mejorar su impacto sanitario.
2) Elaborar y aplicar normas, procedimientos y manuales relacionadas a
las prestaciones de alta complejidad, su facturación y su
financiamiento.
3) Realizar el relevamiento y seguimiento de las prestaciones
financiadas y brindadas, la determinación de desvíos y la elaboración
de planes de acciones correctivos.
Funciones:
1) Colabora en el diseño de las
prestaciones de alta complejidad, sus
métodos, normas, procedimientos, manuales y documentación necesaria
para su financiamiento.
2) Diseña informes técnicos o científicos que consideran prestaciones
de alta complejidad para la población objetivo, evaluando su impacto.
3) Trabaja mancomunadamente con las áreas del MSAL que tengan bajo sus
órbitas prestaciones de alta complejidad, en el relevamiento de la
capacidad instalada de los efectores que brindan las mismas, definición
de criterios de acreditación, elaboración de guías de práctica clínica
e indicadores para la implementación de la Red de Atención del Infarto
Agudo de Miocardio y Red de Atención de Cardiopatías Congénitas y demás
prestaciones consideradas como alta complejidad.
4) Define e implementa herramientas para fortalecer el cumplimiento del
proceso de financiamiento.
5) Monitorea y supervisa el proceso de implementación de las
prestaciones de alta complejidad.
6) Elabora indicadores relacionados con los efectores y prestaciones
brindadas, así como de todo el circuito área.
7) Define, supervisa y monitorea el componente para el reporte de la
atención de cardiopatías congénitas en los sistemas informáticos del
MSAL.
8) Define e implementa herramientas para la medición de desempeños de
actores intervinientes en la Red Federal de Cardiopatías Congénitas
(Scoring) y efectores de la Red de Atención del Infarto Agudo de
Miocardio y prestaciones consideradas de alta complejidad.
9) Supervisar y administrar el funcionamiento de las herramientas
provistas por el Programa para la facturación, control y pago de las
prestaciones financiadas por el Fondo Nacional de Equidad en Salud y
monitorea el funcionamiento (ingresos-egresos-saldo) del mismo.
10) Colabora en caso de requerimiento con el monitoreo de la rendición
de uso de fondos de establecimientos de alta complejidad.
11) Elabora informes relacionados con las acciones del área.
12) Elabora informes referidos a la implementación y financiamiento de
la atención de cardiopatías congénitas y prestaciones consideradas de
alta complejidad.
13) Analiza los informes de las auditorías para impulsar ajustes y
mejoras en los procesos auditados y ordenar, en forma subsidiaria, la
aplicación de débitos propuestos por las auditorías a efectores que
brindan prestaciones por alta complejidad.
14) Asesorar técnicamente a las jurisdicciones y demás actores
involucrados en todo lo relacionado con el área, su auditoría y su
financiamiento.
15) Participa en la definición de pautas y criterios para la
elaboración de los estudios técnicos o científicos atinentes a las
prestaciones incluidas en alta complejidad
16) Asiste a la DTFP y DNFSP en los temas de su incumbencia.
2.2. Cápitas
Objetivo general:
Calcular y liquidar las transferencias financieras a las jurisdicciones
a partir de la información consolidada del Padrón Nacional de personas
con Cobertura Pública Exclusiva beneficiarias del Programa.
Objetivos específicos:
1) Validar los padrones de personas
beneficiarias del Programa y con
Cobertura Pública Exclusiva, reportadas por las jurisdicciones para
conformar la base del Padrón Nacional.
2) Consolidar y procesar las bases de información recibidas para el
cumplimiento de indicadores sanitarios e hitos asociados a procesos
priorizados reportados por las jurisdicciones.
3) Calcular de manera periódica las transferencias financieras a las
jurisdicciones en concepto de Cobertura Efectiva Básica, desempeño de
indicadores sanitarios y cumplimiento de procesos priorizados asociados
a las líneas de trabajo de la DNFSP.
4) Calcular mensualmente las transferencias financieras al Fondo
Nacional de Equidad en Salud en concepto de los beneficiarios
Inscriptos al Programa.
Funciones:
1) Participa en las acciones para la
estimación de la población
elegible, el cálculo y la proyección del valor de la cápita del
Programa.
2) Valida los padrones de personas beneficiarias del Programa y con
Cobertura Pública Exclusiva, recibidas desde las jurisdicciones para la
conformación del Padrón Nacional.
3) Consolida, analiza y aplica en las liquidaciones, si correspondiera,
los ajustes y multas propuestos desde los diferentes actores designados
a auditar la información recibida desde las jurisdicciones.
4) Calcula las transferencias financieras a las provincias con
periodicidad mensual, asociadas a la cantidad de personas beneficiarias
del Programa con Cobertura Efectiva Básica.
5) Calcula las transferencias financieras al Fondo Nacional de Equidad
en Salud con periodicidad mensual, asociadas a la cantidad de personas
beneficiarias del Programa.
6) Procesa las bases de información recibidas para el cumplimiento de
indicadores sanitarios desde las jurisdicciones participantes para
realizar el cálculo de retribución asociado a los mismos.
7) Calcula las transferencias financieras a las provincias con
periodicidad cuatrimestral, asociadas al cumplimiento de indicadores
sanitarios.
8) Recibe y consolida las bases de información recibidas desde las
jurisdicciones para el cumplimiento de procesos priorizados asociados a
las líneas de trabajo de la DNFSP.
9) Procesa las bases de información recibidas desde las jurisdicciones
para el cumplimiento de hitos asociados a procesos priorizados y de
esta forma puede calcular el porcentaje de la cápita asociado a los
mismos.
10) Calcula las transferencias financieras a las provincias con
periodicidad semestral, asociadas al cumplimiento de hitos.
11) Arma reportes de gestión de toda la información generada para
compartir de manera interna a los distintos interesados dentro de la
DNFSP.
12) Asiste a la DTFP y a la DNFSP en temas de su incumbencia.
2.2. Recupero de Costos
Objetivo general:
Gestionar y armonizar la integración de los mecanismos de
financiamiento de la salud a nivel nacional.
Objetivos específicos:
1) En coordinación con otras
Dependencias del Poder Ejecutivo,
direcciones y coordinaciones del MSAL y otras áreas de la DNFSP con
incumbencia en el financiamiento de la salud, propiciar el
fortalecimiento de los sistemas informáticos en los efectores públicos
para permitir que las prestaciones efectuadas sean facturadas cuando
los usuarios del sistema público son afiliados de Obras Sociales u
otros financiadores
Funciones:
1) Efectúa el análisis de posibles
mejoras en la regulación vigente con
respecto a la recuperación de costos de las OS y el INSSJP.
2) Elabora y realiza, en conjunto con otras áreas de la DNFSP,
actividades de capacitación al personal administrativo y médico de los
establecimientos de salud públicos, focalizada en esfuerzos y
beneficios de los sistemas de recuperación de costos.
3) Gestiona y define, en coordinación con direcciones y coordinaciones
del Ministerio de Salud de la Nación y otras áreas de la DNFSP, el
fortalecimiento de los sistemas informáticos en los efectores públicos
para permitir que las prestaciones efectuadas sean facturadas cuando
los usuarios del sistema público son afiliados de Obras Sociales.
4) Brinda asistencia técnica a los equipos jurisdiccionales y a
establecimientos de salud públicos apoyando los esfuerzos de
recuperación de costos que incluye reingenierías de procesos
administrativos y médicos para la optimizar la detección, registro y
digitalización de las prestaciones efectuadas.
5) Brinda asistencia técnica a los establecimientos de salud públicos
para incorporarse dentro del marco normativo para aplicar el recupero
de costos de prestaciones efectuadas.
6) Participa en la definición de pautas y criterios para la elaboración
de los estudios técnicos o científicos relacionados con recupero de
costos.
7) Asiste técnicamente a la DTFP y a la DFNSP en los temas de su
incumbencia y competencia.
2.3. Supervisión
Administrativo-financiera
Objetivo general:
Supervisar el cumplimiento de las normas establecidas por el Programa
en materia administrativo- financiera en las Unidades de Gestión
Provincial.
Objetivos específicos:
1) Supervisar el cumplimiento de la
normativa vigente de la gestión administrativo-financiera de las
jurisdicciones.
2) Supervisar la situación financiera y contable de las jurisdicciones
en el marco de la implementación del Programa.
3) Supervisar el cumplimiento de indicadores sanitarios y procesos
priorizados reportados por las Jurisdicciones en el marco del Programa.
Funciones:
1) Verifica el cumplimiento de los
Convenios Marco y del MyROE por parte de las jurisdicciones.
2) Evalúa el cumplimiento de la matriz de condicionalidades de ingreso
y permanencia del Programa de la DFNSP.
3) Diagrama y coordina las actividades de supervisión
administrativo-financiera.
4) Participa en acciones de apoyo técnico y seguimiento de la gestión
administrativo-financiera de las jurisdicciones.
5) Participa en la supervisión integral de la ejecución de los Planes
Operativos Anuales (POA) por parte de las jurisdicciones.
6) Participa en la revisión, gestión y sistematización de la
documentación e información requerida sobre el uso de fondos realizados
por las jurisdicciones.
7) Verifica la documentación respaldatoria de las rendiciones de uso de
fondos realizado por las Jurisdicciones según la normativa vigente,
8) Supervisa el cumplimiento de aportes por parte de las jurisdicciones
del cofinanciamiento y determina las penalidades por su incumplimiento.
9) Participación en el diseño, monitoreo y supervisión del cumplimiento
de indicadores de la gestión administrativa y financiera de las
jurisdicciones.
10) Realiza análisis de la normativa vigente, propone ajustes a las
normas del Programa, protocolos y procesos de supervisión y auditoría
administrativo-financiera.
11) Monitorea y supervisa los planes de acción para el desarrollo de
mejoras, a partir de los hallazgos y oportunidades identificados.
12) Participa en el diseño e implementación de protocolos de
verificación de cumplimiento de indicadores y de la documentación e
información requerida por la DNFSP.
13) Diseña y colabora en la coordinación de la estrategia de
supervisión de cumplimiento de indicadores sanitarios y procesos
priorizados en el marco del Programa.
14) Elabora reportes e informes vinculados a la supervisión
administrativo-financiera y de cumplimiento de Indicadores del Programa
destinados al MSAL, Organismos gubernamentales, Organismos
multilaterales de crédito y MSJ.
15) Supervisa la evaluación y respuesta a los descargos presentados por
las jurisdicciones, en relación con los resultados de las
verificaciones y auditorías que se realicen.
16) Determina las penalidades relacionadas al proceso de supervisión de
cumplimiento de indicadores sanitarios y procesos priorizados en el
marco del programa y comunica a la DNFSP.
17) Determina las penalidades relacionadas con el uso indebido de
fondos en el marco del programa y comunica a la DNFSP.
18) Determina las penalidades relacionadas con la facturación de
prestaciones de Alta Complejidad en el marco del FONES y comunica a la
DNFSP.
19) Asiste técnicamente a la DTFP y a la DNFSP en los temas de su
incumbencia y competencia.
3. Dirección de Redes Integradas de
Servicios de Salud (DRISS)3
3.1. Cobertura Prestacional
Objetivo general:
Contribuir a incrementar el acceso, cobertura prestacional y calidad de
atención de la población con cobertura pública exclusiva en las líneas
de cuidado priorizadas por el Programa.
Objetivos específicos:
1) Colaborar en la mejora de calidad de
atención y registros clínicos
de la población en establecimientos públicos de salud de las
jurisdicciones.
2) Contribuir a la difusión de buenas prácticas, guías de atención y
normativas definidas por el MSAL.
3) Coordinar el desarrollo y actualización del Plan de Servicios de
Salud del Programa y documentos anexos.
4) Fortalecer la implementación y reporte de las prestaciones que
conforman las líneas de cuidado del Plan de Servicios de Salud e
indicadores promovidos por el Programa.
5) Favorecer la consolidación de bases de datos y estadísticas
prestacionales, para la toma informada de decisiones en políticas
públicas de salud
Funciones:
1) Coordina el desarrollo y
actualización del Plan de Servicios de
Salud del Programa y documentos anexos, generando propuestas de
inclusión o exclusión de servicios de salud, líneas de cuidado y
atributos de registro.
2) Contribuye en la definición y actualización de las prestaciones que
brindan Cobertura Efectiva Básica (CEB), prestaciones con pago
diferencial por ruralidad y prestaciones con datos reportables.
3) Participa en el análisis y aprobación de la valorización de las
prestaciones del Plan de Servicios de Salud del Programa por parte de
las Unidades de Gestión Provincial jurisdiccionales.
4) Monitorea el reporte de las prestaciones que conforman las líneas de
cuidado priorizadas en el Plan de Servicios de Salud del Programa,
elaborando informes de análisis sanitario.
5) Monitorea el reporte de prestaciones que brindan CEB, identificando
cantidad y tipo de prestaciones reportadas por cada jurisdicción, para
cada período y grupo de edad.
6) Produce y divulga análisis de información sanitaria, prestacional y
epidemiológica a partir del reporte de prestaciones del Programa.
7) Contribuye en la definición y actualización del Plan de Servicios de
Salud para prestaciones de alta complejidad financiadas por el FONES, y
sus documentos anexos.
8) Asesora en la definición de estrategias e intervenciones que
promueven procesos de mejora en el uso integral del Plan de Servicios
de Salud, la calidad de atención y los resultados sanitarios finalmente
alcanzados por parte de los prestadores.
9) Colabora en el diseño de indicadores sanitarios del Programa,
redacción de manuales normativos y especificaciones para las
herramientas de relevamiento de datos.
10) Participa en la asistencia técnica, supervisión y monitoreo de
estrategias jurisdiccionales para el cumplimiento de indicadores
sanitarios de las líneas de trabajo y áreas de resultados promovidas
por el Programa y la DNFSP.
11) Asesora a las UGP jurisdiccionales en la definición de metas
sanitarias a los establecimientos.
12) Participa en el análisis y aprobación de la planificación de metas
para indicadores sanitarios del Programa por parte de las
jurisdicciones.
13) Contribuye al monitoreo y elabora informes de análisis del
desempeño nacional y jurisdiccional de los indicadores sanitarios del
Programa.
14) Determina los contenidos de las capacitaciones vinculadas al Plan
de Servicios de Salud del Programa.
15) Participa en Jornadas de trabajo de la DNFSP y aquellas organizadas
por otros actores del MSAL para divulgar las prestaciones del PSS y
fortalecer su implementación y reporte.
16) Colabora en el seguimiento de consultorías y estudios tercerizados
relacionados con líneas de cuidado abarcadas por el Programa e
indicadores sanitarios de la DNFSP.
17) Supervisa y monitorea las acciones realizadas por auditores médicos
jurisdiccionales.
18) Verifica el cumplimiento de los requisitos de calidad establecidos
por el Plan de Servicios de Salud vigente en las prestaciones
facturadas y pagadas
19) Planifica, supervisa y coordina la ejecución de auditorías médicas
preventivas y correctivas.
20) Contribuye a la verificación de la capacidad en terreno para
brindar prestaciones del Plan de Servicios de Salud.
21) Prepara las respuestas a los descargos presentados por las
Jurisdicciones en relación a los débitos generados en las
transferencias por CEB e indicadores sanitarios.
22) Participa en visitas técnicas de fortalecimiento a equipos de las
Unidades de Gestión del Programa jurisdiccionales y elabora informes
para gestión y acompañamiento.
23) Asiste técnicamente a la DRISS y a la DNFSP en los temas de su
incumbencia y competencia.
3.2. Gestión Clínica y Calidad de
Atención
Objetivo general:
Promover y coordinar estrategias y mecanismos de gestión clínica y
calidad desde el modelo de redes de atención en salud con el propósito
de mejorar el acceso, la cobertura, la continuidad y la integralidad de
la atención.
Objetivos específicos:
1) Articular la implementación e
integración sanitaria de las
estrategias de intervención y de las líneas de trabajo del Programa y
la DNFSP con otras áreas del MSAL.
2) Favorecer la creación y el fortalecimiento de redes integradas de
servicios de salud
3) Favorecer la atención de calidad y la implementación de líneas de
cuidado priorizadas por el Programa en los efectores del sistema de
salud del sector público desde el modelo de redes de atención en salud
buscando mejorar el acceso, la cobertura, la continuidad y la
integralidad de la atención.
4) Colaborar con las jurisdicciones en la mejora continua de los
procesos vinculados a la gestión clínica y calidad de atención que se
relacionen con el cumplimiento de los indicadores de la matriz de
monitoreo del Programa para la mejora de los resultados sanitarios.
Funciones:
1) Promueve e intermedias instancias de
articulación e integración de
la implementación de las estrategias de intervención y de las líneas de
trabajo de la DNFSP con las estrategias promovidas por otras áreas
sustantivas del MSAL.
2) Asiste técnicamente a la DRISS, a otras áreas de la DNFSP y a las
jurisdicciones en el diseño, la implementación y el fortalecimiento de
mecanismos de coordinación asistencial y de redes integradas de
servicio de salud jurisdiccionales y federales.
3) Colabora en el desarrollo y la evaluación de los mecanismos de
coordinación en redes de salud en el marco del fortalecimiento de las
redes integradas de servicios de salud.
4) Realiza acciones conjuntas con las jurisdicciones para la
implementación de las líneas de cuidado priorizadas en las líneas de
trabajo de la DNFSP.
5) Desarrolla estrategias para el cumplimiento de normas técnicas, de
calidad, de protocolos y de guías de práctica clínica que colaboren con
la implementación de las líneas de trabajo y la mejora de los
resultados sanitarios de la DNFSP.
6) Promueve el adecuado registro, la homologación y la interpretación
de los registros clínicos- asistenciales-administrativos en pos de
favorecer el análisis sanitario y una mejora continua de la provisión
de servicios.
7) Realiza un análisis sanitario de la información relevada sobre
recupero de costos y su relación con líneas de cuidado priorizadas.
8) Participa en la producción de estudios, investigaciones y
publicaciones de la DNFSP aportando un análisis sanitario, de gestión y
de la calidad de atención.
9) Genera recomendaciones para la elaboración de recursos
comunicacionales y de capacitación sobre redes integradas de servicios
de salud y mecanismos de coordinación en redes de salud.
10) Asiste técnicamente a la DRISS y a la DFNSP en los temas de su
incumbencia y competencia.
4. Funciones de la Unidad de Gestión
del Programa (UGP) en los Ministerios de Salud Jurisdiccionales (MSJ)
Los MSJ de las Jurisdicciones Participantes llevarán a cabo la
implementación del Programa a través de las Unidades de Gestión del
Programa, identificadas dentro de su estructura ministerial
preexistente. A continuación, se detallan los objetivos y principales
funciones requeridas:
4.1. Coordinación Técnico-Operativa
Objetivos generales:
Coordinar la implementación y ejecución del Programa en la jurisdicción
participante con el propósito de mejorar el acceso efectivo y
equitativo a servicios de salud priorizados para la población con
cobertura pública exclusiva.
Objetivos específicos:
1) Coordinar los mecanismos y acciones
para la inscripción y cobertura efectiva de la población objetivo en la
Jurisdicción.
2) Contribuir a la organización de los servicios de salud
jurisdiccionales, desarrollando, fortaleciendo y consolidando redes
formales de atención para líneas de cuidado priorizadas, especialmente
para el abordaje de las ENT.
3) Gestionar los mecanismos y procesos para la compra estratégica de
servicios de salud brindados por los efectores.
Funciones:
1) Coordina las acciones
técnico-operativas que desempeña la UGP.
2) Realiza las gestiones correspondientes para la Firma del Convenio
Marco y el cumplimiento de las condiciones de ingreso y permanencia de
la Jurisdicción en cada etapa del Programa.
3) Coordina la planificación operativa física y financiera de las
acciones promovidas por el Programa en la Jurisdicción.
4) Coordina las actividades para la elaboración y suscripción del Plan
operativo anual, Compromisos de gestión y Acuerdos de cooperación con
otros actores para la implementación del Programa.
5) Coordina la implementación de los sistemas informáticos de
inscripción de población elegible, registro prestacional y facturación
del Programa.
6) Coordina la inscripción de la población elegible y la gestión del
padrón de personas beneficiarias de acuerdo con las normas del Programa.
7) Implementa estrategias para la identificación y asignación de
población en los establecimientos de primer nivel de atención.
8) Realiza las gestiones técnico-administrativas para la implementación
de las acciones y líneas de trabajo promovidas por el Programa en los
efectores de salud y en los niveles de meso-gestión de la Jurisdicción.
9) Promueve y monitorea la prestación de los servicios de salud
incluidos en el Plan de Servicios de Salud, el cumplimiento de metas y
normas vigentes por los efectores participantes.
10) Monitorea y supervisa el cumplimiento de los objetivos, indicadores
sanitarios y procesos priorizados para el fortalecimiento y
organización de los servicios de salud promovidos por el Programa.
11) Identifica las necesidades de capacitación de los equipos de salud
en virtud de implementar y alcanzar las metas establecidas por el
Programa.
12) Coordina las acciones de supervisión y auditoría referidas a la
facturación de prestaciones, cumplimiento de indicadores y procesos
priorizados promovidos por el Programa.
13) Coordina la remisión de toda la información que le sea requerida
por la UCP y/o Auditorías designadas, facilitando el acceso a todos los
registros y servicios, a fin de que se pueda realizar el
correspondiente seguimiento, monitoreo y supervisión.
14) Promueve la articulación de las acciones y líneas de trabajo del
Programa con las acciones 5
15) Gestiona el cofinanciamiento de las transferencias capitadas de
acuerdo al esquema de financiamiento determinado por el MSAL.
16) Garantiza los mecanismos para la ejecución y rendición de cuentas
sobre las transferencias, bienes y servicios recibidos, en el marco de
la normativa nacional vigente.
17) Define y coordina las políticas de cooperación interinstitucional
con otros organismos gubernamentales o instancias de gobierno y con los
programas de salud de nivel nacional, jurisdiccional y municipal.
4.2. Asesoría Técnico-Jurídica
Objetivo general:
Velar por el cumplimiento del marco normativo y contractual del
Programa, así como brindar asesoramiento técnico-jurídico a la UGP.
Objetivos específicos:
1) Brindar asesoramiento técnico-jurídico a la UGP.
2) Gestionar los procesos integrales relativos al marco normativo y
contractual del Programa.
3) Supervisar tareas de articulación con las auditorías y vinculaciones
institucionales del Programa.
Funciones:
1) Presta asesoramiento
jurídico-administrativo y de control de legalidad a los actos de
administración de la UGP.
2) Efectúa la revisión previa de documentos y comunicaciones a ser
suscriptos por la UGP.
3) Participa en la elaboración, coordinación, trámite y sistematización
de expedientes jurídicos- administrativos.
4) Atiende todo requerimiento jurídico de la Coordinación de la UGP y
el MSAL, en el marco del Programa.
5) Elabora y actualiza los documentos jurídicos del Programa en la
jurisdicción.
6) Participa en la elaboración, suscripción y seguimiento de los
convenios técnicos-jurídicos, o cualquier otro instrumento, necesarios
para el desarrollo del Programa en la Jurisdicción.
7) Participa en el análisis de observaciones/requerimientos efectuados
por la UCP; notificando a esta última, las acciones implementadas por
la Jurisdicción.
8) Realiza el seguimiento de las obligaciones contractuales
establecidas en el Convenio Marco, los MyROE del MSAL y los acuerdos
que surjan en el marco del Programa.
9) Participa en la elaboración y/o supervisa las respuestas
relacionadas con el Programa generadas en atención a las consultas,
requerimientos, pedidos de información y/o dictámenes efectuados por
los organismos oficiales de control y auditorías, entidades privadas,
ONG y/o ciudadanos.
10) Elabora y/o revisa los proyectos de notas e informes en aspecto
técnico- jurídico.
11) Identifica necesidades de la UGP e interactúa con la DNFSP en
relación al marco normativo- contractual del Programa.
12) Asiste a la Coordinación Técnico-Operativa en temas de su
incumbencia y competencias.
4.3. Capitas y Sistemas de Información
Objetivo general:
Constituir el padrón jurisdiccional de personas con Cobertura Pública
Exclusiva beneficiarias del Programa.
Consolidar las bases necesarias para los cruces de validación con el
Padrón jurisdiccional, el reporte de prestaciones facturadas,
indicadores sanitarios y procesos priorizados por el Programa.
Objetivos específicos:
1) Consolidar con periodicidad mensual
la base jurisdiccional de
personas beneficiarias del Programa con Cobertura Pública Exclusiva.
2) Consolidar las bases de Obras Sociales necesarias para los cruces
con el Padrón Jurisdiccional y su posterior validación.
3) Administrar y gestionar las bases de información para reportar la
facturación de prestaciones, el cumplimiento de indicadores sanitarios
y los procesos priorizados por el Programa.
4) Analizar, corregir y establecer procesos de mejora respecto a las
observaciones realizadas desde la UCP a partir de los ajustes y multas
formuladas en las liquidaciones de transferencias.
5) Brindar el soporte y la seguridad informática a la UGP.
Funciones:
1) Administra y gestiona la base
jurisdiccional de personas beneficiarias del Programa
2) Administra y gestiona las bases de información para reportar la
facturación de prestaciones, y el cumplimiento de indicadores
sanitarios procesos priorizados por el Programa.
3) Administra, gestiona la base jurisdiccional de establecimientos de
salud con la información requerida desde la UCP.
4) Gestiona la base de obra social jurisdiccional.
5) Valida el Padrón jurisdiccional de personas beneficiarias del
Programa a partir de los cruces realizados con el PUCO.
6) Administra y gestiona la base de facturación jurisdiccional.
7) Realiza el mantenimiento preventivo y ocasional del hardware y
software utilizados en el Programa.
8) Remite a la UCP en carácter de Declaración Jurada en conjunto con el
equipo de Gestión Administrativa, la documentación necesaria para la
solicitud de Transferencias financieras a la Jurisdicción y al FONES.
9) Analiza, corrige y establece procesos de mejora sobre las
observaciones realizadas desde la UCP a partir de los ajustes y multas
recibidos en las liquidaciones de Transferencias.
10) Gestiona la seguridad de los sistemas y de la información de la UGP.
11) Da soporte a los desarrollos propios de la UGP.
12) Da soporte a los desarrollos propuestos por la UCP.
13) Realiza propuestas, analiza y gestiona la interoperabilidad de los
sistemas informáticos, junto con el área de competencia en la materia
del MSJ.
14) Asiste a la Coordinación Técnico-Operativa en temas de su
incumbencia y competencias.
4.4 Cobertura Prestacional
Objetivo general:
Contribuir a incrementar el acceso, cobertura prestacional y calidad de
atención de la población con cobertura pública exclusiva en las líneas
de cuidado priorizadas por el Programa en la Jurisdicción.
Objetivos específicos:
1) Colaborar en la mejora de calidad de
atención y registros clínicos
de la población en establecimientos públicos de salud de la
jurisdicción.
2) Contribuir a la difusión de buenas prácticas, guías de atención y
normativas definidas por el MSAL.
3) Fortalecer la implementación y reporte de las prestaciones de las
líneas de cuidado del Plan de Servicios de Salud, indicadores
sanitarios y procesos priorizados promovidos por el Programa.
4) Favorecer la consolidación de bases de datos y estadísticas
prestacionales para la toma informada de decisiones en políticas
públicas de salud de la Jurisdicción.
Funciones:
1) Actúa como contraparte de las
Direcciones y Programas del MSJ vinculados a la implementación del
Programa.
2) Colabora en la definición de precios de las prestaciones del Plan de
Servicios de Salud del Programa.
3) Determina los contenidos de la capacitación y/o capacita a los
equipos de salud de los establecimientos en el uso del Plan de
Servicios de Salud del Programa y facturación de prestaciones.
4) Participa en Jornadas de trabajo para divulgar las prestaciones del
PSS y fortalecer su implementación y reporte.
5) Monitorea el reporte de las líneas de cuidado cubiertas en el Plan
de Servicios de Salud del Programa, elaborando informes de análisis
sanitario.
6) Contribuye a la verificación de la capacidad en terreno para brindar
prestaciones del Plan de Servicios de Salud.
7) Asesora en la definición de estrategias de búsqueda de mejoras en el
uso integral del Plan de Servicios de Salud por parte de los
prestadores y en la calidad de atención y los resultados sanitarios
finalmente alcanzados.
8) Evalúa y monitorea la cobertura de las líneas de cuidado del Plan de
Servicios de Salud del Programa en la población objetivo jurisdiccional.
9) Monitorea el reporte de prestaciones que brindan CEB, identificando
cantidad y tipo de prestaciones reportadas, para cada período y grupo
de edad.
10) Produce y divulga información sanitaria, prestacional y
epidemiológica a partir del reporte de prestaciones.
11) Verifica el cumplimiento de los requisitos de calidad establecidos
por el Plan de Servicios de Salud del Programa vigente en las
prestaciones facturadas y pagadas por el Programa en la Jurisdicción.
12) Participa en el diseño de indicadores de monitoreo y definición de
metas para los establecimientos con convenio en la Jurisdicción
13) Contribuye a definir las metas de desempeño en indicadores
sanitarios y procesos priorizados de la Jurisdicción.
14) Participa en el monitoreo, análisis y verificación del desempeño
jurisdiccional en los indicadores sanitarios y procesos priorizados por
el Programa.
15) Elabora informes de análisis sanitario y de desempeño en
indicadores sanitarios y procesos priorizados, para Programas,
Direcciones y otros actores del MSAL y MSJ según sea requerido.
16) Planifica y ejecuta auditorías médicas preventivas y correctivas.
17) Analiza los débitos médicos de la Jurisdicción y elabora los
descargos respectivos para presentar al MSAL en relación a indicadores
sanitarios y prestaciones.
18) Asiste a la Coordinación Técnico-Operativa en temas de su
incumbencia y competencias.
4.5. Fortalecimiento de las
Competencias para la Gestión Sanitaria
Objetivo general:
Gestionar los procesos y acciones de capacitación necesarios para
acompañar la gestión institucional, el cumplimiento de los objetivos
sanitarios y líneas de trabajo que promueve la UGP, el Programa y
actores vinculados
Objetivos específicos:
1) Definir una estrategia de
capacitación en el marco de la estrategia
nacional y en relación con los objetivos de la jurisdicción.
2) implementar el proceso de gestión y registro para las acciones de
capacitación de la UGP.
3) Diagnosticar, planificar y diseñar acciones de capacitación y
asistencia técnica para la UGP.
4) Implementar, evaluar y monitorear acciones de capacitación y
asistencia técnica y sus respectivos niveles de reportes e informes
para la UGP.
Funciones:
1) Coordina con el equipo de
Fortalecimiento de las Competencias para
la Gestión Sanitaria de la DNFSP estratégicas de capacitación y
asistencia técnica integradas que contribuyan a los objetivos del
Programa en la jurisdicción.
2) Articula con el MSJ y otros actores, estrategias de capacitación y
asistencia técnica integradas en relación con el logro de objetivos del
Programa en la jurisdicción.
3) Implementa el proceso de registro y gestión de capacitación y sus
herramientas asociadas (SiGeCa), en todas sus etapas de implementación
a nivel jurisdiccional y/o interoperar con otros procesos y sistemas
informáticos jurisdiccionales.
4) Releva y analiza necesidades de capacitación y asistencia técnica
jurisdiccional para la implementación de los objetivos del Programa en
la jurisdicción.
5) Planifica, diseña e implementa acciones de capacitación y asistencia
técnica que contribuyan al cumplimiento de los objetivos del Programa
en la jurisdicción.
6) Reporta e Informa sobre acciones de capacitación en relación con el
cumplimiento de los objetivos del Programa en la jurisdicción.
7) Coordina la remisión de toda la información que le sea requerida por
la UCP y/o Auditorías designadas, facilitando el acceso a todos los
registros y servicios, a fin de que se pueda realizar el
correspondiente seguimiento, monitoreo y supervisión.
8) Monitorea los resultados y el impacto de la gestión de capacitación
en relación con los objetivos y las metas asociadas de la jurisdicción.
9) Articula con sociedades científicas y otras Instituciones académicas
y educativas para la promoción de estrategias de capacitación del
Programa en la jurisdicción.
10) Asiste a la Coordinación Técnico-Operativa de la UGP en temas de su
incumbencia y competencias.
4.6. Gestión Administrativa
Objetivo general:
Colaborar en las tareas administrativas de la UGP.
Objetivos específicos:
1) Realizar el seguimiento de
transferencias y pagos realizados.
2) Brindar asistencia técnica en la formulación y seguimiento del Plan
Operativo Anual, el Presupuesto Operativo Anual y la Planificación
Financiera de la UGP.
3) Gestionar y realizar los procesos administrativos vinculados a los
recursos humanos de la UGP.
Funciones:
1) Recepciona, controla y remite a la
UCP toda la documentación
inherente a las contrataciones y rescisiones de contratos de
consultores individuales, pago de honorarios y tramitación de pasajes y
viáticos.
2) Remite en conjunto con el equipo de Cápitas y sistemas de
información la documentación de padrones de personas beneficiarias
elegibles inscriptas al Programa y asiste en la gestión del
cofinanciamiento jurisdiccional.
3) Controla la facturación de efectores y proveedores, y gestiona
liquidaciones de gastos.
4) Factura débitos y créditos a efectores participantes del Programa.
5) Gestiona pagos y administra las cuentas del Programa.
6) Reporta a la UCP sobre el gasto presupuestado y ejecutado por todo
concepto.
7) Elabora la planificación financiera, presupuestos y control
presupuestario del Programa.
8) Consolida los planes de equipamiento de los efectores públicos de la
Jurisdicción.
9) Administra los contratos de compras y contrataciones con los
efectores de la Jurisdicción, asegura su correcta aplicación,
verificación de vigencia y todos los aspectos pertinentes a la
regulación de la relación entre estos y la UGP.
10) Coordina los procesos de entrega de bienes del MSAL a la
Jurisdicción, registra contablemente y transfiere los mismos.
11) Capacita, coordina, monitorea y asiste en conjunto con la UGP en
materia de Recupero de Costos a las dependencias públicas de la
Jurisdicción.
12) Compila informes periódicos en materia de gestión y recupero de
costos de los hospitales públicos de la Jurisdicción para remitir a
Recupero de Costos del UCP.
13) Asiste a la Coordinación Técnico-Operativa en temas de su
incumbencia y competencias.
4.7. Apoyo a la Gestión Territorial
Objetivo general:
Apoyar y asistir técnicamente a los establecimientos participantes en
la implementación de las líneas de trabajo y áreas de resultado
promovidas por el Programa.
Objetivos específicos:
1) Diseñar, planificar e implementar
estrategias de acompañamiento
técnico y de abordaje territorial de los efectores participantes en la
Jurisdicción.
2) Participar en las acciones de planificación y gestión de las líneas
de trabajo, indicadores sanitarios y procesos priorizados promovidos
por el Programa.
3) Relevar y sistematizar la información derivada de la implementación
territorial para apoyar la toma de decisiones y la rendición de cuentas
en materia de política pública sanitaria.
Funciones:
1) Acompaña la planificación operativa
de las acciones promovidas por
el Programa en los efectores participantes de la Jurisdicción.
2) Implementa estrategias para la identificación y asignación de
población en los establecimientos de primer nivel de atención de la
Jurisdicción.
3) Contribuye en el diseño e implementación de estrategias para la
difusión e implementación de Guías de Práctica Clínica y definición de
rutas asistenciales para las líneas de cuidado priorizadas por el
Programa.
4) Realiza las gestiones técnico-administrativas para la implementación
de las acciones y líneas de trabajo promovidas por el Programa en los
efectores de salud.
5) Identifica las necesidades de capacitación en servicio del equipo de
salud de los efectores.
6) Participa en el diseño del programa de capacitación anual según
necesidades del equipo de salud de los efectores.
7) Supervisa la implementación de las estrategias sanitarias en los
efectores, en el marco del Programa.
8) Realiza visitas de acompañamiento y reuniones periódicas con los
equipos de los efectores.
9) Elabora informes solicitados por la UGP y por la UCP.
10) Realiza otras tareas y responsabilidades que le asigne la UGP
relacionadas con los objetivos del Programa.
4.8. Planificación Operativa,
Monitoreo y Evaluación
Objetivo general:
Coordinar e implementar la estrategia de planificación operativa,
monitoreo y evaluación de las líneas de trabajo y áreas de resultados
promovidas por el Programa en la Jurisdicción.
Objetivos específicos:
1) Coordinar la planificación operativa
y colaborar con la
planificación estratégica de las líneas de trabajo y áreas de resultado
promovidas por el Programa.
2) Coordinar la implementación de la estrategia de monitoreo y
evaluación de las líneas de trabajo y áreas de resultado promovidas por
el Programa para el cumplimiento de indicadores.
3) Producir información sistemática, relevante y oportuna para
contribuir a la toma de decisiones con una perspectiva de mejora en sus
flujos de fondos e indicadores asociados al Programa.
4) Realizar propuestas de mejora para su implementación en la
jurisdicción.
5) Articular con las áreas sustantivas del MSJ con competencia en la
materia y Organismos gubernamentales, acciones de monitoreo, evaluación
y rendición de cuentas de las líneas de trabajo y áreas de resultado
promovidas por el Programa en la Jurisdicción.
Funciones:
1) Brinda asistencia técnica en la
formulación y seguimiento del Plan Operativo Anual y la Planificación
Financiera de la UGP.
2) Brinda asistencia técnica a la gestión económico-financiera del
Programa en la Jurisdicción.
3) Participa en el monitoreo, reporte y evaluación del desempeño de
indicadores sanitarios, procesos priorizados y la gestión económica -
financiera del Programa en la Jurisdicción.
4) Diseña, elabora e implementa reportes de análisis de la información
generada por el Programa y de la información relevante del contexto en
la Jurisdicción.
5) Diseña e implementa herramientas de planificación, gestión y micro
gerenciamiento del Programa en la UGP y en los establecimientos de
salud.
6) Diseña y elabora reportes e informes vinculados al monitoreo y
evaluación de desempeño de acciones e indicadores del Programa
destinados a la UCP y el MSJ.
7) Realiza asistencia técnica a los efectores participantes en la
definición de estrategias de búsqueda de resultados sanitarios y mejora
de la calidad de la atención, y en la administración de los fondos
recibidos por el Programa.
8) Asiste, coordina y facilita la relación institucional en las
actividades que componen la estrategia de investigación y evaluación
estratégica del Programa en la Jurisdicción.
9) Elabora informes periódicos en materia de gestión y recupero de
costos de los establecimientos públicos de salud de la Jurisdicción.
10) Elabora y divulga documentos técnicos que brinden insumos para la
toma de decisiones en el marco de la implementación del Programa en la
Jurisdicción.
11) Contribuye en el proceso de documentación y divulgación de
resultados, hallazgos y aprendizajes obtenidos en el marco del
monitoreo y evaluación de las acciones del Programa en la Jurisdicción.
12) Asiste a la Coordinación Técnico-Operativa en temas de su
incumbencia y competencias.
4.9. Producción de Contenidos e
Información
Objetivo general:
Gestionar los procesos de comunicación -internos y externos- para
acompañar la gestión institucional y el cumplimiento de los objetivos
sanitarios que promueve el Programa y terceros vinculados en la
jurisdicción.
Objetivos específicos:
1) Diseñar e implementar la estrategia
de comunicación del Programa a nivel jurisdiccional.
2) Desarrollar acciones y productos de comunicación que contribuyan a
la gestión, ejecución e implementación del Programa y terceros
vinculados a nivel jurisdiccional.
Funciones
1) Coordina y articula con el equipo de
Producción de Contenidos e Información de la UCP.
2) Realiza el diseño y seguimiento de la implementación de la
estrategia de comunicación y plan operativo a nivel jurisdiccional para
promover la participación social.
3) Conduce a nivel jurisdiccional la difusión y promoción de planes y
actividades del Programa a nivel interno y externo.
4) Programa y gestiona las acciones de difusión, prensa y seguimiento
de la opinión pública a nivel jurisdiccional, en coordinación con el
Área de Prensa del MSJ.
5) Coordina y produce eventos e intervenciones comunicacionales a nivel
jurisdiccional y de los terceros vinculados.
6) Difunde y garantiza el acceso a canales de recepción e información
(web, redes sociales, 0800, otros) destinados a la población y terceros
vinculados al Programa.
7) Desarrolla e implementa acciones para fortalecer la comunicación
interna de la UGP.
8) Coordina, supervisa y actúa como contraparte técnica para los
servicios externos y de medios contratados por el Programa a nivel
jurisdiccional.
9) Asiste a la Coordinación Técnico-Operativa en temas de su
incumbencia y competencias.
4.10. Supervisión
Administrativo-financiera
Objetivo general:
Supervisar el cumplimiento de las normas establecidas por el Programa
en materia administrativo- financiera.
Objetivos específicos:
1) Supervisar el cumplimiento de la
normativa vigente de la gestión administrativo-financiera de la UGP.
2) Supervisar la situación financiera y contable de la UGP en el marco
de la implementación del Programa.
3) Supervisar el cumplimiento de indicadores sanitarios e indicadores
incluidos en los procesos priorizados.
Funciones:
1) Evalúa el cumplimiento de la Matriz
de condicionalidades de ingreso y permanencia en el Programa.
2) Participa en acciones de apoyo técnico y seguimiento de la gestión
administrativo-financiera de la jurisdicción.
3) Diagrama y coordina las actividades de supervisión
administrativo-financiera.
4) Realiza el control financiero, administrativo y contable sobre las
cuentas del Programa.
5) Controla la facturación de prestaciones brindadas por los efectores
y las transferencias asociadas según la normativa del Programa.
6) Aplica débitos sobre la facturación de los efectores que surjan del
proceso de verificación y supervisión realizados por el área y/o
terceros.
7) Controla la facturación de proveedores, su pago y la cancelación de
obligaciones asumidas por contrataciones según la normativa del
Programa.
8) Participa en la revisión, gestión y sistematización de la
documentación e información requerida sobre el uso de fondos realizados
por la jurisdicción.
9) Controla las rendiciones de uso de fondos elaboradas por la
jurisdicción previo a su envío a la Nación.
10) Controla las obligaciones financieras asumidas por la Jurisdicción
- aportes de cofinanciamiento.
11) Verifica el cumplimiento de los Compromisos de Gestión por parte de
los efectores.
12) Verifica el cumplimiento de las normas del Programa por parte de
los efectores.
13) Evalúa y da respuesta a los dictámenes de Supervisión y Auditoría.
14) Participación en el diseño, monitoreo y supervisión del
cumplimiento de indicadores de la gestión administrativa y financiera
en la jurisdicción.
15) Realiza la supervisión integral del cumplimiento de los Planes
Operativos Anuales (POA) - Compromisos Anuales suscriptos por la
Jurisdicción.
16) Controla el Padrón de personas beneficiarias.
17) Participa en el análisis y presentación de la valorización
jurisdiccional del Plan de Servicios de Salud del Programa.
18) Participa del análisis y aplicación de metas y sanciones a los
establecimientos y de la utilización de incentivos (monetarios y no
monetarios) al personal.
19) Supervisa y audita las liquidaciones realizadas por las
jurisdicciones que generaron pagos desde el Fondo Nacional de Equidad.
Controla la facturación emitida por los efectores.
20) Elabora informes periódicos con indicadores clave en materia de
gestión y recupero de costos de los hospitales públicos de la
Jurisdicción para remitir al UCP.
21) Asiste a la Coordinación Técnico-Operativa en temas de su
incumbencia y competencias.
1 Anexo 2 de la Decisión Administrativa 891/2022 del Ministerio
de Salud (https://www.boletinoficial.gob.ar/detalleAviso/primera/271437/20220913?anexos=1)
2 Anexo 4 de la Decisión Administrativa 891/2022 del Ministerio de
Salud (https://www.boletinoficial.gob.ar/detalleAviso/primera/271437/20220913?anexos=1)
3 Anexo 4 de la Decisión Administrativa 891/2022 del Ministerio de
Salud (https://www.boletinoficial.gob.ar/detalleAviso/primera/271437/20220913?anexos=1)
Anexo
II del MyROE SUMAR+
Inscripción de la Población Elegible
1. Población Elegible
La Jurisdicción podrá inscribir al Programa solamente a población
elegible.
La población elegible del Programa será: i) niños de hasta 9 años de
edad; ii) adolescentes de 10 a 19 años de edad; y iii) adultos mayores
de 20 de edad; en todos los casos que posean cobertura exclusiva del
Sector Público de Salud, y que cuenten con domicilio declarado en la
Jurisdicción Participante.
2. Datos requeridos para la Inscripción
La Jurisdicción deberá identificar e inscribir a la población elegible,
consignando por cada persona beneficiaria como mínimo la siguiente
información:
Asimismo, en los casos que corresponda, deberá dejarse constancia en la
inscripción de la autoidentificación como población originaria y como
usuario de lengua originaria.
A los efectos de la acreditación del documento de identidad, serán
aceptables la presentación de dicho documento o bien otro instrumento
probatorio legalmente válido (por ejemplo, los comprobantes de extravío
o de haber iniciado el trámite de renovación o de duplicados).
En el caso de los recién nacidos, podrán inscribirse con el documento
de identidad de la persona a cargo. Esta particularidad deberá quedar
registrada y la inscripción tendrá como validez máxima hasta el primer
año de vida del niño, antes del cual deberá regularizarse la
inscripción con la presentación del documento de identidad del recién
nacido. Una vez vencido el mencionado plazo, y no habiéndose
regularizado la situación, la Jurisdicción no podrá seguir devengando
la cápita.
Adicionalmente a los datos mínimos requeridos para la inscripción de la
población, con el objetivo de avanzar hacia su asignación a un
establecimiento de salud y posterior adscripción a equipos de salud
familiar y comunitaria, la Jurisdicción deberá reportar información
adicional, en particular:
- Latitud del domicilio de la persona
beneficiaria
- Longitud del domicilio de la persona beneficiaria
- Efector a cargo de la persona beneficiaria. El mismo le será asignado
por radicarse o vivir en el área de responsabilidad sanitaria validada
para el establecimiento.
3. Modalidad de inscripción
La Jurisdicción deberá arbitrar los medios para que el proceso de
inscripción digital y la actualización de los datos de las personas
beneficiarias se efectúen en establecimientos con cobertura geográfica
en todas las áreas de la Jurisdicción.
En el caso de que la herramienta informática prevista para realizar el
proceso deinscripción no se encuentre disponible al momento de la
misma, los datos de dicha inscripción deberán ser volcados en una ficha
papel cuya información deberá ser cargada luego en la herramienta
informática de Inscripción.
Los establecimientos deberán remitir a la UGP la información con los
inscriptos, mediante la carga en herramienta informática definida para
tal fin. La UGP, por su parte deberá efectuar la carga y depuración de
esos datos al Sistema informático de Gestión de Padrones validado por
la UCP.
Los establecimientos que no cuenten con equipamiento informático,
excepcionalmente podrán efectuar la inscripción de la población
elegible en formularios en soporte papel, remitiendo mensualmente los
mismos a la UGP, la que deberá cargar los datos en el sistema
informático de gestión de padrones.
4. Padrón Jurisdiccional
Se define como Padrón Jurisdiccional de Personas Beneficiarias del
Programa, a la nómina de población elegible inscripta en cada una de
las jurisdicciones, confeccionada por la UGP.
4.1. Registro en el Padrón
La Jurisdicción Participante tiene la obligación del mantenimiento y de
la gestión del padrón de personas beneficiarias de acuerdo con las
normas del Programa y utilización de la solución informática
suministrada por la UCP, así como de la adopción de sus procedimientos
administrativos.
Alternativamente, la Jurisdicción podrá utilizar para su revisión
soluciones informáticas propias que permitan validar la información que
finalmente se enviará a la UCP.
La UGP deberá efectuar las tareas de consolidación de las inscripciones
recibidas en soporte magnético, electrónico y/o papel, y deberá tomar
todas las medidas razonables de control que sean necesarias para
garantizar que los datos consolidados de la inscripción correspondan a
personas sin cobertura explícita de salud. Para ello deberá cotejar los
datos de las inscripciones con el PUCO enviado por la UCP. Finalmente,
la UGP deberá conformar un Padrón de personas beneficiarias elegibles.
Las personas inscriptas al Programa podrán revestir dos categorías
dentro del Padrón:
-
“Persona Beneficiaria con Cobertura
Efectiva Básica”: serán las
personas inscriptas que hayan recibido al menos una prestación de salud
de las especificadas en el
Anexo VI -
Apéndice E “Cobertura Efectiva
Básica” del MyROE, en un intervalo de tiempo predeterminado, y
por las
cuales el Programa podrá devengar la cápita. Excepcionalmente, aquellas
personas inscriptas por primera vez, se podrán considerar con cobertura
efectiva básica, aún sin un reporte de prestación. Sin embargo, en un
período de hasta 6 meses desde su inscripción, la jurisdicción deberá
reportar una prestación de estas personas o perderían su condición de
cobertura efectiva.
-
“Persona Beneficiaria sin Cobertura
Efectiva Básica”: integrarán esta
categoría las personas inscriptas que no hayan recibido una prestación
de salud de las especificadas en el
Anexo
VI - Apéndice E “Cobertura
Efectiva Básica” del MyROE, en el intervalo de tiempo
predeterminado, y
por las cuales la Jurisdicción tendrá suspendido el derecho de
devengamiento de la cápita del Programa.
El Padrón de Personas Beneficiarias deberá estar disponible en la UGP y
en los prestadores participantes del Programa a los efectos de tener
una constancia que acredite su inscripción al Programa.
4.2. Depuración del Padrón
La UGP arbitrará los medios necesarios para cumplir con las siguientes
acciones:
a) Durante los primeros 15 días de cada
mes, la UGP remitirá a la UCP,
el padrón de la Obra Social provincial actualizado al último día del
mes previo. A partir de estos padrones y las bases recibidas desde la
Superintendencia de Servicios de Salud (SSS) se crea un PUCO Nacional
que se remitirá a las jurisdicciones entre los días 20 y 25 de cada mes.
b) Al principio de cada mes, deberá cruzar su Padrón de Personas
Beneficiarias último, con el PUCO enviado por la UCP. En el caso de
detectar casos de beneficiarios que también se encontraron en PUCO,
deberán darlos de baja en el más próximo padrón a presentar.
c) Por otro lado, antes del envío del padrón a la UCP, deberá realizar
las validaciones necesarias que determinarán si alguna persona
beneficiaria no cumple los requisitos para mantenerse dentro de la
cobertura del Programa. Se darán de baja del padrón por ejemplo a las
personas beneficiarias difuntas, las que se hayan solicitado baja desde
la UCP y no deberían volver a reportarse y todas aquellas por las que
la UGP detecte errores que las invaliden como beneficiarias.
d) A partir de las observaciones al padrón realizadas desde la UCP o
una auditoría asignada para su revisión, la UGP efectuará los ajustes
de depuración según correspondiera.
En todos los casos, el equipo jurisdiccional deberá asegurarse tener de
los prestadores de salud, toda la información que le permita certificar
la veracidad de las inscripciones realizadas por los mismos.
Por su parte la UCP se compromete a realizar las siguientes acciones:
a) Enviar a la UGP, entre los días 20 y
25 de cada mes, una copia digitalizada del PUCO consolidado actualizado.
b) Realizará cruces cuatrimestrales de los Padrones de Persona
Beneficiarias del Programa con la base del SINTyS a los efectos de
identificar las personas beneficiarias difuntas y realizar la baja
correspondiente.
c) Consolidará los padrones de todas las jurisdicciones que reporten,
depurando las personas beneficiarias que se encuentren empadronadas en
más de una jurisdicción.
Toda aquella información que permita verificar la veracidad de la
información enviada por la Jurisdicción deberá estar disponible para
los requerimientos que surjan desde la UCP o las auditorías que se
designen para tal fin.
La información de las personas dadas de baja del Padrón se conservará
en una base de datos de registros históricos.
4.3. Acceso al Padrón de Personas
Beneficiarias y al PUCO
Los establecimientos de salud de cada una de las Jurisdicciones
participantes deberán estar en condiciones de verificar el Padrón de
Persona Beneficiarias a los efectos de poder identificar a los mismos.
Para ello la UGP deberá arbitrar los mecanismos para que los
establecimientos de salud tengan acceso al Padrón de Persona
Beneficiarias actualizado y al PUCO.
A tal fin, ambos padrones deberán estar disponibles en la herramienta
informática utilizada para el proceso de Inscripción.
5. Personas Beneficiarias inscriptas
en más de una jurisdicción
En el caso en que la inscripción de una persona sea rechazada por la
UCP por encontrarse previamente inscripta en otra jurisdicción, la
jurisdicción que sufre el rechazo, podrá gestionar ante la jurisdicción
que provocó el rechazo su revisión. Las jurisdicciones involucradas
deberán acreditar de alguna forma el domicilio de la persona
beneficiaria en cuestión para resolver el caso.
Si la jurisdicción que sufre el rechazo no recibe respuesta de la
jurisdicción que lo provocó, se podrá presentar ante la UCP copia del
documento de identidad de dicha persona o constancia de domicilio
emitida por autoridad competente. En la UCP, con esta información,
podrá dar de baja a la persona beneficiario donde se encontraba
previamente inscripta y dada de alta en la jurisdicción que acreditó
que la persona beneficiaria se encuentra actualmente domiciliado en su
jurisdicción.
Anexo
III del MyROE SUMAR+
Transferencias Capitadas
1. Metodología de cálculo de la Unidad de Pago por Capitación a ser
transferido a las Jurisdicciones participantes
La Unidad de Pago por Capitación está conformada por los siguientes
componentes:
i. Componente destinado a fortalecer la
compra estratégica de servicios
de salud: su valor será equivalente a un porcentaje de la suma de los
costos estimados para el financiamiento del cierre de brechas de
cobertura y calidad para un conjunto de servicios de salud priorizados
que conforman el Plan de Servicios de Salud (PSS) del Programa SUMAR+.
Tanto los valores estimados para el cierre de brechas como el
porcentaje a ser financiado por el Programa serán revisados
periódicamente por NACIÓN, quién elaborará una propuesta de
actualización la que deberá ser aprobada, teniendo en cuenta, entre
otras cuestiones el espacio fiscal.
ii. Componente destinado a impulsar el desarrollo de estrategias e
inversiones vinculadas a la implementación de procesos que garanticen
la respuesta organizada del sistema de salud con el objetivo de brindar
acceso a servicios de calidad en forma efectiva y oportuna para la
población de todo el territorio nacional. En este sentido, las redes
integradas de servicios de salud constituyen una herramienta para
superar la fragmentación de los servicios de salud y hacer efectivo el
derecho a la salud, la accesibilidad universal y la atención de calidad.
iii. Componente de equidad destinado a contribuir en la remoción de las
causas que originan los diferenciales de desempeño en materia de
resultados en salud. La inclusión de este componente se fundamenta en
la evidencia empírica que informa que las transferencias de recursos
sobre la base del cumplimiento de resultados cuyos logros son
favorecidos por las capacidades instaladas (heterogéneas) en las
Jurisdicciones tienden a ampliar inequidades de origen.
A partir de los componentes definidos y presentados anteriormente, a
continuación, se describe el proceso de cálculo de la Unidad de Pago
por Capitación. En este proceso pueden identificarse los siguientes
pasos:
1°. Estimación del costo del cierre de
brechas por cobertura y calidad del PSS y definición del porcentaje de
financiamiento.
2°. Estimación del costo para impulsar la organización de servicios de
salud.
3°. Cálculo del valor de la cápita en función de los costos estimados
anteriormente y la población con Cobertura Pública Exclusiva (CPE) y
Cobertura Efectiva Básica (CEB) esperada.
4°. Cálculo del componente de equidad.
5°. Cálculo del valor de la cápita total.
1°. Estimación del costo del cierre de
brechas por cobertura y calidad
del PSS y definición del porcentaje de financiamiento (Ccb).
A partir de la medición de las brechas de cobertura y calidad de los
servicios incluidos en el Plan de Servicios de Salud, se realiza un
ejercicio de cálculo financiero de dichas brechas y se define un
porcentaje de financiamiento.
2°. Estimación del costo para la
organización de servicios de salud (Cor).
El fortalecimiento de la organización de servicios de salud comprende,
principalmente, el financiamiento de las estrategias e inversiones
para: i) mejorar los tiempos de espera prolongados en el acceso a
turnos, ii) mejorar las deficiencias en el intercambio de información
clínica entre distintos niveles, iii) generar acuerdos para la
coordinación de la atención y iv) aumentar el rol del primer nivel de
atención (PNA) como coordinador de la atención.
Luego, dada la imposibilidad actual de disponer de información que
permita cuantificar los costos relacionados con las actividades e
inversiones, para la estimación del costo para la organización de
servicios de salud se utiliza un porcentaje (y) de la estimación del
costo del cierre de brechas por cobertura y calidad del PSS.
3°. Cálculo del valor de la cápita en
función de los costos estimados anteriormente
VCe
= Ccb + Cor = Ccb + y * Ccb
4°. Cálculo del componente de equidad
En la selección de los indicadores para el cálculo del componente de
equidad se deben considerar una serie de condiciones que se espera que
cumplan. Las más relevantes tienen que ver con: i) el grado o tipo de
vinculación entre el indicador y las causas que se espera contribuir a
remover y ii) la consistencia del registro estadístico y su
accesibilidad.
Considerando la primera condición, el mejor indicador sería aquel que
cuantifique las causas primeras que eventualmente repercuten en las
diferentes posibilidades que presentan las distintas jurisdicciones
para logar los resultados sanitarios que recompensa el Programa. Dado
que no es posible contar con tales indicadores, es legítimo buscar
aproximaciones. En este sentido, las aproximaciones se pueden dividir
en dos grandes grupos, aquellos indicadores que buscan correlación con
las causas de los resultados y aquellos que proponen una correlación
con los resultados mismos. Entre los primeros encontramos, por ejemplo,
el índice de desarrollo humano, entre los segundos, los sanitarios
tales como la Esperanza de Vida al Nacer (EVN). Si bien entre ambos
grupos se presenta una fuerte correlación, existe suficiente base
teórica para considerar que los indicadores de impacto sanitario
sintetizan un conjunto de información más relevante para el diseño de
este tipo de mecanismos. De modo que, en relación con esta condición y
los análisis efectuados previo a su elección, el indicador EVN
constituye un excelente punto de partida para el cálculo de la cápita
diferenciada por motivo de equidad.
Respecto a la consistencia del registro estadístico y su accesibilidad,
al tratarse de un indicador que busca relevar condiciones que pueden
considerarse estructurales, la frecuencia en el registro de los datos
no es tan relevante, como sí lo es su accesibilidad y la consistencia
de la medición entre las diferentes jurisdicciones. Este último punto
es fundamental, tanto la metodología de medición como los registros
estadísticos en los cuales
se basan deben ser lo suficientemente consistentes para reflejar
adecuadamente los diferenciales entre jurisdicciones. La EVN es un
indicador que presenta una metodología probada y contrastada no sólo a
nivel local sino también internacional. Los datos de base para su
cálculo consisten en registros que cuentan con extensos antecedentes de
medición en el país. En este punto también presenta considerables
ventajas sobre otros indicadores alternativos de base para el cálculo
de la cápita diferenciada.
Forma de cálculo
Considerando a la EVN como indicador base para el cálculo de la fórmula
del componente de equidad, se presenta a continuación, la fórmula de
cálculo que presenta varios puntos a favor, entre los que se destacan
los siguientes:
• Su distribución es internamente
consistente, es decir responde a la
distribución de los valores de EVN de las jurisdicciones del país sin
la necesidad de recurrir a fuentes externas. En efecto, dado que la
equidad es un concepto de naturaleza comparativa, este requisito es
crítico.
• No se requiere un ajuste ad-hoc para asegurar un mínimo de
retribución para la jurisdicción con la mayor EVN.
En este sentido, se propone una metodología de cálculo centrado en la
naturaleza relacional o comparativa del concepto de equidad y, por lo
tanto, en la distribución de los valores que toma la EVN entre las
jurisdicciones, conservando el punto más fuerte de la fórmula
actualmente vigente. La propuesta es transformar los valores de EVN en
estratos a partir del lugar de la distribución ocupados por las
jurisdicciones en cuestión. Específicamente se consideran desvíos
estándar (o) con respecto a la media, de modo tal que:
Tabla
1:Criterios para la conformación de los estratos
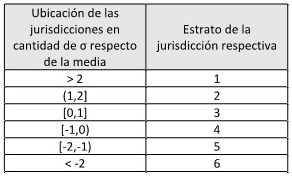
Luego, la fórmula para el cálculo de la cápita diferenciada se define
de la siguiente manera:
VCj
= a2 * VCe
* Ej
Donde,
VCj con
j = 1, ... 24, es el valor del
componente de equidad para la Jurisdicción
j
a es un factor de ajuste que
define el límite máximo del valor del
componente de equidad. Este factor otorga proporcionalidad y
flexibilidad al componente de equidad.
VCe es valor de la cápita estimada
para el cierre de brechas por
cobertura y calidad del PSS y para el fortalecimiento de redes y
organización de servicios de salud.
Ej es el estrato
asignado a la jurisdicción
j.
5°. Calcular el valor de las Unidades
de Pago por Capitación
Luego, el valor de la cápita total a ser transferida a cada
Jurisdicción j es:
UPCj =
VCe + VCj
El valor de la UPC será comunicada fehacientemente por la UCP a cada
jurisdicción.
2. Procedimiento para acceder a la
Transferencia Mensual
2.1. Envío de documentación por parte
de las Jurisdicciones
La UGP debe enviar a la UCP dentro de los 10 primeros días siguientes
al cierre de cada mes:
a) El Formulario de Solicitud de
Transferencias Capitadas mensual en
carácter de declaración jurada, de acuerdo al formato aprobado por la
UCP.
b) El padrón de beneficiarios actualizado a la fecha del último día del
mes previo.
c) Dentro de los primeros 15 días siguientes al cierre de cada mes por
otro lado, deberá enviar:
d) El padrón actualizado de la Obra Social Provincial correspondiente
al mes previo.
En el caso de que los padrones de beneficiarios, el Formulario de
Solicitud de Transferencia Capitada o el padrón actualizado de Obra
Social provincial sean presentados con posterioridad al plazo
establecido, la transferencia de fondos a la jurisdicción podrá
suspenderse hasta el mes siguiente, contando desde la fecha en la que
se genera la obligación del reporte, o hasta el efectivo envío de la
información adeudada, lo que suceda primero.
La fecha máxima de entrega del Formulario de Solicitud de Transferencia
Capitada con carácter de declaración jurada y de los padrones asociados
opera a los 30 días siguientes del primer vencimiento. La falta de
entrega, habiéndose cumplido la fecha límite señalada, será considerada
una irregularidad grave y dará lugar a las medidas sancionatorias
tipificadas que la UCP disponga.
2.2. Cálculo de Transferencia Mensual
Desde el UCP se procede a consolidar los padrones jurisdiccionales y a
la construcción del Padrón Nacional de personas con Cobertura Pública
Exclusiva después de realizar las validaciones previstas para asegurar
su consistencia.
Es a partir de este Padrón que se determina la cantidad de personas con
cobertura pública Exclusiva (CPE) y cobertura efectiva básica (CEB)
para cada una de las jurisdicciones, la que terminará definiendo las
distintas transferencias a realizar.
Para el cálculo de la transferencia capitada mensual para el mes "m" de
la jurisdicción "j" (T
jM) se define el siguiente
cálculo:
Donde:
UPCj es la Unidad de Pago per cápita correspondiente a la Jurisdicción j
En el caso de que correspondiera aplicar ajustes y multas, las mismas
deberán deducirse al momento de su detección, a este valor calculado.
3. Procedimiento para acceder a la
Transferencia Cuatrimestral
3.1. Envío de documentación por parte
de las Jurisdicciones
La UGP deberá remitir a la UCP, dentro de los 30 días siguientes al
cierre de cada cuatrimestre lo siguiente:
a) El Formulario de Solicitud de
Transferencia Complementaria con
carácter de declaración jurada, de acuerdo al formato aprobado por la
UCP.
b) Los casos nominalizados de la población elegible y/o las bases
complementarias consideradas para validar el cumplimiento de cada uno
de los indicadores sanitarios, en el formato aprobado por la UCP.
La falta de entrega habiéndose cumplido la fecha límite señalada será
considerada una irregularidad grave y dará lugar a las medidas
sancionatorias tipificadas que la UCP disponga.
3.2. Cálculo de Transferencia
Cuatrimestral
El UCP recibe y consolida los casos nominalizados y las bases que dan
cuenta del cumplimiento de los indicadores desde las jurisdicciones
participantes y valida el desempeño o retribución cuatrimestral
obtenido para cada uno de ellos.
La definición de estos indicadores y las bases de reporte definidas
para su medición se detallarán en el
Anexo
IV - “Manual de Indicadores
Sanitarios” del presente documento.
Se describe a continuación, la metodología de cálculo de retribución
cuatrimestral del indicador sanitario "i", para la jurisdicción “j”
(
RCij):
Donde:
RCij = Retribución Cuatrimestral
correspondiente al Nivel de cobertura
observado en trazadora i para la jurisdicción j, a partir de la
cantidad de casos validos que se tienen para la misma (Casos
ij).
Casosij = Cantidad de casos
validos con los que se cuenta para el indicador sanitario i de la
jurisdicción j.
Denij =
Denominador del indicador sanitario i definido para la jurisdicción j.
RTMini =
Retribución mínima definido para el indicador sanitario i. La
misma se alcanza cuando la jurisdicción alcanza el Mínimo de Cobertura
esperado para este indicador sanitario (
MinCi).
RTMaxi =
Retribución máxima definido para el indicador sanitario i. La
misma se alcanza cuando la jurisdicción logra cierta Meta de Cobertura
definido para este indicador sanitario (
MCi).
Meta de Cobertura para el indicador
sanitario i (MCi): A partir de la
información disponible definida para cada indicador sanitario al inicio
del programa se identifica como Meta de Cobertura, al nivel de
cobertura esperado para cada trazadora i en el horizonte de evaluación.
Mínimo de Cobertura para el indicador
sanitario i (MinCi): A partir de
la información definida para cada trazadora al inicio del programa se
identifica como mínimo de Cobertura, a aquel nivel definido para el
indicador i que da cuenta de un nivel aceptable de desempeño en ese
resultado sanitario, y además que induzca a que las jurisdicciones con
desempeños sanitarios más bajos tengan incentivos a realizar los
esfuerzos que promueve cada uno de los indicadores de la matriz de
trazadoras.
Nivel de Cobertura alcanzado para la
trazadora i de la provincia j
(NCij): Es el porcentaje que representan los casos
validados respecto
del denominador. Resulta del cociente entre la cantidad de casos
validados (Casos
ij) y el denominador definido (denominador
ij)
para cada
indicador expresado en porcentaje con dos decimales (XXX, DD%).
Habiendo calculado la retribución cuatrimestral de cada uno de los
indicadores sanitarios propuestos, los que sumados no podrán exceder el
40% asignado a este componente, se calcula la Transferencia
Cuatrimestral de la jurisdicción “j” (
TjC),
la que se define como:
Donde:
UPCj es
la Unidad de Pago per cápita correspondiente a la Jurisdicción j
DSj,c es el desempeño cuatrimestral
registrado para la provincia “j” en
el cuatrimestre “c”. El mismo puede expresarse además como la sumatoria
de todas las retribuciones cuatrimestrales calculadas para cada
indicador sanitario “i” de la provincia “j”. Este desempeño tendrá un
máximo de 0,4 (lo que podría significar para esta transferencia, hasta
un 40% del valor de la Unidad de Pago per cápita).
4. Procedimiento para acceder a la
Transferencia Semestral
4.1. Envío de documentación por parte
de las Jurisdicciones
La UGP deberá enviar bajo las condiciones establecidas en el
Anexo V -
“Manual de Procesos Priorizados” los reportes o bases de
información
necesarios para confirmar el cumplimiento de los hitos, comprometidos
para cada semestre.
Se establecerán e informarán a las jurisdicciones, las fechas de
reporte establecidas para el cumplimiento de cada uno de los hitos.
4.2. Cálculo de Transferencia Semestral
A partir de los reportes de cumplimiento de los distintos hitos
incluidos en el semestre de medición definido, la transferencia
semestral se calcula como:
Donde:
UPC
j es la Unidad de Pago per cápita correspondiente a la
Jurisdicción j
Hj,s es un coeficiente que refleja el
cumplimiento de hitos vinculados a la mejora de procesos para la
Jurisdicción j durante el semestre “s”. El mismo podrá obtener valores
de 0 a 0,2.
n es la cantidad de hitos, cuya medición entra en el semestre de
análisis.
ah es el porcentaje asignado para el
hito "h" en el semestre de medición, del 20% de la
unidad capitada
NCh es el Nivel de cumplimiento
registrado para el hito "h". El mismo podrá obtener valores de 0 a 1.
5. Co-financiamiento de las
Transferencias Capitadas
El Co-financiamiento de las Transferencias Capitadas que realicen las
Jurisdicciones participantes del Programa se efectuará de acuerdo a las
siguientes disposiciones:
• La UCP girará las transferencias
capitadas (Mensuales,
Cuatrimestrales y Semestrales), calculadas al porcentaje del monto per
cápita a cargo dela Nación.
• Encontrándose acreditada la transferencia capitada realizada por la
UCP en la cuenta “primaria” de la Jurisdicción, ésta última contará con
un plazo máximo de treinta (30) días corridos para acreditar en la
misma cuenta el porcentaje de cofinanciamiento definido para cada una
de ellas (Mensual, Cuatrimestral o Semestral). El plazo para el
cumplimiento de esta obligación se iniciará el día siguiente de la
acreditación en la cuenta jurisdiccional “primaria” donde se destinó la
transferencia capitada realizada por la UCP.
• A fin de acreditar la transferencia o el depósito de los fondos
jurisdiccionales en la cuenta "primaria” correspondientes al porcentaje
del montoper cápita a cargo de la Jurisdicción, ésta deberá informar el
mismo a la UCP mediante el procedimiento que se establezca adjuntando
copia del comprobante de depósito o del resumen bancario. Se tomará
como fecha cierta de depósito la que conste en el comprobante de
depósito, de transferencia o resumen bancario de la cuenta.
• Si la Jurisdicción no realiza la acreditación correspondiente dentro
del plazo máximo establecido, la UCP aplicará las sanciones previstas
en el Régimen de Sanciones, En caso de existir más de una liquidación
retenida por partede la Nación, por cada depósito jurisdiccional de una
liquidación adeudada y vencida, se transferirá una de las liquidaciones
retenidas en función de la suspensión de transferencias. Para recibir
esta transferencia, la Jurisdicción deberá depositar el total
equivalente de, al menos, uno de las liquidaciones adeudadas y
vencidos, no siendo válidos pagos parciales.
• En caso de que la Jurisdicción no informe el depósito dentro de los
45 días de realizada la transferencia de Nación, se solicitará la
suspensión de las transferencias capitadas. De presentarse este último
supuesto, una vez que la Jurisdicción efectúe el depósito adeudado, y
lo comunique al UCP siguiendo el procedimiento establecido, ésta última
ordenará levantar la sanción aplicada y la liberación de las
transferencias.
Anexo
IV del MyROE SUMAR+
Indicadores Sanitarios
La estrategia de planificación, monitoreo y evaluación acompaña los
objetivos y las líneas de intervención priorizadas por la Dirección
Nacional de Fortalecimiento de los Sistemas Provinciales (DNFSP), como
parte fundamental del ciclo de planificación-implementación-evaluación
de políticas públicas de salud. El PLAN ARGENTINO INTEGRADO DE
SERVICIOS DE SALUD (PAISS), tiene como objetivo general “contribuir al
desarrollo de un modelo de salud integrado, equitativo y sustentable,
que garantice el acceso efectivo de la población a la atención de salud
integral y de calidad”.
El PAISS, en su marco teórico y metodológico, reconoce a la salud como
un derecho humano fundamental y plantea el desafío de implementar una
serie de líneas estratégicas que permitan garantizar ese derecho. Esta
nueva estrategia sanitaria conlleva a su vez un rediseño organizacional
mediante la integración de los programas que se llevan adelante en la
DNFSP para potenciar los aprendizajes y dar respuesta a los desafíos
sanitarios, en articulación con áreas sustantivas dependientes de todas
las Secretarías del MSAL y los organismos descentralizados
involucrados, con una perspectiva federal.
En este marco, la estrategia de monitoreo y evaluación de la DNFSP
implica el rediseño de la matriz de indicadores jurisdiccionales
vinculados con transferencias, para dar cuenta de avances en los
procesos y el logro de resultados sanitarios incorporando nuevas líneas
estratégicas, así como metodologías y herramientas que permitan
fortalecer la gobernanza y capacidades jurisdiccionales para la
institucionalización y promoción de la cultura evaluativa.
Es por ello que en el proceso de diseño de la matriz de indicadores
participaron equipos técnicos y referentes de diversas áreas del
Ministerio de Salud, se consideraron los determinantes sociales de la
salud, el monitoreo de desigualdades en salud y la perspectiva de
género y diversidad.
Los indicadores de salud se definen como “mediciones resumidas que
capturan información relevante sobre distintos atributos y dimensiones
del estado de salud y del desempeño de un sistema de salud”1. Son
fundamentales para evaluar cambios en la situación de salud de la
población o en las dimensiones del funcionamiento del sistema sanitario
en términos de estructura, procesos o resultados.
Por ello resulta imprescindible el diseño de una serie de indicadores
que permitan monitorear y evaluar, de forma integral, las líneas de
trabajo y áreas de resultados promovidas por el PAISS, a fin de apoyar
la toma de decisiones estratégicas de política sanitaria, fortalecer la
gobernanza jurisdiccional y garantizar la transparencia y rendición de
cuentas.
A partir de reuniones formales e intercambio de información con
distintas áreas del MSAL, se definió la siguiente matriz de indicadores
vinculados con transferencias (trazadoras), que será implementada a
partir de la ejecución del nuevo Programa.
Este documento contiene el marco conceptual y las definiciones
operativas que posibilitarán la operacionalización de los indicadores,
la carga de datos y la elaboración de reportes por parte de los equipos
técnicos a nivel nacional y provincial.
Asimismo, en esta oportunidad se presenta una breve referencia
conceptual vinculada a la importancia de los indicadores en un modelo
de financiamiento basado en resultados como es el Proyecto, para luego,
en secciones específicas, abordar la definición
operativa de los indicadores, pautas para la sintaxis en el diseño de
sistemas de medición y evaluación, y los parámetros críticos de las
funciones de pagos vinculadas a trazadoras.
Aspectos conceptuales y metodológicos
de los indicadores sanitarios
Los indicadores de salud se definen como “mediciones resumidas que
capturan información relevante sobre distintos atributos y dimensiones
del estado de salud y del desempeño de un sistema de salud”. Son
fundamentales para evaluar cambios en la situación de salud de la
población o en las dimensiones del funcionamiento del sistema sanitario
en términos de estructura, procesos o resultados.
Por ello resulta imprescindible el diseño de indicadores que permitan
monitorear y evaluar, de forma integral, las líneas de trabajo y áreas
de resultados promovidas por el PAISS e implementadas en el marco del
Proyecto, a fin de apoyar la toma de decisiones estratégicas de
política sanitaria, fortalecer la gobernanza jurisdiccional y
garantizar la transparencia y rendición de cuentas.
Tomando en consideración los propósitos específicos del Proyecto y las
consideraciones explicadas en este documento, se ha definido la
siguiente Matriz de indicadores jurisdiccionales vinculados a
transferencias.
Matriz de indicadores jurisdiccionales
cuatrimestrales vinculados con transferencias
Nota: Los indicadores de
diabetes e hipertensión se calculan sobre la
población de 18 años o más de la jurisdicción con cobertura pública
exclusiva estimada, ajustada por la prevalencia provincial de DM2 o
HTA, según corresponda, de acuerdo a los datos de la última Encuesta
Nacional de Factores de Riesgo (ENFR) publicada
Anexo
V del MyROE SUMAR+
“Manual de Procesos Priorizados”
Con el objeto de contribuir con las jurisdicciones a la organización de
los servicios de salud para mejorar la calidad, integralidad y la
continuidad de la atención en líneas de cuidado priorizadas, el
presente anexo describe al alcance de los procesos priorizados para
acceder semestralmente a la retribución del 20% de la UPC.
1. Fortalecimiento de Mecanismo de
Coordinación en las redes de salud (MCR).
Fundamentación.
La fragmentación de los servicios de salud se manifiesta de múltiples
formas en los distintos niveles del sistema de salud, reflejando
dificultades en el acceso a los servicios, baja calidad en la
prestación de servicios y poca satisfacción de las personas usuarias
con la atención recibida.
El Ministerio de Salud de la Nación impulsa el desarrollo de
estrategias que garanticen la respuesta organizada del sistema de salud
con el objetivo de brindar acceso a servicios de calidad en forma
efectiva y oportuna para la población de todo el territorio nacional.
En este sentido, las redes integradas de servicios de salud constituyen
una herramienta para superar la fragmentación de los servicios de salud
y hacer efectivo el derecho a la salud, la accesibilidad universal y la
atención de calidad.
Según la Organización Panamericana de la Salud, el concepto de Red
Integrada de Servicios de Salud (RISS) se puede definir como “una red
de organizaciones que presta, o hace los arreglos para prestar,
servicios de salud equitativos e integrales a una población definida, y
que está dispuesta a rendir cuentas por sus resultados clínicos y
económicos y por el estado de salud de la población a la que sirve”.
Las RISS constituyen una de las principales expresiones operativas del
enfoque de la APS a nivel de los servicios de salud, contribuyendo a
hacer realidad varios de sus elementos más esenciales tales como la
cobertura y el acceso universal, el primer contacto, la atención
integral, integrada y continua, el cuidado apropiado, la organización y
gestión óptimas, la orientación familiar y comunitaria y la acción
intersectorial, entre otros (OPS, 2010).
Las personas con enfermedades no transmisibles (ENT) y/o comorbilidades
que requieren atención de distintos servicios y especialistas a lo
largo del tiempo son las más afectadas por los problemas generados por
la fragmentación de los sistemas de salud. Algunas de las dificultades
tienen que ver con los tiempos de espera prolongados en el acceso a
turnos, deficiencias en el intercambio de información clínica entre
distintos niveles y generación de acuerdos para la coordinación de la
atención, o un rol muy limitado del primer nivel de atención (PNA) como
coordinador de la atención (Ollé-Espluga et al., 2021). El control y
seguimiento apropiado de una persona con una ENT debe desarrollarse con
una serie de herramientas y modalidades que hagan de ese seguimiento,
una intervención efectiva. Así, la capacidad de programar las consultas
en el tiempo mediante la asignación de turnos, la posibilidad de lograr
seguimiento por un mismo profesional o equipo a cargo, la coordinación
asistencial entre servicios y niveles de atención mediante mecanismos
adecuados de referencia-contrarreferencia, la estandarización de las
prácticas, la
capacidad de acercar los estudios complementarios y sus resultados al
centro de salud o al mismo domicilio de las personas, entre otras
estrategias, son modalidades de trabajo en red que resultan claves para
brindar una atención de calidad.
La
coordinación de la
atención de salud entre niveles de atención se
encuentra en el centro de la estrategia de la Organización Panamericana
de la Salud para mejorar la atención primaria y las políticas de
integración de los servicios (OPS, 2010). En este modelo, la
transferencia de información, el acceso adecuado y oportuno entre
niveles de atención, y el acuerdo sobre el manejo clínico de las
personas resultan estrategias primordiales a la hora de prevenir
ineficiencias y discontinuidades en la atención (M.L. Vázquez et al.,
2017).
Siguiendo la definición de Reid et al (2002), se entiende la
continuidad asistencial como el grado de unión de las experiencias en
la atención que percibe la persona usuaria a lo largo del tiempo, de
manera que éstas sean coherentes con sus necesidades médicas y contexto
personal.
Así, los elementos necesarios para que pueda haber coordinación, como
paso previo a la continuidad, son: la conexión de los servicios
sanitarios a lo largo del continuo asistencial mediante la
transferencia de información, un objetivo común que facilite la
creación de un plan unificado de atención a las personas, y la
sincronización entre las partes para que la atención se preste en el
momento y en el lugar adecuado (Terraza Núñez et al., 2006).
El fortalecimiento de los mecanismos de coordinación en las redes de
salud y el desarrollo e implementación de rutas asistenciales son
procesos complejos estrechamente vinculados, que dependen del contexto
y requieren de un conjunto amplio de decisiones y acciones; entre las
que se encuentran la definición de las redes de efectores donde se
continuará el proceso de implementación, la explicitación de las
prestaciones de cada línea de cuidado priorizada y el lugar de su
realización, y la definición de cómo se vincularán esos efectores para
garantizar el flujo continuo de la población que requiere de la
coordinación de esos servicios para su atención.
Descripción general del proceso
Con la finalidad de fortalecer los mecanismos de coordinación de redes
de salud en las jurisdicciones, en el marco de la implementación del
programa Redes de Salud
1 se incorporó el proceso priorizado
“Fortalecimiento de los Mecanismos de Coordinación Asistencial” cuyo
objetivo consistió en que las jurisdicciones definieran criterios
comunes de actuación entre los distintos actores intervinientes en el
proceso asistencial en pos de avanzar hacia la integración de los
servicios clínicos y asistenciales para mejorar la continuidad de la
asistencia sanitaria y el uso de los recursos en las líneas de cuidado
priorizadas: Diabetes Mellitus Tipo 2 (DM2) e Hipertensión Arterial
(HTA).
En el marco del Hito 1 cada jurisdicción presentó un Plan Operativo
para el Fortalecimiento de los Mecanismos de Coordinación Asistencial
(POF MCA) para las líneas de cuidado de DM2 e HTA, en donde
planificaban la implementación de los procesos priorizados en una
microrred previamente seleccionada, la identificación de las
prestaciones brindadas por los efectores que integraban la misma, la
representación gráfica (flujograma) de los circuitos de
atención y la definición de indicadores para su evaluación. En el Hito
2 las jurisdicciones presentaron la evaluación del Plan Operativo.
Para dar continuidad a este proceso, en el marco del presente programa,
las jurisdicciones deberán cumplir hitos que comprendan la definición
de las redes en donde se llevarán a cabo las estrategias para las
líneas de cuidado priorizadas seleccionando los efectores que
conformarán las redes, definiendo el rol que estos cumplen en la línea
de cuidado en función de las prestaciones brindadas por cada uno de
ellos. Deberán elaborar flujogramas de circuitos de atención que
permitan brindar la atención coordinada según lo definido en las guías
de práctica clínica (GPC) de cada línea de cuidado, incluyendo los
mecanismos de coordinación utilizados. Deberán describir el
funcionamiento de los mecanismos de coordinación, la medición de línea
de base de indicadores priorizados y la elaboración de un plan para su
fortalecimiento. Las jurisdicciones deberán generar una evaluación
anual de la implementación del Plan, a través de la medición de
indicadores de procesos y resultados.
Líneas de cuidado priorizadas
Las jurisdicciones deberán cumplir hitos vinculados al presente
proceso, para las siguientes líneas de cuidado:
- Diabetes Mellitus tipo 2 (DM2)
- Hipertensión Arterial (HTA)
- Cáncer Cervicouterino (CCU)
- Salud Mental (SM)
Descripción de los hitos
HITO 3: Plan de Gestión de Red de
salud para las líneas de cuidado de DM2 y HTA
El presente hito, se compone por los:
Hito 3.1. Consolidación de las redes
de salud priorizadas e identificación población con Diabetes Mellitus
tipo 2 (DM2)
Hito 3.2. Consolidación de las redes
de salud priorizadas e identificación población con Hipertensión
Arterial (HTA)
A fin de dar cumplimiento con los mismos, las jurisdicciones deberán
desarrollar los siguientes componentes:
A. Definición de las redes en donde
se llevarán a cabo las estrategias para las líneas de cuidado de DM2 y
HTA
B. Presentación del indicador de
identificación de la población con DM2 y HTA a nivel jurisdiccional.
Componente A - Definición de las redes
en donde se llevarán a cabo las estrategias para la línea de cuidado de
DM2 y HTA
Las jurisdicciones deberán elegir los efectores que conformarán las
redes seleccionadas para los hitos anteriores, y adicionalmente
seleccionarán una nueva unidad de análisis sumando efectores a la red
previamente seleccionada y/o conformando una nueva red. A tal fin,
definirán y explicitarán el rol que deberán cumplir en la línea de
cuidado en función de las prestaciones brindadas. La cantidad de
efectores a incluir se deberá definir conforme a los lineamientos
establecidos en los documentos técnicos
“Fortalecimiento de los
Mecanismos de Coordinación en las redes de salud. Línea de cuidado de
DM2” y “Fortalecimiento de los Mecanismos de Coordinación en las redes
de salud. Línea de cuidado de HTA” y/o en las guías de
presentación de
los hitos.
Definida y caracterizada la red de atención, el equipo jurisdiccional
deberá realizar la caracterización de la población objetivo de los
efectores que la conforman; evaluar qué prestaciones realiza cada
efector y qué prestaciones requieren incorporarse en el marco de la red
seleccionada para poder dar cobertura integral a la población en la
línea de cuidado de DM2 y HTA.
Además, deberán elaborar flujogramas de circuitos de atención que
permitan brindar la atención coordinada según lo definido en las guías
de práctica clínica (GPC) de cada línea de cuidado, incluyendo los
mecanismos de coordinación utilizados.
Componente B - Indicadores de
identificación de la población con DM2 y HTA a nivel jurisdiccional
Las jurisdicciones deberán medir dos indicadores que permitirán dar
cuenta de los avances en la identificación de personas con DM2 y HTA:
Indicador 1.1:
Proporción de población de 18 años y más con cobertura
pública exclusiva (CPE) identificada con diabetes mellitus tipo 2 (DM2)
Numerador: Personas con cobertura
pública exclusiva, de 18 años y más,
identificadas con DM2. Denominador: Población de 18 años y más con
cobertura pública exclusiva estimada, ajustada por la prevalencia de
diabetes mellitus de cada jurisdicción, según datos de la ENFR 2018.
Se
considerará identificada a la persona registrada en un efector del
sistema público de salud de la jurisdicción, que haya sido dada de alta
al Programa de Diabetes, o que cuente con valores de glucemia elevada
(mayor a 125 mg/dl), o prueba de tolerancia oral a la glucosa (PTOG75)
igual o mayor a 200 mg/dl, o hemoglobina glicosilada (HbA1c) mayor a
6,5% y/o cuente con indicación de medicamentos hipoglucemiantes orales
2.
Indicador 1.2:
Proporción de población de 18 años y más con cobertura
pública exclusiva (CPE) identificada con hipertensión arterial (HTA)
Numerador: Personas con cobertura
pública exclusiva, de 18 años y más,
identificadas con HTA.
Denominador: Población de 18 años y
más con
cobertura pública exclusiva estimada, ajustada por la prevalencia de
HTA de cada jurisdicción, según datos de la ENFR 2018.
Se considerará identificada a la persona registrada en un efector de la
jurisdicción, que haya sido dada de alta al Programa de HTA, o a quien
se haya identificado su condición a partir de valores de Hipertensión
Arterial mayores a 140/90 mm de Hg y/o cuente con indicación de
medicamentos antihipertensivos comprendidos en los siguientes grupos
farmacológicos, o en otros que surjan de actualizaciones en guías de
práctica clínica: inhibidores de la enzima convertidora de angiotensina
(IECAs), antagonistas de receptores de angiotensina 2 (ARA2),
betabloqueantes, bloqueantes cálcicos dihidropiridínicos, diuréticos
del grupo de las tiazidas o símil tiazida
3.
Proceso de Medición de los Indicadores:
A fin de dar cumplimiento con
los indicadores, se remitirá a las jurisdicciones una guía para la
medición, informando la modalidad de presentación, los datos
obligatorios para casos positivos, la carga de datos y la extracción de
reportes. La fuente de información será el Sistema Integrado de
Información Sanitaria Argentino (SIISA).
Para el reporte del indicador, la información debe estar desagregada
por sexo y por efector. Se contemplarán todos los efectores adheridos a
los programas de la DNFSP, de los diferentes niveles de atención. En el
caso de que la jurisdicción cuente con registros de sistemas
provinciales y/o programas nacionales, esta información deberá cargarse
en SIISA.
Los medios de verificación podrán ser: historias clínicas en papel
disponibles en los efectores, historias clínicas electrónicas, sistemas
de información jurisdiccionales, y otros registros reportados por las
jurisdicciones y validados por la DNFSP.
Las metas serán definidas de acuerdo al incremento mínimo para el
cumplimiento del indicador a nivel país, considerando también
desempeños previos, criterios sanitarios y estrategias de
fortalecimiento llevadas adelante en el marco de los Programas de la
DNFSP.
Fecha de Presentación HITO 3
Las jurisdicciones deberán dar cumplimiento con la presentación de los
componentes y la solicitud de transferencia, dentro del plazo de 15
días corridos a contar desde la fecha cierta de suscripción del
Convenio de Adhesión al PAISS por parte de la Jurisdicción.
Esquema de Financiamiento
El presente hito, se encuentra exceptuado de la Unidad de Pago per
Cápita (UPC) definida en el
apartado
4.4 “Esquema de Financiamiento”
del cuerpo principal del MyROE SUMAR+, en virtud de
la etapa de
transición que conlleva al proceso de integración de los Programas de
la DNFSP e implementación del presente Programa.
Las jurisdicciones recibirán por el cumplimiento de los componentes
correspondientes a los hitos “3.1” y “3.2.”, los montos que se
encuentran asignados en el
Apéndice 1 “Metodología
y Distribución de
Fondos aplicable para el Hito 3 “Plan de Gestión de Red de salud para
las líneas de cuidado de DM2 y HTA” del presente Anexo, los
cuales
serán financiados 100% por Nación. A tal efecto, la UGP confeccionará
la respectiva nota, según el formato provisto por la UCP,
dando cuenta del cumplimiento de los hitos “3.1” y “3.2”, solicitando
las transferencias respectivas.
Los fondos que recibirán las jurisdicciones por dicho cumplimiento,
deberán planificarse en el Plan Operativo Anual correspondiente al año
2024.
Aprobación
Las jurisdicciones deberán acreditar, en las fechas determinadas por la
Unidad Coordinadora del Programa (UCP), el cumplimiento de los hitos
del proceso priorizado correspondiente a cada línea de cuidado
priorizada. Los mismos serán evaluados por la UCP y las áreas
sustantivas correspondientes del Ministerio de Salud de la Nación
(MSN), pudiendo otorgar excepcionalmente un plazo de hasta (diez) 10
días corridos para subsanar observaciones a la documentación
presentada, a contar desde la fecha de notificación fehaciente a la
jurisdicción.
Las jurisdicciones podrán solicitar excepcionalmente hasta una prórroga
para la presentación de cumplimiento de los hitos, notificando
fehacientemente a la UCP con anterioridad a la fecha de presentación,
especificando las demoras en el proceso. En este caso, la jurisdicción
contará con un plazo de diez (10) días corridos a contar desde la fecha
cierta de presentación del correspondiente hito, para presentar el
mismo.
Asimismo, la aprobación de los hitos, deberá realizarse dentro del
semestre correspondiente a su presentación.
2. Planes Maestros de Inversión (PMI).
Fundamentación.
Los Planes Maestros de Inversión (PMI) tienen como objetivo aplicar un
modelo de análisis para entender e integrar los componentes de la
oferta y demanda de prestaciones en la red de salud y generar una
herramienta para contribuir a la toma de decisiones jurisdiccionales
que respondan a las necesidades sanitarias con eficiencia, criterios de
equidad y calidad, sobre la base de la organización de los servicios en
redes que integran los diferentes niveles de atención.
Descripción general del proceso
A través de este proceso, se analizan características y dinámica de la
población, epidemiología, producción histórica de servicios de salud y
factores productivos referentes a los recursos físicos de la red de
salud pública, con el objetivo de estimar las necesidades actuales y
futuras de salud de la población y la inversión en equipamiento e
infraestructura que permita recuperar la capacidad instalada que se
encuentre deteriorada, además de las inversiones requeridas para cerrar
las nuevas brechas de servicios de salud que se identifiquen en el
estudio.
El desarrollo del PMI requiere contemplar cuatro aspectos clave:
1. Entender los desafíos que enfrentan
los sistemas públicos de salud,
considerando un escenario de demandas crecientes y restricción de
recursos.
2. Conocer las propuestas de organización y gestión de redes de
servicios.
3. Establecer un marco para analizar la red como una organización
compleja que produce bienes y servicios.
4. Identificar las fases del ciclo de inversiones y el rol de los
estudios de red.
En el marco la implementación del programa Redes
4 las
jurisdicciones
realizaron la capacitación virtual de Planes Maestros de Inversión
dictada por el Banco Interamericano de Desarrollo (BID). En segunda
instancia, formularon el plan de relevamiento de efectores en terreno y
presentaron la información estadística y de producción hospitalaria de
los servicios de salud.
En una tercera instancia
5, las jurisdicciones realizaron el
relevamiento en terreno de la totalidad de efectores con y sin
internación de la red de salud pública, validaron la información
epidemiológica que se utilizará en el estudio y posteriormente
formularon una priorización técnica de inversión infraestructura y
equipamiento sanitario a partir del análisis de la información
recopilada en los hitos anteriores.
Para dar continuidad a este proceso, en el marco del presente programa,
las jurisdicciones deberán cumplir hitos vinculados a la actualización
y ampliación del alcance del Plan Maestro de Inversión.
Aprobación
Las jurisdicciones deberán acreditar, en las fechas determinadas por la
UCP, el cumplimiento de los hitos del proceso priorizado. Los mismos
serán evaluados por la UCP y la Dirección Nacional de Recursos Físicos
del MSN, pudiendo otorgar excepcionalmente un plazo de hasta (diez) 10
días corridos para subsanar observaciones a la documentación
presentada, a contar desde la fecha de notificación fehaciente a la
jurisdicción.
Las jurisdicciones podrán solicitar excepcionalmente hasta una prórroga
para la presentación de cumplimiento de los hitos, notificando
fehacientemente a la UCP con anterioridad a la fecha de presentación,
especificando las demoras en el proceso. En este caso, la jurisdicción
contará con diez (10) corridos, a contar desde la fecha cierta de
presentación del correspondiente hito, para presentar el mismo.
Asimismo, la aprobación de los hitos, deberá realizarse dentro del
semestre correspondiente a su presentación.
3. Salud Digital (SD)
Fundamentación.
Con el fin de garantizar un servicio de salud con equidad para toda la
población que reside en el país, desde su rol rector, el MSN desarrolla
estrategias tendientes a disminuir las brechas existentes en el acceso
al sistema de salud para una atención integral, continua y de calidad.
En este sentido, se proponen políticas de gestión que abarquen los
diferentes ámbitos del proceso salud-enfermedad-atención-cuidado. El
fortalecimiento de los sistemas de información en salud es una de
ellas, ya que existe evidencia referida a los beneficios que ofrece
contar con información oportuna y precisa (OPS/OMS). Se busca disponer
de datos sólidos no sólo porque constituyen una prioridad para las
decisiones de gestión sino también para la atención y el cuidado de la
salud.
Desde el MSN se busca dotar al sistema de salud con tecnologías que
permitan administrar los datos en todos los procesos de gestión, desde
el accionar primario (durante el contacto con el paciente), en sistemas
interoperables que permitan compartir la información entre niveles de
atención y jurisdicciones. El objetivo es contribuir a la construcción
de un sistema de información en salud equitativo, federal e integrado,
útil para los procesos de atención, estadística y gestión.
La Dirección Nacional de Sistemas de Información Sanitaria (DNSIS)
propicia fortalecer las capacidades institucionales de los sistemas
jurisdiccionales de salud mediante el desarrollo de sistemas de
información, los cuales son una herramienta primordial para asegurar la
continuidad del cuidado, para poder conocer con certeza la
accesibilidad de la población a los servicios y la calidad de éstos. El
presente proceso priorizado busca que las jurisdicciones implementen
estrategias para el desarrollo de la salud digital que contribuyan a la
organización de los servicios garantizando el acceso a la salud y
promoviendo el primer contacto de la población con el sistema
sanitario, así como el cuidado integral y la coordinación entre los
distintos niveles de atención.
Descripción general del proceso
Con la finalidad de fortalecer la estrategia de salud digital en las
jurisdicciones, en el marco de la implementación del programa Redes de
Salud
6 se incorporó el incentivo 8, correspondiente al hito
1 de este
proceso. Allí, se propuso la generación de estructuras de gobernanza y
la elaboración de un Plan Operativo de Implementación (POI) anual que
contemplaba el desarrollo de mejoras en herramientas informáticas
durante el año 2021.
El hito 2
7 contempló la presentación de avances del plan
operativo de
implementación anual (POI), permitiendo la planificación de nuevas
actividades e inversiones. Así, se buscó: la generación de capacidades
en los ministerios jurisdiccionales, la reducción de brechas
informáticas y la articulación con otros programas sanitarios, de modo
de potenciar las líneas estratégicas y los resultados sanitarios.
En el hito 3 las jurisdicciones debieron dar cuenta del cumplimiento de
los objetivos planteados en el POI 2021 y avances en metas previstas
para los indicadores de población con cobertura pública exclusiva (CPE)
que cuenta con HCE abierta y se encuentra registrada en el federador
nacional.
A su vez, elaboraron los Planes Jurisdiccionales de Sistemas (en
adelante Plan Operativo de Implementación) 2022 que contempló: la
escalabilidad de efectores conectados al MPI y al menos un (1)
desarrollo de sistemas conectado al mismo, a definir por la
jurisdicción. Para el caso de las jurisdicciones con 100 % de efectores
conectados al MPI y que federan pacientes se contempló la inclusión de
dos (2) desarrollos de sistemas.
En el hito 4 contempló la presentación del grado de avance y
cumplimiento de los objetivos planteados en el Plan Operativo de
Implementación 2022 y el nuevo plan del año 2023.
Para dar continuidad a este proceso, en el marco del presente programa,
las jurisdicciones deberán cumplir hitos vinculados a la presentación
de Planes Operativos de Implementación anuales y la posterior
evaluación del grado de avance y cumplimiento de los objetivos
planteados.
Aprobación
Las jurisdicciones deberán acreditar, en las fechas determinadas por la
UCP, el cumplimiento de los hitos del proceso priorizado. Los mismos
serán evaluados por la UCP y DNSIS del MSN, pudiendo otorgar
excepcionalmente un plazo de hasta (diez) 10 días corridos para
subsanar observaciones a la documentación presentada, a contar desde la
fecha de notificación fehaciente a la jurisdicción.
Las jurisdicciones podrán solicitar excepcionalmente hasta una prórroga
para la presentación de cumplimiento de los hitos, notificando
fehacientemente a la UCP con anterioridad a la fecha de presentación,
especificando las demoras en el proceso. En este caso, la jurisdicción
contará con diez (10) corridos, a contar desde la fecha cierta de
presentación del correspondiente hito, para presentar el mismo.
Asimismo, la aprobación de los hitos, deberá realizarse dentro del
semestre correspondiente a su presentación.
1 En el marco del financiamiento por el Préstamo BID 5032/OC-AR
- Proyecto de Respuesta Inmediata de Salud Pública en el marco de la
Pandemia COVID-19 para Contener, Controlar y Mitigar su Efecto en la
Prestación de Servicios de Salud en Argentina.
2 Ver “Guía de Práctica Clínica Nacional sobre Prevención, Diagnóstico
y Tratamiento de la Diabetes Mellitus Tipo 2 2019” https://bancos.salud.gob.ar/sites/default/files/2021-01/guia-nacional-practica-clinica-diabetes-mellitius-tipo2
version-abreviada.pdf
3 Ver “Guía de Práctica Nacional de Prevención, Diagnóstico y
Tratamiento de la Hipertensión Arterial 2019”.
https://bancos.salud.gob.ar/sites/default/files/2021-07/guia-de-practica-clinica-nacional-hipertension-arterial-2019.pdf
4 En el marco del financiamiento por el Préstamo BID 3772/OC-AR -
“Programa Multifase de Atención Primaria de la Salud para el Manejo de
Enfermedades Crónicas No Transmisibles - Segunda Operación”.
5 En el marco del Programa Redes de Salud, financiado por el Préstamo
BID 5032/OC-AR - “Proyecto de Respuesta Inmediata de Salud Pública en
el marco de la Pandemia COVID-19 para Contener, Controlar y Mitigar su
Efecto en la Prestación de Servicios de Salud en Argentina”.
6 En el marco del financiamiento por el Préstamo BID 3772/OC-AR -
“Programa Multifase de Atención Primaria de la Salud para el Manejo de
Enfermedades Crónicas No Transmisibles - Segunda Operación”.
7 En el marco del Programa Redes de Salud, financiado por el Préstamo
BID 5032/OC-AR - “Proyecto de Respuesta Inmediata de Salud Pública en
el marco de la Pandemia COVID-19 para Contener, Controlar y Mitigar su
Efecto en la Prestación de Servicios de Salud en Argentina”.
Apéndice
1 del Anexo V “Procesos Priorizados”- MyROE del Programa SUMAR+
Metodología y distribución de fondos
aplicable para el Hito 3 “Plan de Gestión de Red de salud para las
líneas de cuidado de DM2 y HTA”
La distribución de recursos a las jurisdicciones se realiza mediante
una metodología con perspectiva de equidad y enfoque multidimensional,
que busca que las transferencias monetarias contribuyan a nivelar las
diferentes capacidades institucionales y los recursos para el
desarrollo de las líneas de cuidado priorizadas.
Modelo de distribución de fondos
Este criterio tiene cuatro componentes:
• Población de la jurisdicción con
cobertura pública exclusiva (CPE):
total de población que no cuenta con cobertura formal de salud, ya sea
obra social, medicina prepaga o sistema de emergencias, y solo tiene
acceso al sistema público de salud. Se consideran proyecciones al año
2020 de población elegible del Programa Sumar.
• Población con NBI:
se toman los datos de INDEC de cantidad de población con NBI por
jurisdicción.
• Porcentaje de población
con colesterol elevado, hipertensión y
diabetes según resultados de la Encuesta Nacional de Factores de
Riesgo: cada uno de ellos está organizado por cuartiles a los
que se
asigna la ponderación correspondiente (a mayor proporción de población
con factores de riesgo, corresponde una ponderación más alta). Luego se
promedian las ponderaciones de los 3 indicadores.
• Índice de Desarrollo Humano:
se toman los datos correspondientes a
2017, publicados en el documento de Indicadores básicos Argentina 2019
y se organizan en cuartiles para definir las ponderaciones
correspondientes. En este caso, corresponde la mayor ponderación a las
jurisdicciones con menor IDH.
Tabla
1. Población con CPE y población con NBI por jurisdicción
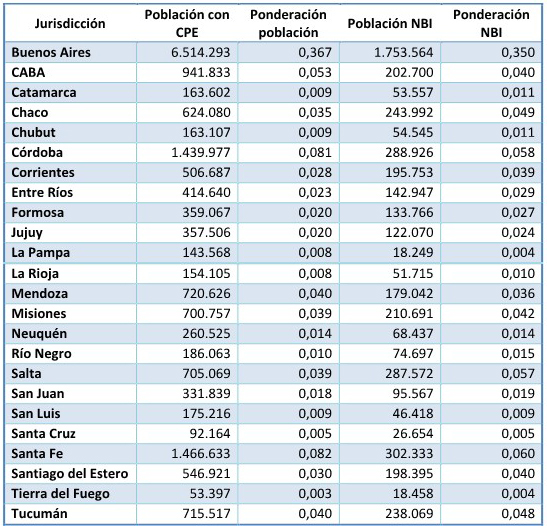
Tabla
2. Prevalencia de colesterol elevado, hipertensión y diabetes, según
Encuesta Nacional de Factores de Riesgo 2018
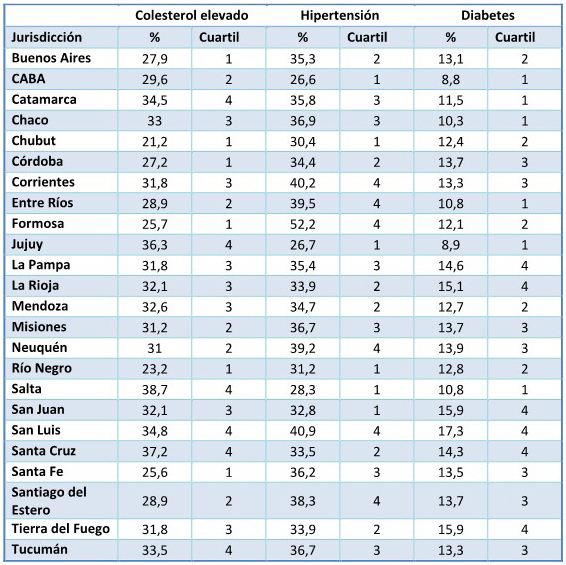 Tabla 3. Distribución de jurisdicción
en cuartiles de acuerdo a Índice de Desarrollo Humano
Tabla 3. Distribución de jurisdicción
en cuartiles de acuerdo a Índice de Desarrollo Humano
En función de la información precedente, se asignan los siguientes
pesos relativos para la distribución de fondos:
• Población de la jurisdicción con CPE:
0,50
• Población con NBI de la jurisdicción: 0,10
• Indicadores ENFR (promedio de las ponderaciones de los indicadores):
0,20
• IDH: 0,20
A partir entonces del análisis realizado, se propone el siguiente
esquema de distribución de fondos.
Tabla
4. Escenario de distribución de fondos con montos de Redes 3
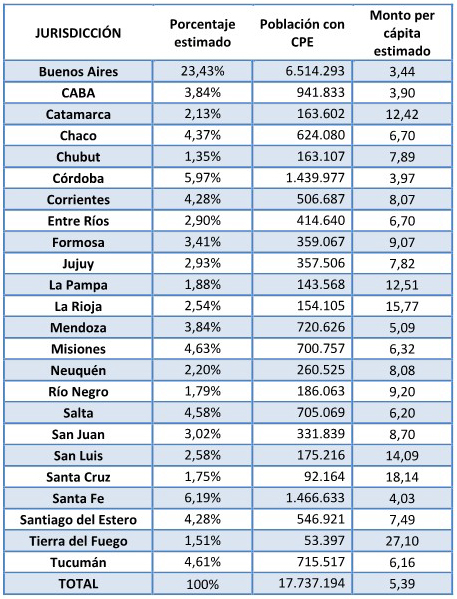
Distribución de Fondos
A continuación, se encuentran determinados los montos unitarios,
definidos en pesos, que las jurisdicciones participantes recibirán por
el cumplimiento del hito 3
“Plan de
Gestión de Red de salud para las
líneas de cuidado de DM2 y HTA” correspondiente al Proceso
Priorizado
“Fortalecimiento de Mecanismo de
Coordinación en las redes de salud”.
Referencias bibliográficas
• Gasparini, L., P. Gluzmann y L.
Tornarolli. (2019). Pobreza Crónica
en Datos de Corte Transversal: Estimaciones para Argentina. Documentos
de Trabajo del CEDLAS N° 252, octubre, 2019, CEDLAS-Universidad
Nacional de La Plata. Recuperado de:
http://www.cedlas.econo.unlp.edu.ar/wp/pobreza-cronica-en-argentina-propuesta-
de-medicion-y-mapeo/
• INDEC y Ministerio de Salud de la Nación (2019). 4° Encuesta Nacional
de Factores de Riesgo. Resultados definitivos. Recuperado de: https://www.indec.gob.ar/ftp/cuadros/publicaciones/enfr
2018 resultados definitivo s.pdf
• INDEC. Censo 2010
• INDEC. Necesidades básicas insatisfechas 2001-2010
• Ministerio de Salud de la Nación y Organización Panamericana de la
Salud (2020). Indicadores básicos 2019. Recuperado de: http://www.deis.msal.gov.ar/index.php/indicadores-basicos/
• Organización Mundial de la Salud (2017). Diez datos sobre las
inequidades sanitarias y sus causas. Recuperado de: https://www.who.int/features/factfiles/health
inequities/es/
• Organización Panamericana de la Salud (2016). Manual de monitoreo de
la desigualdad en salud
• Programa de las Naciones Unidas para el Desarrollo (2020). Informe
sobre Desarrollo Humano 2019. Recuperado de:
http://report.hdr.undp.org/es/
• Secretaría de equidad en salud. Bases conceptuales para una
estrategia de equidad en salud en Argentina 2020-2030 (documento de
circulación interna).
Anexo
VI - Apéndice B del MyROE SUMAR+
Codificación del Plan de Servicios de
Salud
Lineamientos técnicos
Introducción
Este documento tiene objetivo explicar técnicamente el modelo de
codificación de prestaciones del Plan de Servicios de Salud (PSS)
utilizado en el Programa SUMAR+.
A nivel sanitario, esta codificación permite obtener información de
relevancia sobre los siguientes aspectos:
a.
Fecha de la prestación
b. Sexo de la persona
c. Edad de la persona
d. Tipo de Prestación: caracteriza a
las prestaciones en 19 opciones.
e. Objeto de la prestación:
suma al código el fundamento o “para qué” de la prestación brindada.
f. Diagnóstico: La inclusión
del diagnóstico, que justifica la
indicación de cada prestación, permite evaluar la efectiva utilización
de procedimientos de diagnóstico y tratamiento costo-efectivos para
cada uno de los procesos patológicos o fisiológicos que requieren
cobertura. Las prestaciones del Plan de Servicios de Salud deben contar
con un diagnóstico, excepto un subgrupo de prestaciones, en las cuales,
este requisito es opcional: determinaciones de laboratorio, prácticas,
anatomía patológica e imágenes.
El código completo se compone de elementos utilizados en el registro de
beneficiarios y la codificación utilizada para el Plan de Servicios de
Salud (PSS). Los compontes que se obtienen a partir de las prestaciones
del PSS son 3: el tipo, el objeto y el diagnóstico.
La estructura de un registro prestacional para su análisis, queda
entonces conformado de la siguiente manera (las posiciones alfabéticas
se indican con una A y las numéricas con un 9):
Beneficios de este modelo de
codificación
La información registrada utilizando esta codificación queda así
disponible tanto para el equipo de salud que brinda la prestación, el
establecimiento de salud, autoridades sanitarias de la jurisdicción y
del nivel nacional.
Este tipo de información, si se lee siguiendo una secuencia temporal
para cada usuario, permite analizar la integralidad y completitud de su
atención, de acuerdo a requisitos de calidad definidos por las
autoridades del Ministerio de Salud de la Nación, para cada línea de
cuidado. Además, brinda información sobre qué establecimiento/s realizó
cada prestación.
Asimismo, la codificación utilizada por el Programa, colabora en la
visibilización de circuitos de atención y redes utilizadas por cada
jurisdicción, para la atención de las distintas condiciones de salud
cubiertas en el PSS.
Otros beneficios de utilizar este tipo de codificación son, la
posibilidad de contar con un registro sistemático de la información, y
facilitar su almacenamiento, análisis, interpretación y comparación de
los datos recolectados en diferentes áreas geográficas, en determinados
espacios de tiempo.
Estructura del código de registro de
las prestaciones
El código utilizado es alfanumérico posicional. La estructura
posicional, permite rescatar la información del código en forma
segmentada o completa, sin necesidad de recurrir a otras fuentes de
datos.
Tabla 1. Elementos utilizados en el
registro y codificación
Tabla 2. Tipo de prestación
Para acceder al listado de Tipos,
Objetos y Diagnósticos vigentes para
codificar las prestaciones del Plan de Servicios de Salud, consultar el
ANEXO VI - Apéndice B bis “Tablas para codificación PSS” que acompaña a
este documento.
Anexo VI -
Apéndice B bis del MyROE SUMA R+
Codificación del Plan de Servicios de
Salud
versión 01.01.2024
Contenidos
•
Tipo y objeto de la codificación:
Tabla 1: codificación vigente
Tabla 2: codificación eliminada en esta versión
Tabla 3: codificación eliminada en versión 2019 o anterior del PSS
•
Diagnósticos:
Diagnósticos para codificación
•
Diferencias con versión
previa:
Correcciones e incorporaciones en tipo
de prestación, objeto de prestación y diagnósticos.
Tabla 1: codificación vigente
Tabla 2: codificación eliminada en esta versión
Tabla 3: codificación eliminada en versión 2019 o anterior del PSS
Tabla 1: codificación vigente
Tabla 2: codificación eliminada en
esta versión

Tabla 3:
codificación eliminada en versión 2019 o anterior del PSS
Tipos de datos con nombres estándar de base de datos con motor
PostgreSql; detallando la extensión máxima de los caracteres, el rango
valido, y la unidad de medición. Colocándose ejemplos en cada atributo
a modo de simplificar el aprendizaje en la carga de datos.
En relación a los rangos validos en los atributos de medición
antropométricos, se colocaron límites superiores e inferiores y la
curva de crecimiento de referencia (OMS, Lejarraga), según el grupo
etario.
Opciones posibles para completar los
datos reportables de cáncer de
mama y cuello uterino
Categorías del sistema informático SITAM, módulo
mama y cérvico-uterino
Anexo
VI - Apéndice E del MyROE SUMAR+
Cobertura Efectiva Básica
1. Definiciones.
Concepto de Cobertura Efectiva Básica
(CEB): llamaremos CEB a la
cobertura sanitaria que cada persona beneficiaria del Programa alcanza
efectivamente en un periodo continuo de 12 meses.
Las prestaciones que brindan CEB, en adelante “prestaciones CEB”,
indican, cada una en sí misma, elementos aislados de progreso hacia un
objetivo programático mayor de lograr un nivel de cobertura sanitaria
integral de la población beneficiaria en cada grupo de edad, a la par
que se deja constancia registral de tal cobertura.
Las prestaciones significan un punto de contacto efectivo de una
persona beneficiaria con el sistema de salud, en cuanto las
prestaciones CEB seleccionadas representan acciones preventivas en
salud, y de diagnóstico temprano o seguimiento de problemas de salud
priorizados por el Ministerio de Salud de la Nación (MSN) para cada
grupo de edad.
La lista de prestaciones CEB es específica para cada grupo de edad y se
actualizará periódicamente por Nación.
La provisión de prestaciones CEB a las personas beneficiarias afectará
las transferencias de cápitas a las Jurisdicciones Participantes, ya
que las mismas percibirán transferencias capitadas solo por aquellas
personas beneficiarias que revistan esta característica de CEB.
Con el objetivo de expresar el grado o nivel de cobertura efectiva en
esta dimensión, la Tasa de CEB se calcula mediante la fórmula:
Tasa
de CEB = Personas beneficiarias con CEB * 100 / Población Objetivo del
Programa SUMAR+
Medir la tasa de personas beneficiarias con CEB tiene como propósito:
a) promover que los establecimientos de salud brinden a la población
prestaciones tanto preventivas como asistenciales, de carácter
preventivo secundario, cuando éstas expresan la atención a riesgos de
las personas beneficiarias de desarrollar una enfermedad crónica o
secuelas subsecuentes a la enfermedad o situación por la que recibe la
asistencia; y b) incentivar que las personas beneficiarias inscriptas
tengan al menos un contacto de consumo de un bien de salud priorizado
por el MSN en los últimos 12 meses.
Concepto de las personas beneficiarias
con Cobertura Efectiva Básica
(CEB): Se denominará
“Persona
Beneficiaria con Cobertura Efectiva
Básica” a la persona inscripta al Programa que haya recibido al
menos
una prestación de salud de las especificadas en el
ANEXO VI - Apéndice
E bis - “Prestaciones que brindan CEB”, en el intervalo de
tiempo
predeterminado por el Programa.
La persona beneficiaria que no haya recibido una prestación CEB dentro
del intervalo de tiempo citado será denominada “Persona Beneficiaria
sin Cobertura Efectiva Básica”
1.
La Jurisdicción participante podrá devengar la cápita de las personas
beneficiarias que revistan la condición “Persona Beneficiaria con
Cobertura Efectiva Básica”.
2. Intervalo de tiempo.
A fin de ser considerada “Persona Beneficiaria con Cobertura Efectiva
Básica”, la persona inscripta al Programa deberá recibir al menos una
prestación de salud elegible (prestación CEB) dentro de un intervalo de
tiempo de 12 meses.
3. Renovación del intervalo de tiempo.
Cada prestación de salud elegible reportada desde la UGP a la UCP
renovará el intervalo de tiempo de 12 meses por el cual la persona
beneficiaria mantendrá la condición de “Persona Beneficiaria con
cobertura efectiva básica”, contados a partir del momento en que la
prestación fue brindada.
4. Plazo adicional para el reporte.
A partir del vencimiento del intervalo de tiempo en que la persona
beneficiaria debe recibir al menos una prestación de salud (12 meses),
la Jurisdicción contará con un plazo adicional de cuatro (4) meses para
reportar la misma. Durante ese período adicional no se devengará la
cápita correspondiente a dicha persona beneficiaria.
5. Primera Inscripción al Programa.
La persona que sea inscripta por primera vez revestirá transitoriamente
la condición de “Persona Beneficiaria con Cobertura Efectiva Básica”
por seis (6) meses contados desde la fecha de la inscripción, no
requiriéndose en este caso hasta ese momento el reporte de una
prestación elegible brindada al mismo. El periodo de seis (6) meses es
necesario para dar tiempo administrativo mínimo necesario para la
facturación de la prestación por el prestador de la Jurisdicción y para
el pago de la misma. Vencido el plazo de seis (6) meses, la persona
beneficiaria mantendrá la condición de “Persona Beneficiaria con
Cobertura Efectiva Básica” siempre que la Jurisdicción reporte a la UCP
una prestación de salud elegible. En este caso la Jurisdicción no
contará con el plazo adicional de 4 meses para el reporte de la misma.
6. Altas y bajas del Padrón.
En el caso en que una persona sea dada de baja como beneficiaria del
Programa, por cualquiera de las causas contempladas en las normas del
mismo y posteriormente sea nuevamente dada de alta, la misma podrá
volver a revestir la categoría de “Persona Beneficiaria con Cobertura
Efectiva Básica” sólo a partir del momento en que una prestación
elegible, sea reportada en los plazos y condiciones definidas por las
normas del Programa.
7. Elegibilidad de la prestación.
Las prestaciones que permitirán que una persona beneficiaria mantenga
la condición de “Persona Beneficiaria con Cobertura Efectiva Básica”
han sido seleccionadas por su relevancia para el acceso al sistema de
salud de cada grupo poblacional, considerando las condiciones de salud
críticas que se encuentran contempladas en un conjunto de líneas de
cuidado priorizadas.
La lista vigente se compone de
130
prestaciones, de las cuales:
• Cuidados
preventivos de salud: 47 prestaciones
• Enfermedades crónicas no
transmisibles y factores de riesgo: 25 prestaciones
• Tumores: 11 prestaciones
• Enfermedades infecciosas: 17
prestaciones
• Cuidados en obstetricia: 13
prestaciones
• Salud mental: 7 prestaciones
• Recién nacido/a de riesgo: 6
prestaciones
• Otras: 4 prestaciones
Número de prestaciones que brindan CEB a cada grupo etario:
• 0 a
5 años: 53 prestaciones
• 6 a 9 años: 31 prestaciones
• 10 a 19 años: 68
prestaciones. La lista de prestaciones incluye un subgrupo referido a
la atención obstétrica.
• 20 a 64 años: 86
prestaciones brindan CEB a mujeres y 63 prestaciones
a hombres. La diferencia se basa en prestaciones para cuidado prenatal,
y otras vinculadas a control ginecológico y estudios para detección de
tumores ginecológicos.
• Personas
mayores de 64 años: 69 prestaciones
La lista de prestaciones para caga grupo de edad, se encuentra
detallada en el
ANEXO VI - Apéndice E bis - "Prestaciones que brindan
CEB”, que forma parte del presente documento.
8. Modalidad del reporte.
A fin de facilitar el reporte de las prestaciones CEB brindadas a las
personas beneficiarias, en el Sistema de Gestión de Padrones se
incluyen campos con detalles de la última prestación elegible brindada,
que se nutren de las bases de información prestacional generadas por
los Sistemas Jurisdiccionales de Liquidación de Prestaciones
(Facturación).
9. Auditoría prestacional.
Con objeto de verificar la validez de las prestaciones de salud
reportadas por la Jurisdicción, las mismas deberán estar a disposición
en terreno para ser consultadas por la UCP o por terceros designados
desde el Programa para su revisión.
10. Ajustes y Penalidades.
Las acciones correctivas aplicables a los supuestos de incumplimiento
se encuentran previstas en el apartado 4.9. del cuerpo principal del
MyROE SUMAR+.
11. Levantamiento de la suspensión del
devengamiento de la cápita.
La misma se producirá en el mes en que la Jurisdicción reporte a la UCP
una nueva prestación elegible brindada a la persona beneficiaria. En
los casos en que la prestación sea reportada dentro del plazo de 4
meses posteriores al vencimiento del intervalo de tiempo (12 meses), la
UGP devengará la/las cápita/s correspondiente/s y la UCP la/las
transferirá en forma retroactiva al mes en que se produjo la suspensión
del devengamiento. Por el contrario, si la prestación fuera reportada
con posterioridad a los 4 meses referidos, la Jurisdicción podrá
devengar la cápita sólo a partir del mes en que la misma fue informada
a la UCP.
1 Excepto para el caso excepcional establecido en el punto 5 del
presente Anexo.
Anexo VI -
Apéndice E bis del MyROE SUMA R+
Prestaciones que brindan Cobertura
Efectiva Básica
Vigencia a partir del 01/01/2024
contenidos:
Lista completa de prestaciones que brindan CEB
Prestaciones para 0 a 5 años
Prestaciones para 6 a 9 años
Prestaciones para 10 a 19 años
Prestaciones para 20 a 64 años
Prestaciones para personas mayores de 64 años
Tabla prestaciones que dan CEB en el
grupo 0 a 5 años
Tabla
prestaciones que dan CEB en el grupo 6 a 9 años
Tabla prestaciones que dan CEB en el
grupo 10 a19 años
Tabla prestaciones que dan CEB en el
grupo 20 a 64 años
Tabla prestaciones que dan CEB en el
grupo > de 64 años
Anexo
VI - Apéndice F del MyROE
SUMAR+Pago Diferencial de Ruralidad
Prestaciones rurales
Las prestaciones consideradas rurales podrán ser facturadas por los
efectores rurales al doble del precio establecido para las mimas
prestaciones correspondientes a efectores que no se constituyen como
tales.
Prestaciones del PSS habilitadas para
pago doble en efectores rurales
Vigencia a partir del 01/01/2024
Índice:
Cuidados preventivos
Problemas de salud
Salud Comunitaria
Prestaciones complementarias


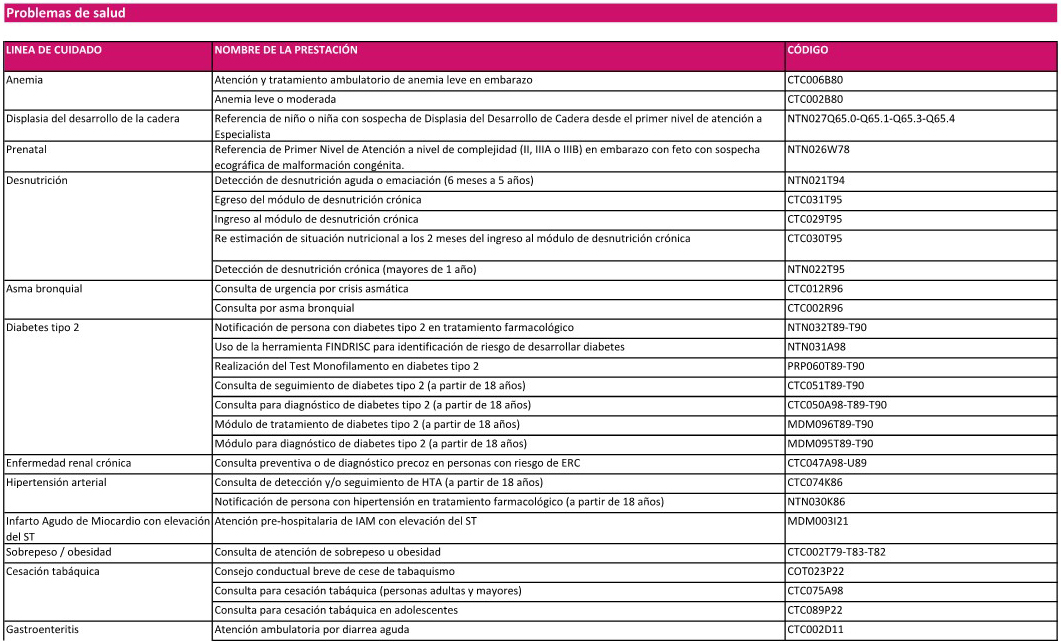
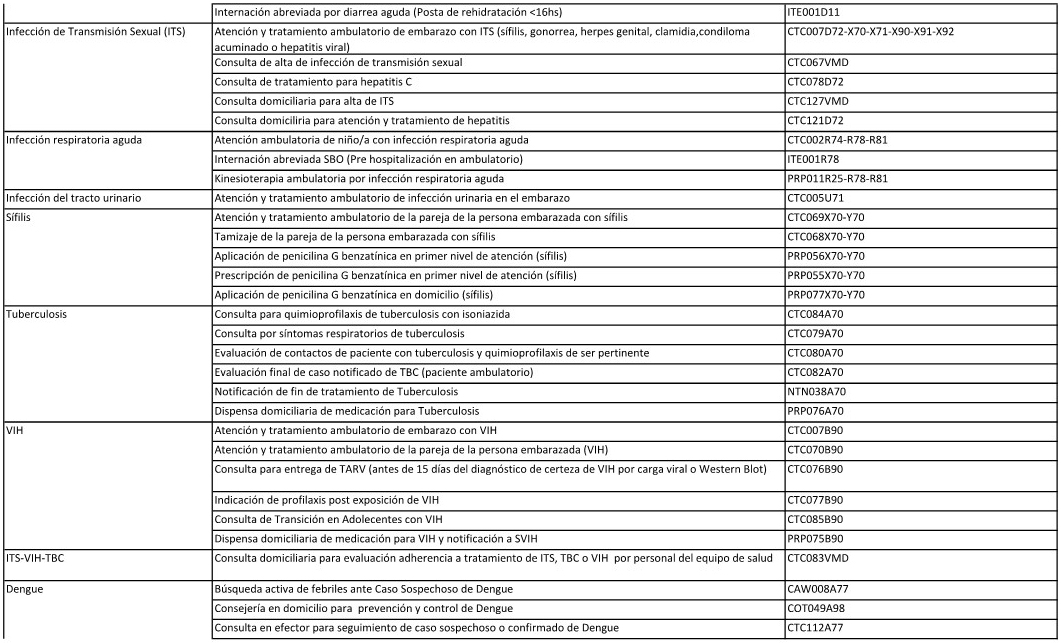
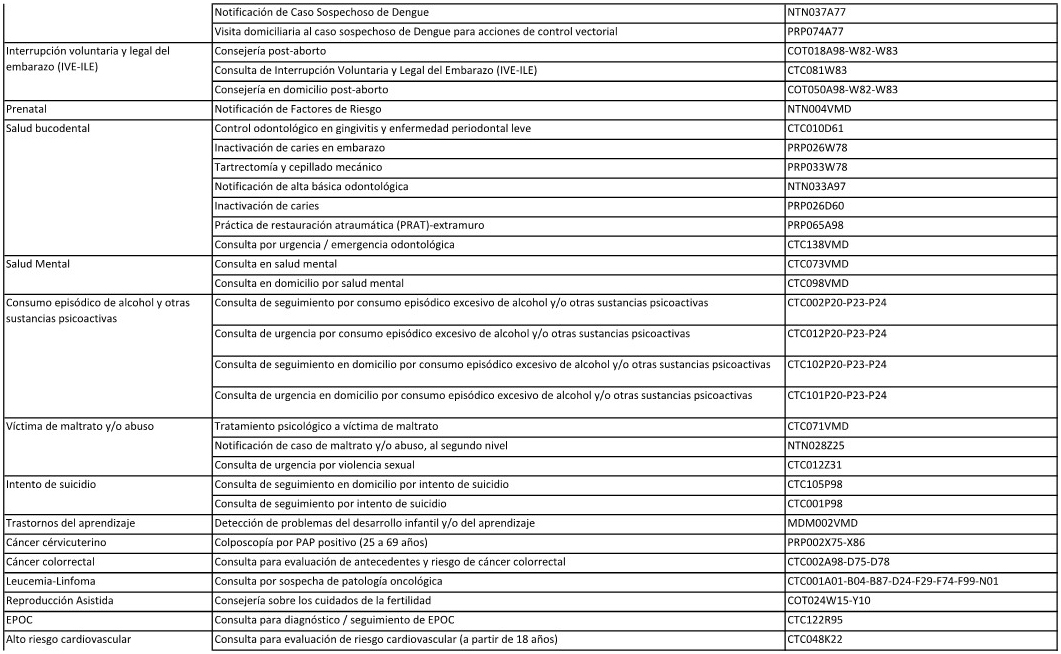


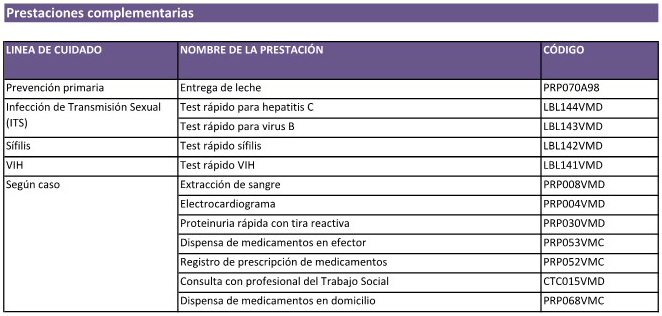
IF-2023-117879422-APN-DTFP#MS

REGLAMENTO
OPERATIVO ESPECÍFICO DEL PROGRAMA PARA EL FORTALECIMIENTO DE LOS
EQUIPOS DE SALUD PARA LA CALIDAD Y LA SEGURIDAD (FESCAS) - COMPONENTE II
A. LINEAMIENTOS GENERALES DEL
COMPONENTE II
1. JUSTIFICACIÓN
El PLAN NACIONAL DE CALIDAD EN SALUD 2021-2024, aprobado por Resolución
MS N° 2546 de fecha 9 de septiembre de 2021, se fundamenta en que el
escenario presente requiere transitar el camino hacia la excelencia a
través de un proceso complejo de profundo cambio, con rectoría y
gobernanza del Ministerio de Salud y competencia de los equipos de
salud, dispuestos a centrar la atención en las personas, las familias y
las comunidades; para sostener la calidad y seguridad.
Se expresa la calidad como un acto permanente de transformación del
sistema sanitario, orientado principalmente a atender y cuidar de la
salud de la población; activa, comprometida y en diálogo permanente con
el equipo de salud.
A tal fin, es imprescindible propiciar que las jurisdicciones
incorporen a sus políticas la calidad y la seguridad de la atención,
colocando como eje el desarrollo de la calidad acorde a las buenas
prácticas en establecimientos de salud y la implementación de las
herramientas que componen el Plan Nacional de Calidad en Salud
2021-2024 y el Programa Nacional de Garantía de la Calidad de la
Atención Médica, creado por Resolución N° 432 de la SECRETARÍA DE SALUD
del entonces MINISTERIO DE SALUD Y ACCIÓN SOCIAL de fecha 27 de
noviembre de 1992 e instituido de aplicación obligatoria por el Decreto
N° 1424/1997, posteriormente reemplazado por su similar N° 178 del 15
de marzo de 2017.
De tal manera, se promueve la cultura de la calidad y de la seguridad
en los establecimientos de salud a través del desarrollo de las
acciones pertinentes con centro en las personas, incluyendo a los y las
pacientes, como también a cada integrante del equipo de salud. Se
fortalece el trabajo en equipo por la calidad y la seguridad como
vector fundamental de la mejora y sostenibilidad del desarrollo de la
calidad sanitaria. En ese marco de acción el citado PLAN NACIONAL DE
CALIDAD EN SALUD 2021¬2024 propone a su vez liderar la implementación
del PROGRAMA NACIONAL DE GARANTÍA DE CALIDAD DE LA ATENCIÓN MÉDICA, con
impulso en el diseño de instrumentos, la capacitación, la gestión de
las mejoras y reducción de los riesgos sanitarios en todo el país.
El presente se alinea con los objetivos del referido Plan, en tanto
tiende a fortalecer la calidad de la atención que se brinda a las
personas, las familias y las comunidades; promover el diseño de
políticas públicas que garanticen el derecho a la atención de salud de
calidad en todos los niveles de atención para las personas, familias y
comunidad comprometida activamente con la resolución de los problemas
de salud; y la calidad del sistema de salud, a través del desarrollo e
implementación de procesos de autoevaluación, certificación y
acreditación en las instituciones de salud.
A su vez el PLAN NACIONAL DE CALIDAD EN SALUD 2021-2024, en su línea
estratégica 1 “Fortalecer la Rectoría y Gobernanza”, incluye como
objetivo “Desarrollar la Red Federal para la Calidad conformada por las
áreas pertinentes de los ministerios de salud provinciales y de la
Ciudad Autónoma de Buenos Aires de manera implementar
participativamente las acciones del Plan Nacional”. Es esta red la que
ha articulado la realización de las acciones de cumplimiento del plan
desde su creación.
Por su parte, la Resolución Ministerial N° 1744 de fecha 16 de junio de
2021 aprueba el documento “HERRAMIENTA PARA LA AUTOEVALUACIÓN DE BUENAS
PRÁCTICAS PARA LA MEJORA DE LA CALIDAD EN LOS SERVICIOS DE SALUD”; el
“INSTRUMENTO DE AUTOEVALUACIÓN DE LAS BUENAS PRÁCTICAS PARA LA MEJORA
DE LA CALIDAD EN LOS SERVICIOS DE SALUD” y el “Proceso de
reconocimiento como Establecimientos de salud Comprometidos con la
calidad”, considerando que las buenas prácticas son aquellas acciones o
intervenciones que responden a las necesidades de salud de las
personas, relacionadas a estrategias de promoción de la salud,
prevención de la enfermedad, recuperación y rehabilitación basada en el
mejor conocimiento científico; que hayan demostrado ser efectivas,
contribuyan a resultados positivos en ámbitos clínicos, de gestión y
sean de valor para los usuarios.
En este contexto, la autoevaluación en buenas prácticas busca
incorporar un modelo orientado a resultados centrados en las personas,
que promueve la búsqueda de los establecimientos de la evidencia de su
desempeño, centrándose en las estructuras y procesos con mayor
correlación con el resultado, relevando el cumplimiento de los
criterios con elementos que sean medibles y/o demostrables.
A tal efecto también resultan acordes las acciones en consonancia con
la Resolución MS N° 248/2023 sobre el Manual de Seguridad de Pacientes
y Registro de Eventos Adversos y la Resolución MS N° 2548/2021 sobre
Certificación Nacional de Programas Hospitalarios de Prevención,
Vigilancia y Control de Infecciones Asociadas al Cuidado de la Salud.
De conformidad con lo dispuesto en la citada Resolución MS N°
2546/2021, este proceso de mejora se realiza a partir del compromiso
explícito de las jurisdicciones con la Política Nacional de Calidad en
Salud, con el objetivo de fortalecer los procesos de mejora de la
calidad y la seguridad de pacientes en el ámbito del sector público,
potenciando la capacidad de acción de la Red Federal de Calidad.
2. OBJETIVO GENERAL
Promover la cultura de la calidad y seguridad en la atención sanitaria
como política sustantiva en las jurisdicciones, a través del desarrollo
de competencias del talento humano y la mejora continua de los procesos.
3. OBJETIVOS ESPECÍFICOS
Vincular los apoyos y transferencias a las jurisdicciones con procesos
de mejora de la calidad y seguridad de la atención sanitaria.
Incentivar a las jurisdicciones para la implementación de las
herramientas del Programa Nacional de Garantía de la Calidad de la
Atención Médica.
Establecer una línea de base sobre la que se desarrollarán los
programas de mejora de la calidad mediante la aplicación de
Instrumentos de Autoevaluación en establecimientos de salud.
Fortalecer la capacitación y la educación permanente de los
trabajadores y las trabajadoras del equipo de salud en calidad y
seguridad de la atención, a través del acceso a cursos del Ministerio
de Salud.
B. Lineamientos operativos del
Componente II: procedimiento, características y alcance.
1. - Podrán acceder como beneficiarios del Programa FESCAS Componente
II las jurisdicciones que adhieran al PROGRAMA con la suscripción de
los convenios respectivos.
2. - Designar un responsable de implementar los procesos de mejora de
la calidad y seguridad en el ámbito de competencia, quién será el
referente de la Red Federal de Calidad y articulará con la DIRECCIÓN
NACIONAL DE CALIDAD EN SERVICIOS DE SALUD Y REGULACIÓN SANITARIA.
3. - Las jurisdicciones deberán cumplir con los lineamientos operativos
detallados seguidamente a fin de fortalecer la estructura y el
liderazgo en calidad y seguridad de la atención tanto a nivel
ministerial, como de los establecimientos y programas de salud vigentes.
A cuyo efecto deberán:
A.- Iniciar un proceso de diagnóstico y
mejora de la calidad y seguridad de los establecimientos de salud, a
través de herramientas de autoevaluación de la calidad.
Se valorará los alcances en base a la cantidad de establecimientos que:
• Implementen el Instrumento de
autoevaluación de Buenas Prácticas (BBPP) completo con documentación
adjunta.
(NOTA: Los resultados de la autoevaluación de Buenas Prácticas (BBPP)
con su documentación adjunta, deberá en primer término ser evaluada por
la jurisdicción, elaborando un informe preliminar).
• Sean reconocidos como
Establecimientos Comprometidos con la Calidad, computándose de manera
diferenciada conforme en el nivel INICIAL, INTERMEDIO o AVANZADO que
hubiesen alcanzado.
• Presenten evidencia de proyectos de mejora en marcha acorde a las
oportunidades relevadas en las autoevaluaciones.
B.- Evidencia de la implementación de
alguna estrategia de escucha de la voz de pacientes, retroalimentación
y evaluación de la satisfacción de las/los usuarios, pacientes,
familias y comunidades.
• Aplicación de “Encuestas de Percepción de la Calidad en ambulatorio”.
• Aplicación de “Encuestas de Percepción de la Calidad en internación”.
• Implementación de un sistema de Gestión de Quejas, reclamos y
agradecimientos.
• Implementación de la Oficina de gestión de la experiencia de
pacientes.
C. - Formalización de Comités
• Cantidad de Comités de Calidad y Seguridad implementados en
proporción a la cantidad de establecimientos de internación.
• Cantidad de Comités de Control de Infecciones implementados en
proporción a la cantidad de establecimientos de internación.
D. - Prevención del riesgo asociado al
cuidado de la Salud
• Cantidad de establecimientos inscriptos al VIHDA.
• Cantidad de establecimientos con Autoevaluación de los Programas de
control de infecciones asociadas al cuidado de la salud.
• Cantidad de establecimientos con Certificación de los Programas de
control de infecciones asociadas al cuidado de la salud (Resolución MS
N° 2548/21 y modificatorias).
• Evidencia objetiva de gestión de las 9 acciones de seguridad de
pacientes (Acorde a Manual Resolución MS N° 248/2023).
E. - Fortalecimiento del liderazgo en
calidad y seguridad de la atención.
• Disponer de un plan anual de capacitaciones que incluya calidad y
seguridad.
• Participación en los cursos de calidad y seguridad que brinda el
Ministerio de Salud:
1. Porcentaje de trabajadores y
trabajadoras de salud inscriptos/as y aprobados en relación al plantel
total
2. -Porcentaje de personas trabajadoras aprobadas en relación a
inscriptas.
• Evidencia de acciones que mejoren las condiciones de trabajo del
equipo de salud:
1. Aplicación de la Encuesta de
percepción de clima en calidad y seguridad de la atención.
4. - Para percibir la transferencia del PROGRAMA, la jurisdicción será
evaluada conforme los criterios de ponderación que establezca la
Secretaría de Calidad en Salud, quien podrá incorporar nuevos
indicadores.