Consideraciones generales
La actualización del Baremo Laboral a través del Decreto 549/25, en
consonancia con los avances científicos y clínicos en el campo de la
salud mental, pone de manifiesto la necesidad de adecuar y fortalecer
las prestaciones en esta materia. En este marco, el Baremo incorpora
una mirada biopsicosocial, en la cual la magnitud del siniestro
constituye un factor relevante en la valoración de la
signo-sintomatología psíquica, la funcionalidad y la respuesta
subjetiva del trabajador, reconociendo la interacción entre variables
biológicas, psicológicas y sociales en la configuración del daño.
El malestar psicológico derivado de un accidente de trabajo o de una
enfermedad profesional puede generar disfuncionalidad en la vida del
trabajador, interfiriendo en sus actividades cotidianas y en su
desempeño familiar, social, educativo y laboral. Frente a ello, resulta
imperioso el otorgamiento oportuno de prestaciones en salud mental,
orientadas a favorecer la recuperación, prevenir la cronificación de
los síntomas y minimizar, en su máxima expresión, la posibilidad de
secuelas psíquicas. El objetivo último es garantizar la atención
integral y la rehabilitación efectiva del trabajador damnificado.
La evidencia científica acumulada demuestra que los abordajes
terapéuticos adecuados, iniciados de manera temprana y sostenidos
conforme a la evolución clínica, presentan una alta eficacia en la
reducción o remisión de la sintomatología, e incluso en la resolución
completa de los cuadros reactivos, evitando su progresión hacia formas
crónicas. En este sentido, la experiencia adquirida desde la creación
de la Ley de Riesgos del Trabajo refuerza la necesidad de contar con
lineamientos claros que orienten un abordaje terapéutico basado en
evidencia, ajustado al devenir del cuadro psicopatológico y a las
características individuales del trabajador.
Asimismo, resulta fundamental destacar la importancia de la
rehabilitación cognitiva en los casos en que el siniestro genere
alteraciones cognitivas. Las intervenciones tempranas e
individualizadas, basadas en principios de neuroplasticidad, favorecen
la recuperación o compensación funcional, reducen el riesgo de
cronificación y previenen secuelas evitables. Desde este enfoque, la
rehabilitación cognitiva constituye un componente esencial del abordaje
integral en salud mental y debe articularse con las restantes
prestaciones terapéuticas.
Por lo expuesto, el presente protocolo constituye un conjunto de pautas
y procedimientos destinados a garantizar que las prestaciones en salud
mental se otorguen de forma integral, coordinada y oportuna,
promoviendo la recuperación del trabajador y la prevención de secuelas
psíquicas evitables, a través de intervenciones tempranas, adecuadas y
basadas en evidencia.
Por último, reforzar que este protocolo no exime a los profesionales
intervinientes de las responsabilidades y obligaciones propias del
ejercicio de la profesión como, por ejemplo, lo contemplado en la Ley
26.657 de Salud Mental, la Ley 26.529 de Derechos del Paciente y los
códigos de ética profesional, entre otros.
1. Evaluación de la esfera psíquica
1.1 Situaciones que ameritan Evaluación en Salud Mental
Dentro del ámbito de Riesgos del Trabajo, las prestaciones en materia
de salud mental, se verán circunscritas a lo establecido en la Ley
24.557, con el objeto de reparar los daños derivados de accidentes de
trabajo y de enfermedades profesionales.
Las aseguradoras de riesgos del trabajo (ART), los empleadores
autoasegurados (EA) y las mutuales deberán realizar
obligatoriamente
una “Evaluación en Salud Mental”:
• ante un accidente o enfermedad profesional donde la
magnitud del evento sea catalogada como grave por las lesiones físicas
o por su impacto psíquico, acorde a la definición establecida en el
Baremo vigente
• cuando el trabajador presente lesiones que
requieran evaluación de la esfera psíquica acorde a lo dispuesto por el
Decreto 549/25.
• cuando se produzca la derivación, por parte de los
profesionales tratantes de la ART/EA/Mutual, a partir de la evidencia
de signo-sintomatología psíquica vinculada al accidente de trabajo o
enfermedad profesional.
• cuando el trabajador aporte certificaciones por
cuadro psicopatológico vinculado a la denuncia
realizada
1.2 Casos excluidos
No corresponderá el otorgamiento de prestaciones por salud mental cuando se evidencien:
• cuadros psicopatológicos de origen congénito,
evolutivo o inculpable (por ejemplo, discapacidad intelectual, psicosis
endógenas no vinculadas al evento)
• hallazgos patológicos no vinculados a la contingencia
• manifestaciones conductuales que no guarden una coherencia sindromática esperable con los hechos denunciados
En caso de coexistir un cuadro de naturaleza inculpable y un cuadro
reactivo, deberán otorgarse las prestaciones vinculadas a la patología
derivada del siniestro, hasta la remisión de la sintomatología o hasta
que se encuentren agotadas las instancias terapéuticas disponibles.
Las patologías de naturaleza inculpable y/o preexistente deberán ser
notificadas conforme la reglamentación vigente y dejarse asentadas en
la historia clínica del paciente.
1.3 Evaluación en Salud Mental
Entiéndase por “Evaluación en Salud Mental” a la valoración y
diagnóstico presuntivo realizado mediante psicodiagnóstico o evaluación
psiquiátrica. Dicha evaluación apunta a una detección precoz de la
sintomatología reactiva o postraumática, la identificación de variables
de personalidad que pudieran favorecer la instalación y/o perpetuación
de un cuadro psicopatológico, así como la delimitación de los recursos
psíquicos con los que cuenta el trabajador y la capacidad de
beneficiarse del tratamiento.
La “Evaluación en Salud Mental” debe realizarse dentro de los
10 días
hábiles posteriores a la toma de conocimiento de la contingencia o de
afecciones que requieren evaluación por salud mental.
En el supuesto de que existan condiciones médicas que impidan la
realización de la evaluación (por ejemplo, estado de inconciencia), el
plazo regirá desde que el trabajador se encuentre en condiciones de ser evaluado por salud mental.
Los resultados de la evaluación deberán consignarse en un informe que
deberá cumplir con los requisitos mínimos dispuestos en el Anexo II.
1.4 Tratamiento por Salud Mental
Cuando en la “Evaluación de Salud Mental” se identifique sintomatología
psíquica atribuible a la contingencia, deberá elaborarse un plan de
trabajo terapéutico, el cual deberá registrarse en el
“Formulario de
Tratamiento en Salud Mental” (Anexo II) y ajustarse a la clasificación
de la sintomatología psíquica evidenciada: Sintomatología Leve: los
síntomas producen afectación leve de las esferas social y/o laboral y/o
académica.
• Sintomatología Moderada: los síntomas tienen mayor
frecuencia e intensidad por lo que afectan parcialmente varias esferas
de la vida o intensamente algún área o actividad.
• Sintomatología Grave: los síntomas afectan
severamente la funcionalidad en todas las esferas de la vida y la
autonomía del individuo, por lo que alteran su calidad de vida y la de
su entorno.
Los síntomas psicóticos, la impulsividad severa y los comportamientos hetero o autoagresivos deben considerarse síntomas graves.
La sintomatología deberá ser valorada respecto a su frecuencia e
intensidad, en consonancia con la interferencia en las esferas
detalladas. Es imperioso que la evaluación clínica se vea acompañada de
pruebas psicológicas como inventarios o escalas, de manera que permita
no sólo establecer la gravedad de la sintomatología inicial sino
también la evolución sintomática a lo largo del tratamiento.
1.4.1 Condiciones generales para los tratamientos
por Salud Mental
Las condiciones enumeradas en este apartado son de cumplimiento
obligatorio y no eximen a los profesionales psicólogos y psiquiatras
intervinientes de otras responsabilidades y obligaciones inherentes al
ejercicio de la profesión.
Vínculo terapéutico
Se debe garantizar la alianza y continuidad del vínculo terapéutico. Se
desalienta el cambio de terapeuta ya que atenta contra el tratamiento.
La excusación por parte del profesional deberá estar fundada habiéndose
garantizado previamente la derivación del paciente.
Encuadre
Entiéndase por encuadre deltratamiento a la estructura y normas que
definen los límites y expectativas del tratamiento, que deben regirse
según lo dispuesto en el presente apartado y debe comunicarse al
paciente al comienzo del tratamiento.
Consentimiento informado y conformidad del trabajador para recibir las prestaciones en modalidad virtual
Conforme establece la Ley N° 26.529 de Derechos del Paciente, Historia
Clínica y Consentimiento Informado, toda actuación profesional en el
ámbito médico-sanitario requiere previo a su otorgamiento, el
consentimiento informado del paciente, que será verbal, salvo en las
previsiones establecidas en su artículo 7.
En los tratamientos a distancia, deberá constar una conformidad del
trabajador para recibir las prestaciones en especie en la modalidad
virtual o remota, en un todo de acuerdo con lo establecido en el
documento “DIRECTRICES DE ORGANIZACIÓN Y FUNCIONAMIENTO PARA LA
TELECONSULTA”, que, como anexo IF-2023-94389937-APN-DNCSSYRS#MS, forma
parte integrante de la Resolución del Ministerio de Salud de la Nación
N° 3316/2023 o la que en un futuro la reemplace. La conformidad del
trabajador deberá ser escrita y corresponderá su aporte para el caso
que sea requerida.
Modalidad
La prestación podrá realizarse de manera virtual, presencial o mixta.
La evidencia disponible no muestra diferencias terapéuticas
significativas en el tratamiento de sintomatología leve o moderada en
cuanto a la modalidad. No obstante, en los trastornos de magnitud
grave, el otorgamiento de las prestaciones deberá realizarse
exclusivamente bajo modalidad presencial.
En consonancia con el “Protocolo de evaluación a distancia de la Salud
Mental”, presente en la Resolución SRT 62/2023, el profesional
interviniente será quien determine si el trabajador se encuentra apto
para recibir prestaciones bajo modalidad virtual, debiendo
cumplimentarse, en tal caso, los requisitos de encuadre, las
herramientas técnicas exigidas para el profesional y el paciente, y la
adecuación de la batería de técnicas y tests conforme a lo establecido
en la citada normativa.
Asimismo, las prestaciones en especie de salud mental, deberán cumplir
con las previsiones establecidas en la normativa vigente del Ministerio
de Salud de la Nación o la que en un futuro la reemplace.
1.4.2 Pautas para el tratamiento psicoterapéutico
Establecer un único marco teórico de tratamiento podría atentar contra
criterios normativos, profesionales y de disponibilidad de recursos
existentes en nuestra comunidad terapéutica.
Sin embargo, considerando el ámbito del sistema de Riesgos del Trabajo,
donde los cuadros psicopatológicos se ven limitados a lo descripto
precedentemente, es pertinente, acorde a la evidencia científica,
proponer el abordaje terapéutico basado en técnicas con objetivos
limitados, breves y focalizados.
Se entiende por terapia breve y focalizada aquella que posee un
objetivo terapéutico claramente delimitado desde el inicio del
tratamiento, orientado a la reducción de la sintomatología reactiva, la
restitución funcional del trabajador y la prevención de la cronicidad.
Se detallan a continuación distintos tipos de tratamiento terapéutico
con evidencia científica que ofician de guías para el otorgamiento de
las prestaciones:
• Terapia cognitivo-conductual (TCC)
• Terapia centrada en el trauma (TCC-T)
• Terapia de exposición prolongada (TEP)
• Terapia de procesamiento cogniIF-2 026-10137691-APN-SRT#MCH
• Desensibilización y reprocesamiento por movimientos oculares (EDMR)
Otros tipos de terapia, como la terapia de aceptación y compromiso
(ACT) y la terapia psicodinámica breve o terapia focal psicoanalítica
(TFP) son abordajes alternativos que pueden ser seleccionados en
función de criterios clínicos o de disponibilidad de recursos
asistenciales.
1.4.3 Duración y frecuencia del tratamiento psicoterapéutico
Los protocolos de investigación y las guías clínicas internacionales
establecen parámetros orientativos respecto de la duración de los
tratamientos breves y focalizados. Desde el punto de vista empírico,
los abordajes se ven condicionados por diversos factores, tales como
los recursos del paciente, las comorbilidades, la adherencia y el
compromiso con el tratamiento, así como el grado de severidad del
cuadro.
Independientemente de ello, el tratamiento se caracteriza por tener un
foco acotado y objetivos claramente definidos y una finalización
planificada desde el inicio del tratamiento. Esto no impide que el
profesional tratante pueda redefinir eltratamiento o considerar la
continuidad de las prestaciones ante la agudización del cuadro clínico
o ausencia de remisión sintomatológica.
El mínimo prestacional estará sujeto a la valoración realizada en la
Evaluación en Salud Mental, estableciéndose los siguientes parámetros:
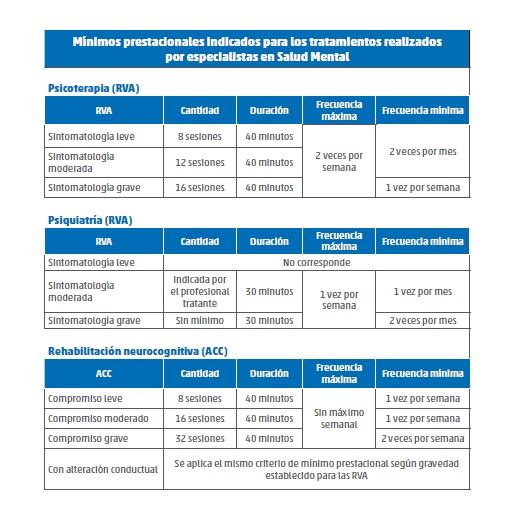
• Sintomatología Leve: requerirá abordaje
psicoterapéutico, estableciéndose un bloqueterapéutico mínimo de ocho
(8) sesiones efectivamente realizadas.
• Sintomatología Moderada: abordaje psicoterapéutico
y evaluación psiquiátrica para determinar prestaciones por la
especialidad. Bloque terapéutico: doce (12) sesiones de psicoterapia
efectivamente realizadas.
• Sintomatología Grave: abordaje psicoterapéutico
acompañado con prestaciones en psiquiatría. Duración mínima: dieciséis
(16) sesiones de psicoterapia efectivamente realizadas.
Cada sesión de psicoterapia deberá tener una duración no inferior a cuarenta (40) minutos.
La frecuencia de las sesiones será determinada por el profesional
tratante, considerando las características del cuadro clínico y los
objetivos terapéuticos, no pudiendo exceder un intervalo máximo de
quince (15) días entre sesiones cuando la sintomatología sea leve o
moderada, y de siete (7) días cuando la sintomatología sea grave.
A su vez, podrán indicarse tratamientos intensivos, con una frecuencia
máxima de dos (2) sesiones semanales, siempre que dicha modalidad
resulte clínicamente justificada y no interfiera con los fines
terapéuticos.
1.4.4 Duración y frecuencia del tratamiento psiquiátrico
En función de la “Evaluación en Salud Mental”, corresponderá intervención de un profesional psiquiatra en los siguientes casos:
• Sintomatología Moderada: evaluación psiquiátrica
para determinar la necesidad de otorgar prestaciones por la
especialidad.
• Sintomatología Grave: abordaje psicoterapéutico acompañado con prestaciones en psiquiatría.
• En los cuadros de mayor gravedad, el tratamiento
psicoterapéutico solo podrá iniciarse una vez alcanzada la
estabilización clínica del paciente, debiendo dejarse constancia de
ello en el “Formulario de tratamiento por Salud Mental - Psiquiatría”.
Cada sesión de psiquiatría deberá tener una duración no inferior a treinta (30) minutos.
La frecuencia de las sesiones será determinada por el profesional
tratante, considerando las características del cuadro clínico y los
objetivos terapéuticos.
La frecuencia del seguimiento psiquiátrico se ajustará a la severidad
del cuadro clínico, estableciéndose como mínimos prestacionales los
siguientes parámetros:
• Sintomatología Moderada: control psiquiátrico con una frecuencia no mayor a treinta (30) días.
• Sintomatología Grave: control psiquiátrico con una frecuencia no mayor a quince (15) días.
Pacientes bajo ajuste farmacológico o con riesgo clínico: podrán
requerir una frecuencia mayor según criterio del profesional tratante.
Debido a que la duración del tratamiento depende de múltiples factores
no existe un mínimo prestacional. No obstante, el tratamiento deberá
extenderse hasta tanto la sintomatología haya remitido o hasta que el
trastorno se haya consolidado por no existir alternativas terapéuticas
disponibles.
Además, deberán respetarse las indicaciones para el uso de psicofármacos del siguiente apartado.
1.4.5 Pautas para el tratamiento psicofarmacológico
La prestación psicofarmacológica implica, en todos los casos, la
planificación y ejecución de un proceso de titulación progresiva de la
medicación, así como de su discontinuación gradual, conforme a las
guías y prácticas de uso racional vigentes. En virtud de lo dicho, no
podrá otorgarse el alta médica por la especialidad psiquiátrica sin
haberse completado el proceso de retiro progresivo del esquema
farmacológico, en aquellos casos, dosis y fármacos que así lo requieran.
1.4.6 Registro evolutivo e historia clínica
Considerando que el tratamiento debe poder flexibilizarse en función de
la evolución clínica del paciente, podrá resultar necesario modificar o
extender el plan terapéutico inicialmente indicado cuando el mínimo
prestacional otorgado no haya sido suficiente para alcanzar la remisión
sintomatológica. En tales casos, y siempre que aún existan instancias
terapéuticas posibles, deberá confeccionarse un nuevo “Formulario de
Tratamiento por Salud Mental”.
Dicho formulario se utilizará tanto para extender el proceso
psicoterapéutico, una vez cumplido el mínimo previsto para cualquiera
de los niveles de severidad, como para consignar modificaciones en la
modalidad de atención, la frecuencia de las sesiones y/o el esquema
psicofarmacológico, de acuerdo con la evolución clínica y el criterio
del profesional tratante.
Este formulario no exime al profesional tratante del registro de la
Historia Clínica, acorde a la Ley 26.529, siendo necesario que conste:
• Datos del trabajador
• Descripción de la evolución de los síntomas
• Intervenciones terapéuticas detalladas
• Datos del profesional tratante
1.4.7 Fin del tratamiento por Salud Mental
El alta del trabajador por la especialidad de salud mental deberá ser
otorgada exclusivamente por el o los profesionales tratantes.
La misma procederá una vez que se haya producido la remisión de la
signo-sintomatología o se hayan agotado las instancias terapéuticas
disponibles, debiendo dejarse expresa constancia de la eventual
existencia de secuelas derivadas del accidente de trabajo y/o de la
enfermedad profesional.
En caso de verificarse la presencia de una secuela psíquica, y conforme
a lo establecido en la normativa vigente, deberá realizarse elestudio
psicodiagnóstico o la interconsulta psiquiátrica correspondiente,
confeccionándose el informe respectivo, cumpliendo con los contenidos
mínimos exigidos para tal fin.
De igual modo, corresponderá efectuar dicho estudio a los fines de
determinar la existencia y magnitud de la secuela psíquica en aquellos
casos en que, al momento de cumplirse el plazo para la fijación de la
incapacidad permanente, el trabajador continúe recibiendo prestaciones
en salud mental.
2. Rehabilitación neurocognitiva
(alteraciones cognitivo-conductuales)
El Decreto 549/25 incorpora las alteraciones cognitivo-conductuales
como aquellas afecciones susceptibles de presentarse como consecuencia
de lesiones del Sistema Nervioso Central (SNC), en relación con la
magnitud de la noxa (traumatismo, intoxicación u otras), los
antecedentes clínicos, los estudios complementarios realizados y las
valoraciones neuropsicológicas y neuropsiquiátricas
correspondientes
Se trata de cuadros complejos que, especialmente en los de mayor
gravedad, requieren indefectiblemente un abordaje interdisciplinario,
pudiendo intervenir especialidades tales como neurología, psicología,
psiquiatría, fisiatría, fonoaudiología, entre otras, en función de las
necesidades clínicas del trabajador.
El presente apartado se circunscribe a la rehabilitación
neuropsicológica, entendida como un conjunto de procedimientos
destinados a recuperar, compensar o sustituir funciones cognitivas
alteradas, con el objetivo de favorecer la autonomía funcional, la
adaptación psicosocial y la reintegración laboral del trabajador.
Dichos abordajes se sustentan, principalmente, en los principios de la
neuroplasticidad, así como en la utilización de las habilidades
preservadas como vía de compensación de los déficits.
Sin perjuicio de ello, resulta necesario destacar que la rehabilitación
neuropsicológica no sustituye ni excluye otras intervenciones sobre la
esfera psíquica, tales como la psicoterapia y los tratamientos
psicofarmacológicos, las cuales resultan complementarias. Las primeras
permiten abordar aspectos vinculados a la autoimagen, la autoestima, la
frustración, la adaptación y el afrontamiento de las limitaciones
funcionales, mientras que los segundos no sólo se orientan al
tratamiento de trastornos del ánimo, sino también de alteraciones
conductuales frecuentemente observadas en cuadros graves, tales como
irritabilidad, agresividad, inhibición o conductas compulsivas.
La evidencia disponible demuestra que los abordajes integrales y
holísticos se asocian a mejoras significativas en múltiples áreas del
funcionamiento. Asimismo, estudios longitudinales señalan que, en
ausencia de tratamiento específico, las secuelas cognitivas tienden a
estabilizarse sin mejoría clínica relevante luego de un período
aproximado de ocho (8) a doce (12) meses desde producida la noxa. Se ha
demostrado que la rehabilitación neuropsicológica intensiva,
debidamente indicada y sostenida en el tiempo, posibilita una
recuperación funcional significativa, constituyendo una modalidad
válida y eficaz para la recuperación y la reinserción del trabajador.
Atendiendo a la singularidad de los cuadros, el plan de trabajo deberá
adaptarse a las necesidades particulares de cada paciente. A tal
efecto, el presente protocolo establece los criterios conforme a los
cuales deberá sustanciarse y justificarse el procedimiento,
contemplando los aspectos que se detallan a continuación.
Para la exploración cognitiva deberán emplearse técnicas de cribado
cognitivo validadas, tales como MMSE, MoCA, ACE-III y NEUROPSI.
Adicionalmente, cuando el cuadro clínico lo requiera, podrán utilizarse
técnicas específicas para la evaluación de funciones ejecutivas y
atencionales, entre ellas Trail Making Test, Stroop, Wisconsin Card
Sorting Test, INECO Frontal Screening y Figura Compleja de Rey, así
como técnicas de evaluación funcional orientadas a determinar el
impacto del déficit cognitivo en las actividades de la vida diaria,
tales como FIM y WHODAS 2.0.
2.1 Situaciones que ameritan evaluación neurocognitiva
Deberá realizarse
obligatoriamente una evaluación neuropsicológica cuando:
• el traumatismo de cráneo o encéfalocraneano (TEC) haya sido de magnitud moderado o grave
• presente lesiones estructurales y/o focales listadas en el Decreto 549/25
• los estudios complementarios hayan mostrado alteraciones imagenológicas
• se evidencie, por parte de los profesionales
tratantes de la ART/EA/Mutual, signo-sintomatología
cognitivo-conductual que pueda vincularse con la contingencia
2.2 Casos excluidos
No requieren evaluación neurocognitiva el TEC leve sin alteración de la
conciencia o con breve alteración, sin lesiones evidenciables en los
estudios por imágenes ni déficits neurológicos focales.
2.3 Evaluación neurocognitiva
Evaluación realizada por un especialista en la materia, con la
finalidad de determinar aquellos dominios que se encuentren afectados.
Se deberá evaluar las funciones cognitivas esenciales (atención,
memoria, funciones ejecutivas, lenguaje,
praxias/visuopercepción,velocidad de procesamiento, cognición social) y
el nivel funcional en las actividades de la vida diaria básicas e
instrumentales
(AVDB/AVDI). Es decir, se debe detallar las consecuencias de la lesión
en relación al funcionamiento cognitivo, trastornos de la conducta, de
la personalidad y de las emociones. La evaluación inicial implica:
• Valoración premórbida
• Evaluación del déficit cognitivo
• Identificación de alteraciones emocionales y conductuales
• Nivel de dependencia del paciente
La evaluación inicial debe realizarse dentro de los
diez (10) días
hábiles posteriores a la primera manifestación invalidantes (PMI) o
toma de conocimiento por parte de la ART/EA/Mutual. Dicho plazo podrá
postergarse en caso de existir condiciones médicas que impidan su
abordaje.
La administración de una batería neuropsicológica implica la
utilización de técnicas de screening, específicas de las funciones
cognitivas y, en los casos donde se evidencien alteraciones
comportamentales, deberán utilizarse técnicas de evaluación conductual.
Los resultados de la evaluación deberán consignarse en un informe que
deberá cumplir con los requisitos mínimos dispuestos en el Anexo II.
2.4 Rehabilitación neurocognitiva
En el caso de haberse detectado sintomatología durante la evaluación
neurocognitiva derivada de la contingencia, se deberá detallar el plan
de trabajo terapéutico. Dicho plan deberá registrarse utilizando el
“Formulario de Tratamiento de Rehabilitación neurocognitiva” (Anexo II)
y se confeccionará según la clasificación del compromiso de las
funciones psíquicas evidenciado:
•
Compromiso Leve: dificultades atencionales menores
o de memoria episódica, sin alteraciones conductuales relevantes o
cambios emocionales leves. Independencia funcional conservada.
• Compromiso Moderado: trastornos de atención
sostenida, memoria operativa y/o funciones ejecutivas. Requiere apoyo
parcial en actividades complejas. Cambios emocionales moderados.
Disminución parcial de la independencia funcional.
•
Compromiso Grave: déficit severo en uno o más
dominios cognitivos (planificación, memoria episódica u otras funciones
ejecutivas), con impacto significativo en la autonomía y el desempeño
en actividades de la vida diaria.
• Con alteraciones conductuales: Presencia de
alteraciones conductuales graves que requieren tratamiento
especializado como por ejemplo desinhibición, apatía, impulsividad o
sintomatología psicótica.
2.4.1 Diseño individualizado de tratamiento
Consiste en planificar y desarrollar los objetivos de las prestaciones
(corto, mediano o largo plazo). Debe especificar, por cada dominio
afectado, un objetivo. Es decir, se deben identificar déficits
específicos y confeccionar el plan terapéutico adaptado al paciente,
donde con estrategias restitutivas, compensatorias o sustitutivas para
cada déficit.
2.4.2 Duración y frecuencia del tratamiento de rehabilitación neurocognitiva
Si bien la cantidad y la velocidad de la recuperación funcional no
puede predecirse, estudios actualizados han demostrado que entre
cuatro
(4) y doce (12) semanas se pueden observar progresos cuantificables en
dominios concretos cuando la intervención es intensiva. Se establece un
mínimo prestacional de rehabilitación neurocognitiva, acorde al nivel
de compromiso evidenciado, sin desafectar prestaciones de otras
especialidades acorde a las necesidades del paciente:
• Compromiso Leve: ocho (8) sesiones de rehabilitación neurocognitiva efectivamente realizadas.
• Compromiso Moderado: dieciséis (16) sesiones de rehabilitación neurocognitiva efectivamente realizadas.
• Compromiso Grave: treinta y dos (32) sesiones de rehabilitación neurocognitiva efectivamente realizadas.
Las sesiones no podrán ser inferiores a cuarenta (40) minutos. La
frecuencia mínima será de una (1) vez por semana para los compromisos
leves y moderados, y de dos (2) veces por semana para los compromisos
graves.
No existe un máximo de frecuencia debido a que, dependiendo eltipo de
función o funciones que requieran rehabilitación, podrá incluso hacerse
de manera diaria si así lo indica el especialista tratante.
Asimismo, deberá especificarse el lugar de implementación del
tratamiento: entorno hospitalario con internación, centro de día,
tratamiento ambulatorio, vivienda del trabajador, combinada, otra.
2.4.3 Aspectos afectivos-conductuales
Las alteraciones neuroconductuales pueden variar según la zona cerebral
afectada, la gravedad de la lesión, los factores de riesgo
predisponentes, pudiendo generar un deterioro en la calidad de vida del
trabajador y su familia.
Las alteraciones a nivel de la personalidad, del estado del ánimo y/o
la presencia de sintomatología psicótica requieren indefectiblemente un
abordaje holístico e interdisciplinario.
En aquellos casos en que el compromiso cognitivo se encuentre
acompañado de alteraciones del comportamiento o la afectividad, deberá
indicarse evaluación con psicólogo y psiquiatra quienes, en caso de
indicar tratamiento deberán confeccionar el “Formulario de tratamiento
por salud mental” y seguir las pautas ya descriptas para dicho
tratamiento.
En consecuencia, cuando se detecten alteraciones del comportamiento y/o
de la afectividad, deberán incorporarse al proceso de rehabilitación
cognitiva:
•evaluación neuropsiquiátrica que permita determinar
los problemas emocionales y conductuales y establecer el tratamiento
psiquiátrico y psicofarmacológico en caso de corresponder.
• tratamiento psicoterapéutico con el objetivo de
adquirir habilidades de control, manejo/regulación emocional y
conductual.
2.4.4 Condiciones generales para los tratamientos de rehabilitación cognitiva
En todos los tratamientos de rehabilitación neurocognitiva deberán
respetarse las condiciones relativas al encuadre terapéutico, al
vínculo terapéutico y al consentimiento informado. En aquellos casos en
que se adopte la modalidad a distancia, deberá garantizarse, además, el
cumplimiento de los requerimientos técnicos y la adecuada adaptación de
las técnicas utilizadas.
Las presentes pautas resultan de aplicación obligatoria para toda
prestación en el ámbito de la salud mental y se encuentran
desarrolladas en los apartados precedentes del presente protocolo.
En relación con la modalidad de atención a distancia en los
tratamientos de rehabilitación neurocognitiva, la misma podrá
implementarse exclusivamente cuando no resulte posible la realización
del tratamiento en forma presencial, circunstancia que deberá
encontrarse debidamente fundamentada en la historia clínica.
2.4.5 Evaluación de seguimiento e Historia Clínica
El profesional tratante llevará el registro de la historia clínica,
realizando registros sistemáticos, sin perder de vista los
requerimientos de la Ley 26.529. Algunos aspectos necesarios son:
• Datos del trabajador
• Descripción detallada de la evolución de los síntomas
• Intervenciones terapéuticas detalladas
• se mantienen los resultados del entrenamiento de
una sesión a otra, empleando los mismos materiales y situaciones
• progresos conseguidos en tareas similares que requieran de las mismas habilidades
• transferencia de habilidades adquiridas
• modificaciones ambientales
• Datos del profesional tratante
2.4.6 Fin de tratamiento
Una vez cumplido el mínimo prestacional previsto, el profesional
tratante podrá poner fin a las prestaciones dada la recuperación del
trabajador, o bien cuando se evidencie estancamiento de las funciones
afectadas, sin potencial de mejora significativa con tratamiento de
rehabilitación.
En caso de constatarse la existencia de una secuela, y conforme a lo
establecido en la normativa vigente, deberá realizarse la Evaluación
Neurocognitiva correspondiente, a fin de determinar las funciones
comprometidas y el grado de incapacidad resultante.
2.4.7 Participación activa de la familia
Los familiares suelen ser un elemento sustancial, operando como
co-terapeutas, ayudando a reforzar estrategias compensatorias y a
mantener la continuidad del proceso.
Su integración quedará sujeta a las necesidades del profesional
tratante, debiendo quedar asentada la historia clínica y acorde al
nivel de dependencia que presente el trabajador producto de la
alteración cognitiva-conductual.
3. Casos crónicos
Serán considerados casos crónicos, derivados de afecciones del aparato
psíquico, aquellas secuelas que cumplan con las siguientes condiciones:
• Desarrollo Vivencial Anormal (DVA): con
sintomatología psicótica y requerimiento de prestaciones
psicofarmacológicas.
•Alteraciones cognitivo-conductuales (SNC):
afecciones totales de la personalidad y/o del razonamiento/juicio,
acompañada de una alteración grave del pensamiento.
4. Cuadro resumen: Mínimos prestacionales
IF-2026-10137691-APN-SRT#MCH