PRESENTACIÓN Y CONTENIDO DE INFORMES MÉDICOS E INTERCONSULTAS ANTE COMISIONES MÉDICAS
I. INTERCONSULTA CON DERMATOLOGÍA
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / ______
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. ANAMNESIS:
• Antecedentes dermatológicos:
• Enfermedad actual y tratamiento:
5. EXAMEN DERMATOLÓGICO:
• Descripción semiológica (tipo de lesión, color, bordes).
• Localización y extensión (expresar en % de superficie corporal total).
• En caso de presentar lesiones neoplásicas/pre-neoplásicas: número, tamaño y ubicación.
6. CONCLUSIÓN Y DIAGNÓSTICO PRESUNTIVO:
7. FIRMA Y SELLO DEL PROFESIONAL INTERVINIENTE
II. INTERCONSULTA CON OFTALMOLOGÍA
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / ______
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. ANAMNESIS:
• Antecedentes oftalmológicos:
• Enfermedad actual y tratamiento:
5. EXAMEN OFTALMOLÓGICO:
• Párpados y anexos.
• Iris y pupilas.
• Medios refringentes.
• Presión intraocular (mmHg).
• Fondo de ojo.
• Agudeza visual (sin y con corrección).
• Motilidad ocular.
• Campimetría computarizada (adjuntar informe, en caso de haberse
realizado, detallando índices de confiabilidad -pérdida de fijación,
falsos positivos/negativos-)
6. CONCLUSIÓN Y DIAGNÓSTICO PRESUNTIVO:
7. FIRMA Y SELLO DEL PROFESIONAL INTERVINIENTE
III. INTERCONSULTA CON OTORRINOLARINGOLOGÍA
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / ______
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. ANAMNESIS:
• Antecedentes otorrinolaringológicos:
• Enfermedad actual y tratamiento:
5. EXAMEN OTORRINOLARINGOLÓGICO:
• Oídos (otoscopía/otomicroscopía).
• Nariz (tabique, cornetes, permeabilidad).
• Faringe y laringe (si corresponde).
• Estudios complementarios (adjuntar informes, en caso de haberse realizado).
- Audiometría
- Logoaudiometría
- Test de simulación
6. CONCLUSIÓN Y DIAGNÓSTICO PRESUNTIVO:
7. FIRMA Y SELLO DEL PROFESIONAL INTERVINIENTE
IV. INFORME DE FIBRORRINOLARINGOSCOPÍA DESTINADA A EVALUAR ALTERACIONES DE LA VOZ (DEC. 549/25)
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / ______
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. HALLAZGOS DETECTADOS EN LA FIBRORINOLARINGOSCOPÍA:
Movilidad de cuerdas vocales (indicar la o las que corresponda):
□ Normal
□ Disminuida
□ Bilateral
□ Unilateral
5. ALTERACIONES ANÁTOMO-FUNCIONALES PRESENTES (indicar la o las que correspondan):
□ Hiatus posterior
□ Pólipos de cuerdas vocales
□ Hiatus anteroposterior (reloj de arena)
□ Hematoma de cuerdas vocales
□ Hiatus longitudinal (en ojal)
□ Edema de Reinke
□ Nódulos de cuerdas vocales
□ Fonación de bandas: causada por pólipos subcordales o por hiperfunción laríngea
Otros hallazgos:
6. CONCLUSIÓN:
7. FIRMA Y SELLO DEL PROFESIONAL INTERVINIENTE
V. INTERCONSULTA FONOAUDIOLÓGICA PARA LA EVALUACIÓN DE LA VOZ
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / ______
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. ANAMNESIS:
5. EVALUACIÓN PERCEPTUAL DE LA VOZ: (indicar la que corresponda):
□ Sin alteración de la voz
□ Alteración discreta: no afecta la comunicación.
□ Alteración evidente: afecta la comunicación, la comprensión puede dificultarse. Se puede entender al hablante.
□ Alteración intensa: es casi imposible entender al hablante.
6. CONCLUSIÓN:
7. FIRMA Y SELLO DEL PROFESIONAL INTERVINIENTE
VI. INTERCONSULTA CON NEUMONOLOGÍA
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / ______
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. ANAMNESIS:
• Antecedentes respiratorios:
• Enfermedad actual y tratamiento:
5. EXAMEN NEUMONOLÓGICO:
• Inspección, palpación, percusión y auscultación.
• Oximetría de pulso.
• Espirometría:
- Adjuntar gráficos de flujo-volumen.
- Informar calidad técnica, repetibilidad y respuesta a broncodilatadores.
6. CONCLUSIÓN Y DIAGNÓSTICO PRESUNTIVO:
7. FIRMA Y SELLO DEL PROFESIONAL INTERVINIENTE
VII. INTERCONSULTA CON CARDIOLOGÍA
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / ______
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. ANAMNESIS:
• Antecedentes cardiovasculares:
• Enfermedad actual y tratamiento:
5. EXAMEN CARDIOLÓGICO:
• Tensión arterial (mmHg) y frecuencia cardíaca (lpm):
• Auscultación cardíaca:
• Pulsos periféricos:
• Signos de falla cardíaca:
• Edema de MMII:
• Estudios complementarios (adjuntar informes, en caso de haberse realizado):
- ECG
- Holter
- Ecodoppler
6. CONCLUSIÓN Y DIAGNÓSTICO PRESUNTIVO:
7. FIRMA Y SELLO DEL PROFESIONAL INTERVINIENTE
VIII. INTERCONSULTA CON NEUROLOGÍA
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / ______
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. ANAMNESIS:
• Antecedentes neurológicos:
• Enfermedad actual y tratamiento:
5. EXAMEN NEUROLÓGICO:
• Inspección general.
• Pares craneales.
• Motilidad activa y pasiva.
• Sensibilidad (superficial y profunda).
• Reflejos (osteotendinosos y cutáneo-plantares).
• Tono, trofismo y fuerza muscular.
• Marcha y equilibrio (Pruebas de Romberg, marcha en talones/puntas de pie).
• Control de esfínteres.
• Lenguaje y funciones superiores.
• Taxia y praxia.
6. CONCLUSIÓN Y DIAGNÓSTICO PRESUNTIVO:
7. FIRMA Y SELLO DEL PROFESIONAL INTERVINIENTE
IX. INFORME DE SALUD MENTAL (Psicodiagnóstico / Interconsulta Psiquiátrica)
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / ______
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. ENTREVISTA:
• Ocupación:
• Nivel de instrucción:
• Descripción del siniestro:
• Alta médica:
• Recalificación y/o reubicación:
• Sintomatología actual:
• Tratamiento psicológico, psiquiátrico y/o de rehabilitación neurocognitiva efectuados:
• Antecedentes médicos o de accidentes previos:
• ENUMERACIÓN Y HALLAZGOS EN LAS TÉCNICAS ADMINISTRADAS
• (Sólo para psicodiagnóstico)
5. CONCLUSIONES:
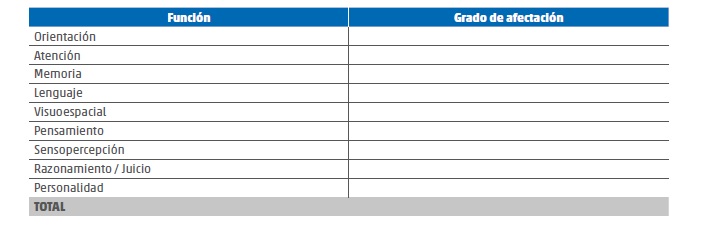
• Prosopografía.
• Examen de las funciones psíquicas (orientación, conciencia de
situación y de enfermedad. memoria, atención, lenguaje, juicio,
sensopercepción, timia, conducta, actividad, interacción social, etc.).
6. IMPRESIÓN DIAGNÓSTICA:
• Diagnóstico con grado ajustado a Baremo Laboral vigente.
7. FIRMA Y SELLO DEL PROFESIONAL INTERVINIENTE
X. INFORME DE EVALUACIÓN NEUROCOGNITIVA
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / ______
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. ENTREVISTA:
• Ocupación:
• Nivel de instrucción:
• Descripción del siniestro:
• Alta médica:
• Recalificación y/o reubicación:
• Sintomatología actual:
• Tratamiento psicológico, psiquiátrico y/o de rehabilitación neurocognitiva efectuados:
• Antecedentes médicos o de accidentes previos:
5. ENUMERACIÓN Y HALLAZGOS EN LAS TÉCNICAS ADMINISTRADAS:
• Deben incorporarse técnicas de cribado cognitivo como el MOCA, ACE o similar
6. CONCLUSIONES:
• Tabla de alteraciones cognitivo conductuales:
7. IMPRESIÓN DIAGNÓSTICA:
• Diagnóstico con grado ajustado a Baremo Laboral vigente.
8. FIRMAY SELLO DEL PROFESIONAL INTERVINIENTE
XI. INFORME DE RADIOGRAFÍA
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / _____
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. REGIÓN ANATÓMICA EXAMINADA:
• Detalle y lateralidad.
5. HALLAZGOS RADIOLÓGICOS:
Se deben describir detalladamente todos los hallazgos observados, incluyendo:
• Fracturas: especificar el estado de consolidación (consolidada o no
consolidada) y describir cualquier signo de angulación, desviación del
eje, necrosis, artrosis, incongruencia articular, etc.
• Luxaciones
• Amputaciones: indicar el nivel anatómico exacto.
• Material de osteosíntesis: detallar el tipo de material, sus características y su ubicación precisa.
• Cuerpos extraños: especificar su naturaleza, ubicación exacta y características físicas.
6. FIRMAY SELLO DEL PROFESIONAL INTERVINIENTE.
XII. INFORME DE ECOGRAFÍA
1. MEMBRETE – NOMBRE DEL PROFESIONAL / CENTRO MÉDICO
2. FECHA DE REALIZACIÓN: ___ / ___ / _____
3. DATOS DE LA PERSONA:
• Nombre y apellido:
• Número de DNI:
• Edad:
4. REGIÓN ANATÓMICA EXAMINADA:
• Detalle y lateralidad.
5. HALLAZGOS ECOGRÁFICOS:
• Características de tejidos, lesiones agudas/crónicas, edema, imágenes sólidas/quísticas.
• Ajuntar imágenes relevantes.
6. FIRMA Y SELLO DEL PROFESIONAL INTERVINIENTE.
IF-2026-10128838-APN-SRT#MCH